Dolor abdominal crónico en el niño: ¿y si se tratara de un SII?
«Mamá, papá, me duele la barriga…» ¿Farol para no ir a la escuela o auténtica enfermedad? Si el dolor abdominal es recurrente (más de 4 días al mes, desde hace más de dos meses), quizá se trate del síndrome del intestino irritable, o SII.
Descartemos de entrada algunas creencias. No, el SII no está en la cabeza del niño, es un trastorno real y reconocido. No, no se debe a una mala alimentación, aunque algunos desequilibrios pueden exacerbarlo. No, no es culpa de los padres. No, no es una enfermedad grave y todavía menos un cáncer.
Una vez aclarados estos puntos, ¿cómo se reconocen los síntomas? ¿Cuándo hay que consultar a un profesional de la salud? ¿Qué soluciones existen? Veamos las respuestas.
- Descubrir las microbiotas
- Microbiota y trastornos asociados
- Actuar en nuestras microbiotas
-
Publicaciones
- Acerca del Instituto
Área para profesionales sanitarios
Encuentra aquí tu espacio dedicado
en_sources_title
en_sources_text_start en_sources_text_end

Acerca de este artículo

Definición, epidemiología, síntomas y diagnóstico
¿Qué es el SII en el niño?
El SII es un trastorno del funcionamiento del intestino, que no se explica por ninguna anomalía identificable (lesión, enfermedad…). 1,2 En suma, todo parece ir bien en el vientre de la pequeña Louise y, sin embargo, realmente le duele.
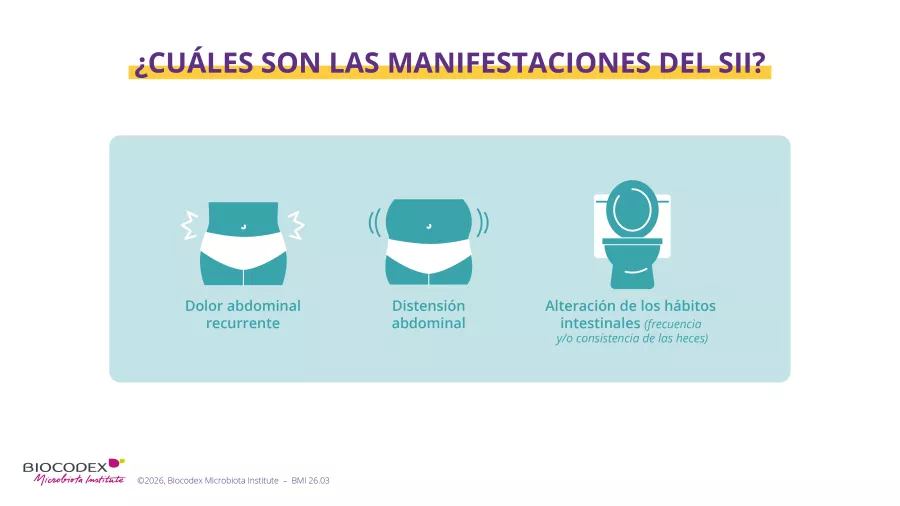
¿Qué es lo que distingue el dolor abdominal del SII de los otros dolores de barriga? En primer lugar, su recurrencia: más de 4 días al mes, durante más de dos meses. Pero no solo esto: los síntomas tienen relación con el hecho de ir de vientre y/o con un cambio en la frecuencia y/o la apariencia de las heces (criterios de Roma IV). 3
¿Su hijo adolescente Raphaël a menudo está estreñido y usted no sabe cómo distinguir el SII de un estreñimiento funcional? No obstante, es sencillo: en el caso del SII, el dolor no desaparece con el final del episodio de estreñimiento. 2
¿Qué impacto tiene en la vida del niño… y de la familia?
Aunque no es grave, el SII tiene un impacto importante sobre la calidad de vida de los niños: absentismo escolar, dificultades de concentración y de memoria, renuncia a las actividades deportivas, aislamiento social, moral baja, trastornos del sueño y fatiga, etc.
Todo el grupo familiar se altera, tanto emocionalmente (fuerte ansiedad), como económicamente (coste del tratamiento, noches cortas para los padres y citas médicas que tienen un impacto sobre el trabajo) o en términos de organización (renuncia a ciertas actividades, tiempo dedicado al diagnóstico y el tratamiento) 2,4,5,6.
El SII de los niños tiene un fuerte impacto sobre la vida profesional de los padres: la pérdida de productividad en el trabajo de los padres representa casi una cuarta parte del coste del tratamiento en la Unión Europea. 2
1 niño de cada 20 afectado
Louise y Raphaël están lejos de ser casos aislados. En el mundo, se estima que un niño de cada 9 padece un trastorno abdominal funcional y que un niño de cada 20 tiene específicamente un SII, el subtipo más frecuente de estos trastornos en los niños. 7
Los jóvenes asiáticos podrían verse más afectados que los europeos o los estadounidenses, pero la diferencia es escasa y podría deberse a una interpretación diferente de los criterios de diagnóstico. 7
5,8 % La prevalencia mundial del síndrome del intestino irritable. ⁷
Los factores de riesgo
El riesgo de padecer un SII depende: ²
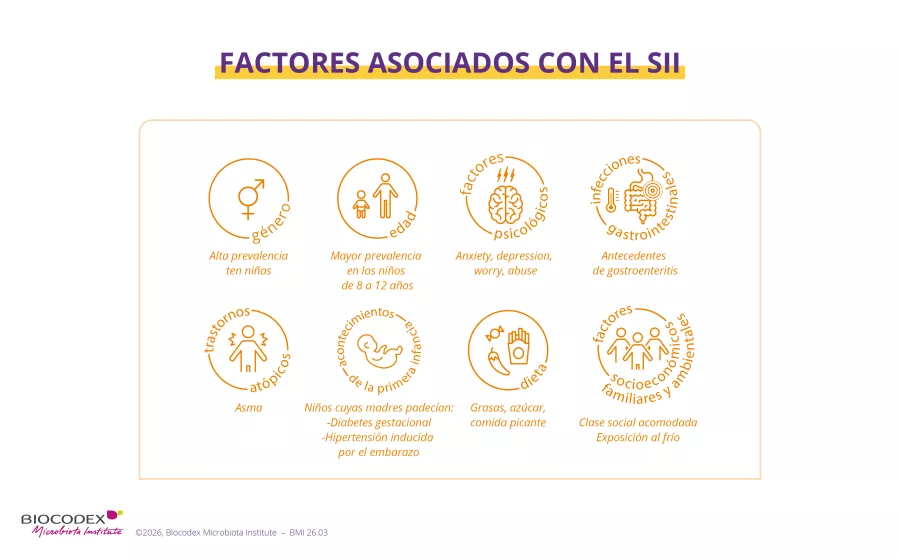
- de la edad: los niños pasan por un mal periodo de los 8 a los 12 años, pero, una vez sopladas las 12 velas, Louise puede esperar una resolución espontánea con el tiempo;
- del sexo: las niñas podrían verse más afectadas (pero este punto no es motivo de consenso), quizá a causa de un efecto hormonal;
- de un eventual antecedente de prematuridad, asma o eccema, que parecen asociados a un mayor riesgo.
Pero, sobre todo, el SII de Louise o de Raphaël es, en general, el resultado de varios factores combinados, empezando por factores psicológicos (ansiedad relacionada con la escuela o las relaciones con los demás, experiencias difíciles…), que pueden hacer más sensible al niño al dolor abdominal.
¿Louise ha sufrido infecciones digestivas, como una gastroenteritis o alergias alimentarias? ¿A Raphaël le gustan mucho los alimentos demasiado grasos, picantes o dulces? Esto podría desencadenar o agravar sus síntomas. 2
El reto del diagnóstico en el niño
Por falta de marcadores específicos, el diagnóstico del SII del niño se basa, como en el adulto, en la evaluación de los síntomas clínicos. 2,8
Pero, primer escollo: los síntomas son variables de un niño a otro, hasta el punto de que el SII se ha clasificado en 4 subtipos.
Otras dificultades: la pequeña Louise puede tener problemas para poner en palabras sus síntomas y el adolescente Raphaël puede sentirse molesto ante la idea de hablar de ellos, mientras que sus padres corren el riesgo de sobreinterpretar y infravalorar las palabras de su hijo según su estrés, su propia vivencia, etc. El resultado es un riesgo de infradiagnóstico.
Por último, existen innegables diferencias culturales respecto al dolor y el tránsito intestinal. 2,8
Por ello, a pesar de que el SII es el trastorno funcional digestivo más frecuente en el niño, su dificultad de diagnóstico a menudo da lugar a un largo, doloroso y costoso recorrido diagnóstico para las familias.
Subtipos del síndrome del intestino irritable (SII o IBS en inglés) y sus criterios de diagnóstico, según los criterios de Roma IV:
Más de una cuarta parte (25 %) de las deposiciones corresponden a un estreñimiento grave (bolas duras y difíciles de evacuar) o leve a moderado (forma de salchicha grumosa) y menos de una cuarta parte (25 %) a una diarrea leve (heces con trozos blandos, bordes irregulares o aspecto pastoso) o grave (heces líquidas sin trozos sólidos).
Más de una cuarta parte (25 %) de las deposiciones corresponden a una diarrea leve (heces con trozos blandos, bordes irregulares o aspecto pastoso) o grave (heces líquidas sin trozos sólidos) y menos de una cuarta parte (25 %) a un estreñimiento grave (bolas duras y difíciles de evacuar) o leve a moderado (forma de salchicha grumosa).
Más de una cuarta parte (25 %) de las deposiciones corresponden a un estreñimiento grave (bolas duras y difíciles de evacuar) o leve a moderado (forma de salchicha grumosa) y más de una cuarta parte (25 %) a una diarrea leve (heces con trozos blandos, bordes irregulares o aspecto pastoso) o grave (heces líquidas sin trozos sólidos).
Pacientes que responden a los criterios diagnósticos del SII, pero cuyo tránsito intestinal no puede clasificarse de manera precisa en uno de los tres grupos anteriores.
Las subcategorías del SII son muy importantes en el tratamiento de los niños afectados. 2
¿De dónde vienen estos dolores? Lo que dice la ciencia en la actualidad
Un origen todavía muy confuso
Los mecanismos que causan los trastornos abdominales funcionales pediátricos en general, y el SII en particular, todavía se comprenden mal en 2025. La teoría dominante sugiere que el SII se debe a una alteración del eje de comunicación intestino-cerebro. 9
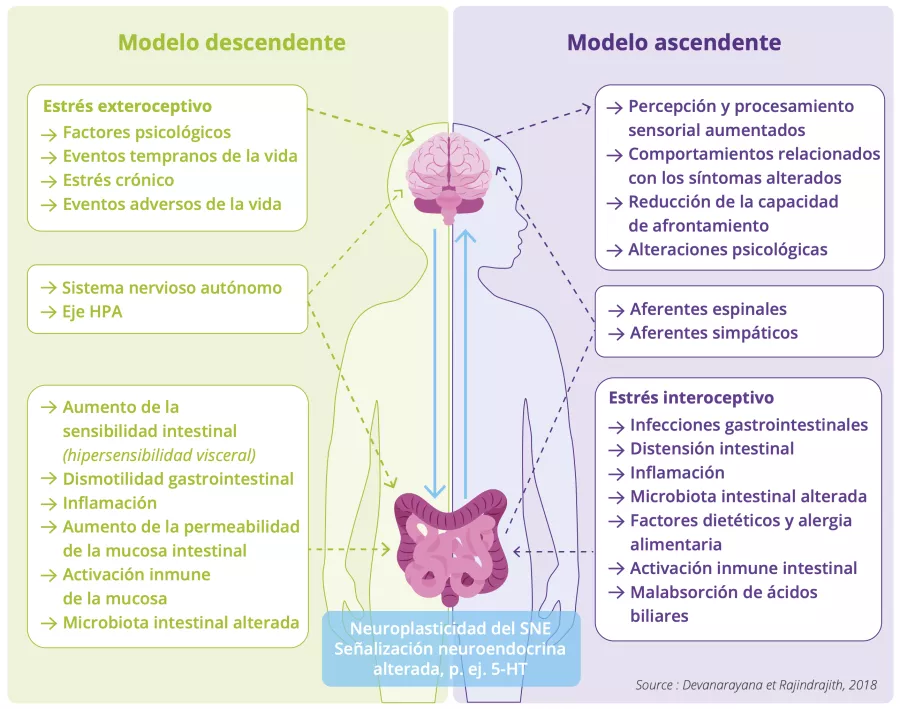
Se han propuesto dos mecanismos: 2
- El modelo Top-down (de arriba hacia abajo) sugiere que la enfermedad empieza en el cerebro: los síntomas de Louise se desencadenarían debido a la ansiedad, que conduce al cerebro a enviar señales anormales al intestino, lo cual da lugar a dolor, problemas de tránsito y cambios en la microbiota intestinal.
- El modelo Bottom-up (de abajo hacia arriba) propone que todo empieza en el intestino: la enfermedad de Louise la habría desencadenado una infección gastrointestinal, que habría mandado mensajes nerviosos de alerta al cerebro en cuanto al dolor.
Aunque sin duda coexisten los dos modelos (interacción bidireccional entre el cerebro y el intestino) en Louise una vez instalada la enfermedad, resulta difícil saber cuál de los dos inició la enfermedad. 2
La microbiota: una pieza del puzle entre otras
Tanto si es la causa (modelo Bottom-up) como la consecuencia (modelo Top-down) de la génesis del SII de Louise, la microbiota intestinal representa actualmente una pista de investigación importante. Varias observaciones explican este interés:
- la microbiota intestinal de Louise influye en su digestión, su inmunidad y su comunicación intestino-cerebro;
- está menos diversificada y algunas bacterias están más presentes: este desequilibrio se llama disbiosis; 2,10,11
- una simple transferencia de la microbiota de Louise a ratones sin microbiota basta para desencadenar síntomas en los roedores (sensibilidad visceral, modificación del tránsito…). 2
Sin embargo, el SII es y sigue siendo una enfermedad multifactorial: la microbiota es una pieza del puzle mucho más compleja.

«Estos diez últimos años, se ha dedicado una atención especial a la microbiota intestinal, que se sospecha que puede desempeñar un papel esencial en el SII.»
Son necesarios estudios complementarios, en especial en el niño, para confirmar el papel de la microbiota intestinal y, quizá un día, dibujar un retrato robot de las bacterias intestinales relacionadas con la enfermedad, e incluso identificar la «firma microbiana» propia de cada niño, con el fin de individualizar el tratamiento en consecuencia. 2 Porque el tratamiento que necesita Louise no es el mismo que el de Raphaël.
Lo que significa para los padres
La microbiota intestinal representa pues un elemento potencial 12 que se puede integrar en un enfoque terapéutico multidisciplinario e individualizado. 2, 8
Una alimentación rica en fibra, el empleo de probióticos específicos (para apoyar a las bacterias beneficiosas) o de antibióticos (para eliminar bacterias patógenas) representan estrategias que pueden ayudar a Louise o Raphaël, siempre bajo supervisión médica. 8, 9

¿Cómo podemos ayudar a un niño que padece un SII?
Del diagnóstico a las decisiones terapéuticas
El tratamiento eficaz del SII de Louise exige un diagnóstico preciso: anamnesis detallada (antecedentes, medicamentos, aspectos sociales y psicológicos) y examen físico orientado a descartar trastornos orgánicos. 2, 8
El subtipo de SII (¿en el SII de Louise predomina el estreñimiento, la diarrea, una mezcla de los dos o es inclasificable?) debe identificarse: determinará el enfoque terapéutico y la personalización del tratamiento a lo largo del tiempo. 2, 8
Una vez hecho el diagnóstico, Louise y su familia deberán participar, con el cuerpo médico, en la toma de decisiones: un diálogo estrecho con el niño y su entorno mejora el éxito del tratamiento.
La educación [de las familias] debe centrarse en la naturaleza del diagnóstico, la importancia de la conexión entre el intestino y el cerebro, los efectos del modo de vida y de otros factores desencadenantes, así como una idea de los enfoques y las opciones terapéuticas posibles. 13
Un tratamiento multidisciplinario
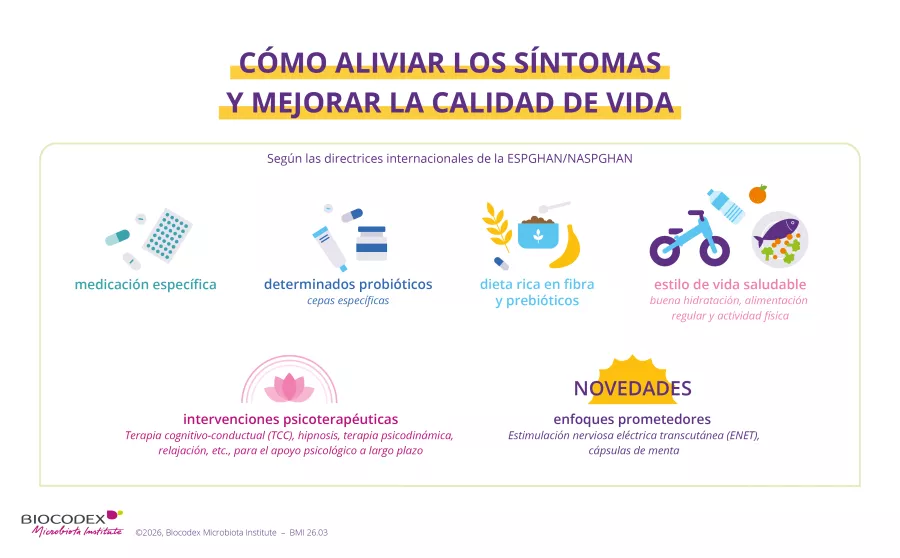
Los enfoques que combinan varios tratamientos, como complemento de eventuales estrategias medicamentosas, son los que ofrecen los mejores resultados: 2, 5, 8, 13
- Psicología: escucha y diálogo niño-padres-médico. 13
- Hipnoterapia a domicilio o no,14 terapia cognitivo-conductual (TCC), neuroestimulación. 13
- Dietética: enfoque individualizado, centrado en el niño, que integre los consejos de un dietista, favorezca las fibras y evite las dietas restrictivas poco realistas a su edad. 13
- Probióticos y más específicamente lactobacilos como Lactobacillus rhamnosus GG 5, 13 o L. reuteri, 4 y prebióticos para alimentar selectivamente a las bacterias beneficiosas.
- Higiene de vida: ejercicio físico, regularidad del sueño.
El tratamiento de los niños que padecen un SII puede incluir estrategias no farmacológicas (dieta alimentaria, intervenciones psicológicas, fibras específicas y probióticos), así como estrategias farmacológicas, siempre que se adapten a los síntomas del paciente, lo cual requiere a menudo un enfoque multidisciplinario. 8
Evitar:
- la automedicación y/o una dosificación y una duración que sobrepasen los consejos locales (ej. laxantes repetidos);
- los círculos viciosos: la ansiedad de los padres, que aumenta con la gravedad de los síntomas del niño, compromete el tratamiento. 2
¿Cuándo consultar a un profesional de la salud? ¹³
- Cuando el dolor sea recurrente (más de 4 días al mes, durante más de dos meses), para establecer el diagnóstico.
- Cuando la calidad de vida del niño se vez comprometida (absentismo escolar, aislamiento, depresión…).
- Antes de iniciar cualquier autotratamiento (dieta alimentaria o probióticos).
- En caso de utilización prolongada de analgésicos o laxantes de venta libre.
- En caso de inquietud de los padres (incluso en ausencia de signos de alerta).
El diagnóstico del SII corresponde a su médico o pediatra, que podrá evaluar la situación, tranquilizar al niño y proponer un tratamiento adecuado. Si su hijo padece dolor abdominal frecuente, hable con un profesional de la salud: podrá guiarlo hacia las soluciones más adecuadas.
Patients stories: vivir con el síndrome del intestino irritable (SII)
Signos de alerta que requieren una consulta rápida
- Antecedentes familiares de enfermedad inflamatoria crónica del intestino, enfermedad celiaca o úlcera gastroduodenal
- Dolor abdominal persistente a la derecha
- Dificultad para tragar o dolor durante la deglución
- Vómitos persistentes
- Sangrado digestivo
- Diarrea nocturna
- Artritis
- Herida o fisura alrededor del ano
- Pérdida de peso involuntaria
- Enlentecimiento del crecimiento estatural
- Retraso puberal
- Fiebre inexplicada
Nota importante
El Biocodex Microbiota Institute tiene como objetivo sensibilizar al público en general y a los profesionales sanitarios sobre el microbioma humano. No pretende ofrecer asesoramiento médico. Si tiene alguna pregunta o duda, consulte a un profesional sanitario.
1. Vermeijden NK, de Silva L, Manathunga S, et al Epidemiology of Pediatric Functional Abdominal Pain Disorders: A Meta-Analysis. Pediatrics. 2025 Feb 1;155(2):e2024067677. doi: 10.1542/peds.2024-067677.
2. Devanarayana NM, Rajindrajith S. Irritable bowel syndrome in children: Current knowledge, challenges and opportunities. World J Gastroenterol. 2018 Jun 7;24(21):2211-2235. doi: 10.3748/wjg.v24.i21.2211.
3. Rome Foundation. Appendix A: Rome IV Diagnostic Criteria for FGIDs. Available from: https://theromefoundation.org/rome-iv/rome-iv-criteria/. [Last concult: 2026 Jan 20]
4. Romano C, Ferrau' V, Cavataio F, Iacono G, Spina M, Lionetti E, Comisi F, Famiani A, Comito D. Lactobacillus reuteri in children with functional abdominal pain (FAP). J Paediatr Child Health. 2014 Oct;50(10):E68-71. doi: 10.1111/j.1440-1754.2010.01797.x.
5. Kianifar H, Jafari SA, Kiani M, et al. Probiotic for irritable bowel syndrome in pediatric patients: a randomized controlled clinical trial. Electron Physician. 2015 Sep 16;7(5):1255-60. doi: 10.14661/1255.
6. Vernon-Roberts A, Alexander I, Day AS. Systematic Review of Pediatric Functional Gastrointestinal Disorders (Rome IV Criteria). J Clin Med. 2021 Oct 29;10(21):5087. doi: 10.3390/jcm10215087.
7. Vermeijden NK, de Silva L, Manathunga S, Spoolder D, Korterink J, Vlieger A, Rajindrajith S, Benninga M. Epidemiology of Pediatric Functional Abdominal Pain Disorders: A Meta-Analysis. Pediatrics. 2025 Feb 1;155(2):e2024067677. doi: 10.1542/peds.2024-067677.
8. Di Nardo G, Barbara G, et al. Italian guidelines for the management of irritable bowel syndrome in children and adolescents : Joint Consensus from the Italian Societies of: Gastroenterology, Hepatology and Pediatric Nutrition (SIGENP), Pediatrics (SIP), Gastroenterology and Endoscopy (SIGE) and Neurogastroenterology and Motility (SINGEM). Ital J Pediatr. 2024 Mar 14;50(1):51. doi: 10.1186/s13052-024-01607-y.
9. Gordon M, Sinopoulou V, Tabbers M et al. Psychosocial Interventions for the Treatment of Functional Abdominal Pain Disorders in Children: A Systematic Review and Meta-analysis. JAMA Pediatr. 2022 Jun 1;176(6):560-568. doi: 10.1001/jamapediatrics.2022.0313.
10. Saulnier DM, Riehle K, Mistretta TA et al. Gastrointestinal microbiome signatures of pediatric patients with irritable bowel syndrome. Gastroenterology. 2011 Nov;141(5):1782-91. doi: 10.1053/j.gastro.2011.06.072.
11. Hollister EB, Oezguen N, Chumpitazi BP, et al. (2019). Leveraging Human Microbiome Features to Diagnose and Stratify Children with Irritable Bowel Syndrome. J Mol Diagn. 2019 May;21(3):449-461. doi: 10.1016/j.jmoldx.2019.01.006.
12. Baştürk A, Artan R, Yılmaz A. Efficacy of synbiotic, probiotic, and prebiotic treatments for irritable bowel syndrome in children: A randomized controlled trial. Turk J Gastroenterol. 2016 Sep;27(5):439-443. doi: 10.5152/tjg.2016.16301.
13. Groen J, Gordon M, Chogle A, et al. ESPGHAN/NASPGHAN guidelines for treatment of irritable bowel syndrome and functional abdominal pain-not otherwise specified in children aged 4–18 years. J Pediatr Gastroenterol Nutr. 2025 Aug;81(2):442-471. doi:10.1002/jpn3.70070.
14. Rutten JMTM, Vlieger AM, Frankenhuis C et al. Home-Based Hypnotherapy Self-exercises vs Individual Hypnotherapy With a Therapist for Treatment of Pediatric Irritable Bowel Syndrome, Functional Abdominal Pain, or Functional Abdominal Pain Syndrome: A Randomized Clinical Trial. JAMA Pediatr. 2017 May 1;171(5):470-477. doi: 10.1001/jamapediatrics.2017.0091.