Douleur abdominale chronique chez l’enfant : et s’il s’agissait du SII ?
“Maman, papa, j’ai mal au ventre…”. Coup de bluff pour éviter l’école ou véritable maladie ? Si les douleurs abdominales sont récurrentes (plus de 4 jours par mois, depuis plus de deux mois), peut-être s’agit-il du syndrome de l’intestin irritable, ou SII.
Balayons d’entrée de jeu certaines croyances. Non, le SII n’est pas dans la tête de l’enfant : c’est un trouble réel et reconnu. Non, il n’est pas dû à une mauvaise alimentation, même si certains déséquilibres peuvent l’exacerber. Non, il n’est pas la faute des parents. Non, ce n’est pas une maladie grave et encore moins un cancer.
Une fois ces points posés, comment reconnaître les symptômes ? Quand consulter un professionnel de santé ? Quelles solutions existent ? Les réponses ci-dessous.
- Comprendre les microbiotes
- Microbiote et troubles associés
- Agir sur nos microbiotes
-
Publications
- À propos de l’Institut
Section professionnels de santé
Retrouvez ici votre espace dédié
en_sources_title
en_sources_text_start en_sources_text_end

A propos de cet article

Définition, épidémiologie, symptômes & diagnostic
Qu’est-ce que le SII chez l’enfant ?
Le SII est un trouble du fonctionnement de l’intestin, qui ne s’explique par aucune anomalie identifiable (lésion, maladie…) 1,2. Bref, tout semble bien aller dans le ventre de la petite Louise, et pourtant, elle a réellement mal.
Ce qui distingue la douleur abdominale du SII des autres maux de ventre ? En premier lieu, sa récurrence : plus de 4 jours par mois, depuis plus de deux mois. Mais pas seulement : les symptômes sont liés au fait d’aller à la selle et/ou à un changement des selles en fréquence et/ou apparence (critères de Rome IV 3).
Votre adolescent Raphaël est souvent constipé et vous ne savez pas comment distinguer le SII d’une constipation fonctionnelle ? C’est pourtant simple : dans le cas du SII, la douleur ne disparaît pas avec la fin de l’épisode de constipation 2.
Quel impact sur la vie de l’enfant… et de la famille ?
Bien que sans gravité, le SII impacte fortement la qualité de vie des enfants : absentéisme scolaire, difficultés de concentration et de mémoire, renoncement aux activités sportives, isolement social, moral en berne, troubles du sommeil et fatigue, etc.
Toute la cellule familiale se trouve bouleversée, que ce soit émotionnellement (forte anxiété), économiquement (coût du traitement, nuits courtes des parents et rendez-vous médicaux qui impactent leur emploi) ou en termes d’organisation (renoncement à certaines activités, temps dédié au diagnostic et traitement) 2,4,5,6.
Le SII des enfants impacte fortement la vie professionnelle des parents : la perte de productivité au travail des parents représente presque un quart du coût de la prise en charge dans l’Union européenne. 2
1 enfant sur 20 touché
Louise et Raphaël sont loin d’être des cas isolés. Dans le monde, on estime qu’un enfant sur 9 souffre d’un trouble fonctionnel abdominal, et qu’un enfant sur 20 souffre spécifiquement de SII, le sous type le plus fréquent de ces troubles chez les enfants 7.
Les jeunes Asiatiques pourraient être plus touchés que les Européens ou Américains, mais la différence reste ténue et pourrait ne relever que d’une interprétation différente des critères de diagnostic 7.
5,8 % La prévalence mondiale du syndrome de l’intestin irritable. ⁷
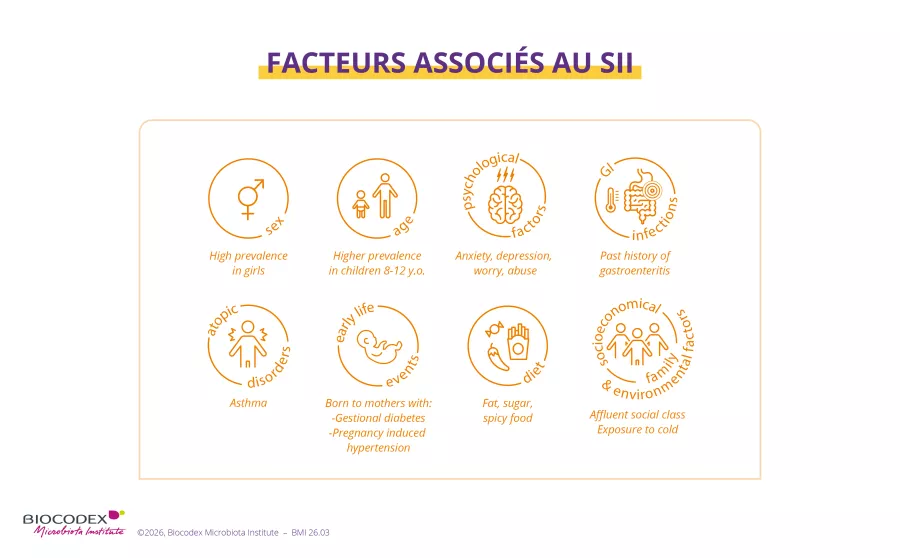
Les facteurs de risque
Le risque de souffrir de SII dépend ² :
- de l’âge : les 8-12 ans sont une mauvaise période à passer, mais une fois sa 12e bougie soufflée, Louise peut espérer une résolution spontanée avec le temps ;
- du sexe : les filles pourraient être davantage concernées (mais ce point ne fait pas consensus), peut-être en raison d’un effet hormonal ;
- d’un éventuel antécédent de prématurité, asthme ou eczéma qui semblent associés à un risque accru.
Mais surtout, le SII de Louise ou de Raphaël est en général le résultat de plusieurs facteurs combinés, à commencer par des facteurs psychologiques (anxiété liée à l’école ou aux relations avec les autres, expériences difficiles…) qui peuvent rendre l’enfant plus sensible aux douleurs abdominales.
Louise a souffert d’infections digestives, comme une gastro-entérite, d’allergies alimentaires ? Raphaël aime un peu trop les aliments trop gras, trop épicés ou sucrés ? Cela pourrait déclencher ou aggraver leurs symptômes 2.
Le challenge du diagnostic chez l’enfant
Faute de marqueurs spécifiques, le diagnostic du SII de l’enfant repose, comme chez l’adulte, sur l’évaluation de symptômes cliniques 2,8.
Mais premier écueil : les symptômes sont variables d’un enfant à l’autre, au point que le SII a été classée en 4 sous-types (voir menu déroulant).
Autres difficultés : la jeune Louise peut avoir du mal à mettre des mots sur ses symptômes et l’adolescent Raphaël se sentir gêné à l’idée d’en parler, tandis que leurs parents risquent de sur- ou sous-interpréter les paroles de leur enfant selon leur stress, leur propre vécu, etc. Avec à la clé un risque de sous-diagnostic.
Enfin, il existe d’indéniables différences culturelles face à la douleur et vis-à-vis du transit intestinal 2,8.
Ainsi, alors que le SII est le trouble fonctionnel digestif le plus fréquent chez l’enfant, sa difficulté de diagnostic induit souvent une longue, douloureuse et coûteuse errance pour les familles.
Sous-types du syndrome de l’intestin irritable (SII ou IBS en anglais) et leurs critères de diagnostic, selon les critères de Rome IV :
Plus d’un quart (25 %) des selles correspondent à une constipation sévère (noisettes dures et difficiles à évacuer) ou légère à modérée (boudin grumeleux), et moins d’un quart (25 %) à une diarrhée légère (selle avec morceaux mous, bords irréguliers, aspect pâteux) ou sévère (selles liquides sans morceaux solides).
Plus d’un quart (25 %) des selles correspondent à une diarrhée légère (selle avec morceaux mous, bords irréguliers, aspect pâteux) ou sévère (selles liquides sans morceaux solides), et moins d’un quart (25 %) à une constipation sévère (noisettes dures et difficiles à évacuer) ou légère à modérée (boudin grumeleux).
Plus d’un quart (25 %) des selles correspondent à une constipation sévère (noisettes dures et difficiles à évacuer) ou légère à modérée (boudin grumeleux), et plus d’un quart (25 %) à une diarrhée légère (selle avec morceaux mous, bords irréguliers, aspect pâteux) ou sévère (selles liquides sans morceaux solides).
Patients répondant aux critères diagnostiques du SII, mais dont le transit intestinal ne peut être classé de manière précise dans l’un des trois groupes ci-dessus.
Les sous-catégories du SII sont très importantes dans la prise en charge des enfants concernés. 2
D’où viennent ces douleurs ? Ce que dit la science aujourd’hui
Une origine encore très floue
Les mécanismes à l’origine des troubles fonctionnels abdominaux pédiatriques en général, et du SII en particulier, restent encore mal compris en 2025. La théorie dominante suggère que le SII résulte d’un dérèglement de l’axe de communication intestin-cerveau 9.
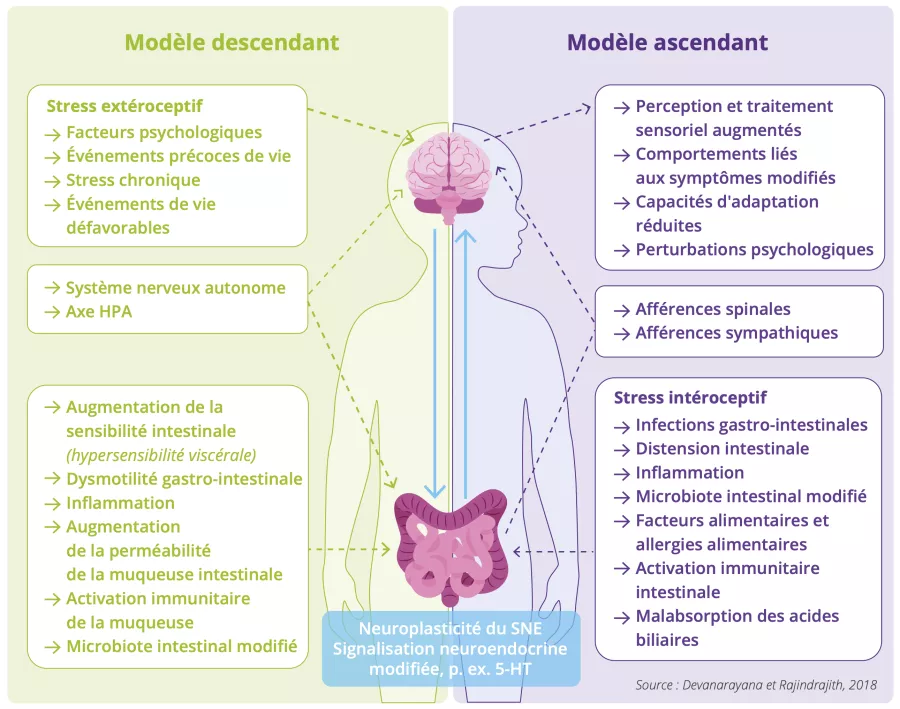
Deux mécanismes ont été proposés 2 :
- Le modèle Top-down (du haut vers le bas) suggère que la maladie commence dans le cerveau : les symptômes de Louise seraient déclenchés par son anxiété, qui conduit son cerveau à envoyer des signaux anormaux à l'intestin, entraînant ses douleurs, problèmes de transit et des changements dans le microbiote intestinal ;
- Le modèle Bottom-up (du bas vers le haut) propose que tout commence dans l'intestin : la maladie de Louise aurait été déclenchée par une infection gastro-intestinale qui aurait généré des messages nerveux d'alerte au cerveau quant à la douleur.
Si les deux modèles coexistent sans doute (interaction bidirectionnelle entre le cerveau et l'intestin) chez Louise une fois la maladie installée, il reste difficile de savoir lequel des deux a initié la maladie 2.
Le microbiote : une pièce du puzzle parmi d’autres
Qu’il soit la cause (modèle Bottom-up) ou la conséquence (modèle Top-down) de la genèse du SII de Louise, le microbiote intestinal représente aujourd’hui une piste de recherche majeure. Plusieurs observations expliquent cet intérêt :
- le microbiote intestinal de Louise influence sa digestion, son immunité et sa communication intestin-cerveau ;
- il est moins diversifié et certaines bactéries sont plus présentes : ce déséquilibre est appelé dysbiose 2,10,11;
- un simple transfert du microbiote de Louise à des souris sans flore suffit à déclencher des symptômes chez les rongeurs (sensibilité viscérale, modification du transit…) 2.
Pour autant, le SII reste et demeure une pathologie multifactorielle : la flore n’est qu’une pièce d’un puzzle bien plus complexe.

« Ces dix dernières années, une attention particulière a été accordée au microbiote intestinal, suspecté de jouer un rôle essentiel dans le SII. »
Des études supplémentaires restent nécessaires, notamment chez l’enfant, pour confirmer le rôle du microbiote intestinal et peut-être un jour, dresser le portrait-robot des bactéries intestinales liées à la maladie, voire identifier la « signature microbienne » propre à chaque enfant afin d'individualiser le traitement en fonction 2. Parce que le traitement dont a besoin Louise n’est pas le même que celui de Raphaël.
Ce que cela signifie pour les parents
Le microbiote intestinal représente donc un levier potentiel 12 à intégrer dans une approche thérapeutique multidisciplinaire et individualisé 2,8.
Une alimentation riche en fibres, le recours à des probiotiques spécifiques (pour soutenir des bactéries bénéfiques) ou à des antibiotiques (pour tuer des bactéries pathogènes), représentent autant de stratégies pouvant aider Louise ou Raphaël, toujours sous supervision médicale 8,9.

Comment peut-on aider un enfant qui souffre de SII ?
Du diagnostic aux prises de décisions thérapeutiques
La prise en charge efficace du SII de Louise exige un diagnostic précis : anamnèse détaillée (antécédents, médicaments, aspects sociaux et psychologiques), examen physique visant à exclure les troubles organiques 2,8.
Le sous-type de SII (le SII de Louise est-elle prédominée par la constipation, la diarrhée, un mixte des deux ou inclassable ?) doit être identifié : il dictera l'approche thérapeutique et la personnalisation du traitement au fil du temps 2,8.
La diagnostic posé, Louise et sa famille doivent participer, avec le corps médical, aux prises de décision : un dialogue étroit avec l’enfant et son entourage améliorent la réussite de la prise en charge.
L’éducation [des familles] doit porter sur la nature du diagnostic, l’importance de la connexion entre l’intestin et le cerveau, les effets du mode de vie et d’autres facteurs déclenchants, ainsi qu’un aperçu des approches et options thérapeutiques possibles. 13
Une prise en charge pluridisciplinaire
Les approches combinant plusieurs thérapies, en complément d’éventuelles stratégies médicamenteuses, sont celles qui offrent les meilleurs résultats 2, 5, 8, 13 :
- Psychologie : écoute et dialogue enfant-parent-clinicien 13
- Hypnothérapie à domicile ou non 14, thérapie cognitivo-comportementale (TCC), neurostimulation 13
- Diététique : approche individualisée, centrée sur l’enfant, intégrant les conseils d'un diététicien, favorisant les fibres évitant les régimes restrictifs irréalistes à son âge 13
- Probiotiques, et plus spécifiquement des lactobacilles comme Lactobacillus rhamnosus GG 5,13 ou L. reuteri 4, et prébiotiques pour nourrir sélectivement les bonnes bactéries ;
- Hygiène de vie : exercice physique, régularité du sommeil.
La prise en charge des enfants atteints de SII peut inclure des stratégies non pharmacologiques (régime alimentaire, interventions psychologiques, fibres spécifiques et probiotiques) ainsi que des stratégies pharmacologiques, à condition qu’elles soient adaptées aux symptômes du patient, ce qui nécessite souvent une approche multidisciplinaire. 8
A éviter :
- l’automédication et/ou un dosage et une durée dépassant les conseils locaux (ex. laxatifs répétés) ;
- les cercles vicieux : l’anxiété parentale, qui augmente avec la sévérité des symptômes de l’enfant, compromet le traitement. 2
Quand consulter un professionnel de santé ? ¹³
- Lorsque les douleurs sont récurrentes (plus de 4 jours par mois, depuis plus de deux mois), pour établir un diagnostic
- Lorsque la qualité de vie de l’enfant est impactée (absentéisme scolaire, isolement, dépression…)
- Avant d’initier tout auto-traitement (régime alimentaire ou probiotique)
- En cas d’utilisation prolongée d’antidouleurs ou laxatifs en vente libre
- En cas d’inquiétudes du parent (même en l’absence de signes d’alerte)
Le diagnostic du SII se fait par votre médecin ou pédiatre : il pourra évaluer la situation, rassurer votre enfant et proposer une prise en charge adaptée. Si votre enfant souffre de douleurs abdominales fréquentes, parlez-en à un professionnel de santé : il pourra vous guider vers les solutions les plus adaptées.
Patients stories : vivre avec le Syndrome de l'Intestin Irritable (SII)
Signes d'alerte nécessitant une consultation rapide
- Antécédents familiaux de maladie inflammatoire chronique de l’intestin, de maladie cœliaque ou d’ulcère gastro-duodénal
- Douleur abdominale persistante à droite
- Difficulté à avaler, douleur lors de la déglutition
- Vomissements persistants
- Saignement digestif
- Diarrhée nocturne
- Arthrite
- Plaie ou fissure autour de l’anus
- Perte de poids involontaire
- Ralentissement de la croissance staturale
- Retard pubertaire
- Fièvre inexpliquée
À savoir
L'objectif du Biocodex Microbiota Institute est de sensibiliser le grand public et les professionnels de santé au microbiote humain. Il n'a pas pour vocation de fournir des avis médicaux. Pour toute question ou demande, veuillez consulter un professionnel de la santé.
1. Vermeijden NK, de Silva L, Manathunga S, et al Epidemiology of Pediatric Functional Abdominal Pain Disorders: A Meta-Analysis. Pediatrics. 2025 Feb 1;155(2):e2024067677. doi: 10.1542/peds.2024-067677.
2. Devanarayana NM, Rajindrajith S. Irritable bowel syndrome in children: Current knowledge, challenges and opportunities. World J Gastroenterol. 2018 Jun 7;24(21):2211-2235. doi: 10.3748/wjg.v24.i21.2211.
3. Rome Foundation. Appendix A: Rome IV Diagnostic Criteria for FGIDs. Available from: https://theromefoundation.org/rome-iv/rome-iv-criteria/. [Last concult: 2026 Jan 20]
4. Romano C, Ferrau' V, Cavataio F, Iacono G, Spina M, Lionetti E, Comisi F, Famiani A, Comito D. Lactobacillus reuteri in children with functional abdominal pain (FAP). J Paediatr Child Health. 2014 Oct;50(10):E68-71. doi: 10.1111/j.1440-1754.2010.01797.x.
5. Kianifar H, Jafari SA, Kiani M, et al. Probiotic for irritable bowel syndrome in pediatric patients: a randomized controlled clinical trial. Electron Physician. 2015 Sep 16;7(5):1255-60. doi: 10.14661/1255.
6. Vernon-Roberts A, Alexander I, Day AS. Systematic Review of Pediatric Functional Gastrointestinal Disorders (Rome IV Criteria). J Clin Med. 2021 Oct 29;10(21):5087. doi: 10.3390/jcm10215087.
7. Vermeijden NK, de Silva L, Manathunga S, Spoolder D, Korterink J, Vlieger A, Rajindrajith S, Benninga M. Epidemiology of Pediatric Functional Abdominal Pain Disorders: A Meta-Analysis. Pediatrics. 2025 Feb 1;155(2):e2024067677. doi: 10.1542/peds.2024-067677.
8. Di Nardo G, Barbara G, et al. Italian guidelines for the management of irritable bowel syndrome in children and adolescents : Joint Consensus from the Italian Societies of: Gastroenterology, Hepatology and Pediatric Nutrition (SIGENP), Pediatrics (SIP), Gastroenterology and Endoscopy (SIGE) and Neurogastroenterology and Motility (SINGEM). Ital J Pediatr. 2024 Mar 14;50(1):51. doi: 10.1186/s13052-024-01607-y.
9. Gordon M, Sinopoulou V, Tabbers M et al. Psychosocial Interventions for the Treatment of Functional Abdominal Pain Disorders in Children: A Systematic Review and Meta-analysis. JAMA Pediatr. 2022 Jun 1;176(6):560-568. doi: 10.1001/jamapediatrics.2022.0313.
10. Saulnier DM, Riehle K, Mistretta TA et al. Gastrointestinal microbiome signatures of pediatric patients with irritable bowel syndrome. Gastroenterology. 2011 Nov;141(5):1782-91. doi: 10.1053/j.gastro.2011.06.072.
11. Hollister EB, Oezguen N, Chumpitazi BP, et al. (2019). Leveraging Human Microbiome Features to Diagnose and Stratify Children with Irritable Bowel Syndrome. J Mol Diagn. 2019 May;21(3):449-461. doi: 10.1016/j.jmoldx.2019.01.006.
12. Baştürk A, Artan R, Yılmaz A. Efficacy of synbiotic, probiotic, and prebiotic treatments for irritable bowel syndrome in children: A randomized controlled trial. Turk J Gastroenterol. 2016 Sep;27(5):439-443. doi: 10.5152/tjg.2016.16301.
13. Groen J, Gordon M, Chogle A, et al. ESPGHAN/NASPGHAN guidelines for treatment of irritable bowel syndrome and functional abdominal pain-not otherwise specified in children aged 4–18 years. J Pediatr Gastroenterol Nutr. 2025 Aug;81(2):442-471. doi:10.1002/jpn3.70070.
14. Rutten JMTM, Vlieger AM, Frankenhuis C et al. Home-Based Hypnotherapy Self-exercises vs Individual Hypnotherapy With a Therapist for Treatment of Pediatric Irritable Bowel Syndrome, Functional Abdominal Pain, or Functional Abdominal Pain Syndrome: A Randomized Clinical Trial. JAMA Pediatr. 2017 May 1;171(5):470-477. doi: 10.1001/jamapediatrics.2017.0091.