Przewlekły ból brzucha u dziecka: a może to zespół jelita drażliwego?
„Mamo, tato, boli mnie brzuch…”. Wymówka, by uniknąć szkoły, a może prawdziwa dolegliwość? Jeśli bóle brzucha są nawracające (ponad 4 dni w miesiącu, od ponad dwóch miesięcy), być może jest to zespół jelita drażliwego, czyli IBS.
Wyjaśnijmy kilka kwestii. IBS nie jest wymysłem dziecka – to prawdziwe i uznane zaburzenie. Nie wynika ze złej diety, chociaż pewne zaburzenia równowagi mogą go nasilać. Nie jest to wina rodziców. Nie jest to poważna choroba, a tym bardziej rak.
Jak więc rozpoznać objawy? Kiedy należy zgłosić się do lekarza? Jakie rozwiązania są dostępne? Odpowiedzi znajdują się poniżej.
- Dowiedz się wszystkiego o mikrobiocie
- Mikrobiota i powiązane z nią zaburzenia
- Zadbaj o swoją mikrobiotę
-
Publikacje
- O Instytucie
Dostęp do pracowników służby zdrowia
Znajdź tutaj swoją dedykowaną przestrzeń
en_sources_title
en_sources_text_start en_sources_text_end

O tym artykule

Definicja, epidemiologia, objawy i diagnostyka
Czym jest zespół jelita drażliwego u dzieci?
IBS to zaburzenie czynności jelit, którego nie można wyjaśnić żadną rozpoznawalną nieprawidłowością (uszkodzeniem, chorobą itp.) 1,2. Krótko mówiąc, wydaje się, że w brzuchu małej Louise wszystko jest w porządku, a jednak naprawdę ją boli.
Czym ból brzucha związany z zespołem jelita drażliwego różni się od innych dolegliwości brzusznych? Po pierwsze częstotliwością występowania: ponad 4 dni w miesiącu, od ponad dwóch miesięcy. Jednak nie tylko: objawy są związane z wypróżnianiem się lub zmianą częstotliwości oddawania stolca albo jego wyglądu (kryteria rzymskie IV 3).
Twój nastoletni syn Raphaël często cierpi na zaparcia i nie wiesz, jak odróżnić zespół jelita drażliwego od zaparć czynnościowych? To proste: w przypadku IBS ból nie ustępuje wraz z ustąpieniem zaparć 2.
Jaki wpływ ma to na życie dziecka i rodziny?
Chociaż zespół jelita drażliwego nie jest poważnym schorzeniem, ma ogromny wpływ na jakość życia dzieci: nieobecności w szkole, trudności z koncentracją i pamięcią, rezygnację z aktywności sportowej, izolację społeczną, obniżone morale, zaburzenia snu, zmęczenie itp.
Cała rodzina przeżywa poważne trudności, zarówno emocjonalne (silny niepokój), ekonomiczne (koszty leczenia, nieprzespane noce i wizyty lekarskie, które mają wpływ na pracę), jak i organizacyjne (rezygnacja z niektórych zajęć, czas poświęcony na diagnostykę i leczenie) 2,4,5,6.
Zespół jelita drażliwego u dzieci ma znaczący wpływ na życie zawodowe rodziców: spadek wydajności pracy rodziców stanowi prawie jedną czwartą kosztów opieki nad dziećmi w Unii Europejskiej. 2
Dotkniętych tą chorobą jest 1 na 20 dzieci
Louise i Raphaël nie są bynajmniej odosobnionymi przypadkami. Szacuje się, że na całym świecie jedno na 9 dzieci cierpi na zaburzenia czynnościowe jelit, a jedno na 20 cierpi konkretnie na zespół jelita drażliwego, który jest najczęstszym podtypem tych zaburzeń u dzieci 7.
Młodzi Azjaci mogą być bardziej narażeni niż Europejczycy czy Amerykanie, ale różnica ta jest niewielka i może wynikać jedynie z odmiennej interpretacji kryteriów diagnostycznych 7.
5.8 % Globalna częstość występowania zespołu jelita drażliwego. ⁷
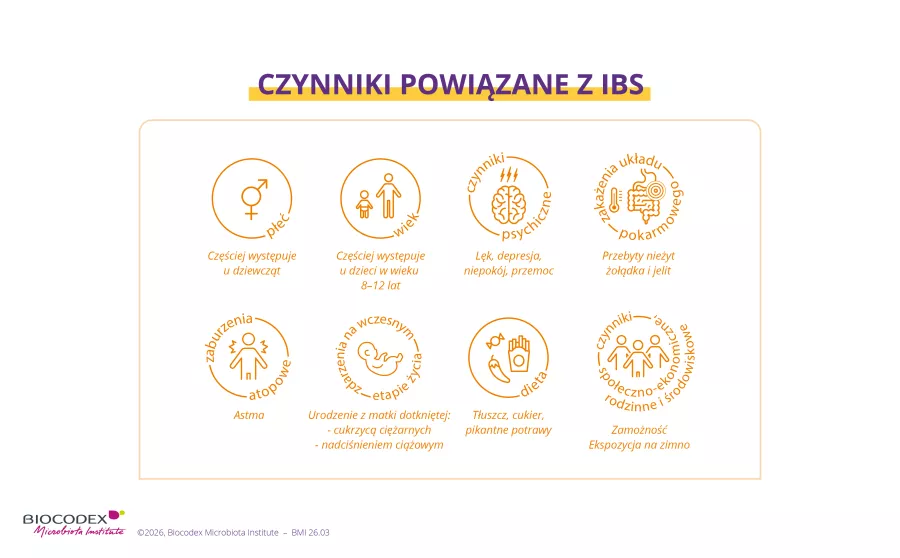
Czynniki ryzyka
Ryzyko wystąpienia zespołu jelita drażliwego zależy od ² :
- wieku: okres między 8. a 12. rokiem życia to trudny czas, ale po zdmuchnięciu 12. świeczki Louise może liczyć na samoistne ustąpienie objawów wraz z upływem czasu;
- płci: problem ten może dotyczyć w większym stopniu dziewcząt (choć nie ma co do tego jednomyślności), być może z powodu wpływu hormonów;
- ewentualnego wcześniactwa, astmy lub egzemy, które mogą wiązać się ze zwiększonym ryzykiem.
Co jednak najważniejsze, zespół jelita drażliwego u Louise lub Raphaëla wynika zazwyczaj z połączenia kilku czynników, począwszy od czynników psychologicznych (lęk związany ze szkołą lub relacjami z innymi osobami, trudne doświadczenia itp.), które mogą sprawić, że dziecko będzie podatniejsze na bóle brzucha.
Czy Louise cierpiała na infekcje układu pokarmowego, takie jak zapalenie żołądka i jelit, czy też na alergie pokarmowe? Czy Raphaël nie lubi trochę za bardzo potraw zbyt tłustych, zbyt pikantnych lub zbyt słodkich? Może to wywołać lub nasilić objaw 2.
Wyzwania związane z diagnozowaniem u dzieci
Z powodu braku specyficznych markerów rozpoznanie zespołu jelita drażliwego u dzieci opiera się, podobnie jak u dorosłych, na ocenie objawów klinicznych 2,8.
Pierwsza trudność: objawy różnią się w zależności od dziecka – do tego stopnia, że zespół jelita drażliwego podzielono na 4 podtypy .
Inne trudności: młoda Louise może mieć trudności z opisem swoich objawów, a nastolatek Raphaël może czuć się skrępowany na myśl o rozmowie na ten temat, podczas gdy ich rodzice mogą przesadzać lub bagatelizować słowa swoich dzieci w zależności od poziomu stresu, własnych doświadczeń itp. Wiąże się to z ryzykiem niewystarczającego rozpoznania.
Ponadto istnieją niezaprzeczalne różnice kulturowe w podejściu do bólu oraz w odniesieniu do pracy jelit 2,8.
W związku z tym, mimo że zespół jelita drażliwego jest najczęstszym zaburzeniem czynnościowym układu pokarmowego u dzieci, trudności w jego rozpoznaniu często powodują, że rodziny przechodzą długą, bolesną i kosztowną drogę
Podtypy zespołu jelita drażliwego (IBS) i kryteria ich rozpoznania zgodnie z kryteriami rzymskimi IV
Ponad jedna czwarta (25%) stolców to ciężkie zaparcia (twarde, trudne do wydalenia kulki) lub zaparcia o nasileniu łagodnym do umiarkowanego (grudkowata masa), a mniej niż jedna czwarta (25%) to łagodna biegunka (stolce z miękkimi fragmentami, o nieregularnych krawędziach, o konsystencji pasty) lub ciężka biegunka (płynne stolce bez stałych fragmentów).
Ponad jedna czwarta (25%) wypróżnień to biegunka łagodna (stolce z miękkimi fragmentami, o nieregularnych krawędziach, o konsystencji pasty) lub ciężka biegunka (płynne stolce bez stałych fragmentów), a mniej niż jedna czwarta (25%) to ciężkie zaparcia (twarde, trudne do wydalenia kulki) lub zaparcia łagodne do umiarkowanych (grudkowate pasma).
Ponad jedna czwarta (25%) stolców to przypadki ciężkiego zaparcia (twarde, trudne do wydalenia kulki) lub zaparcia łagodnego do umiarkowanego (grudkowata masa), a ponad jedna czwarta (25%) to przypadki łagodnej biegunki (stolce z miękkimi fragmentami, o nieregularnych krawędziach, o konsystencji pasty) lub ciężka biegunka (płynne stolce bez stałych fragmentów).
Pacjenci spełniający kryteria diagnostyczne zespołu jelita drażliwego, u których przebieg pracy jelit nie może zostać jednoznacznie zaklasyfikowany do żadnej z trzech powyższych grup.
Podkategorie zespołu jelita drażliwego mają ogromne znaczenie w opiece nad dziećmi dotkniętymi tym zaburzeniem. 2
Skąd pochodzą te bóle? Co mówi dziś nauka
Pochodzenie, które wciąż pozostaje niejasne
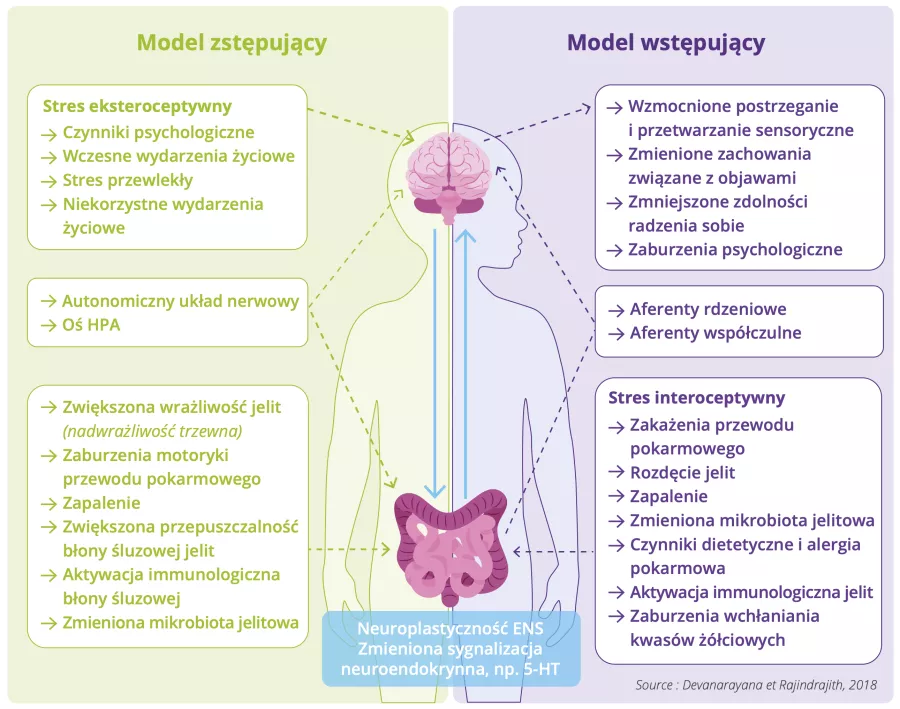
Mechanizmy leżące u podstaw zaburzeń czynnościowych jelit u dzieci, a w szczególności zespołu jelita drażliwego, pozostają słabo znane w 2025 roku. Dominująca teoria sugeruje, że zespół jelita drażliwego wynika z zaburzeń osi komunikacyjnej między jelitami a mózgiem 9.
Zaproponowano dwa mechanizmy 2 :
- model top-down (odgórny) sugeruje, że choroba zaczyna się w mózgu: objawy Louise byłyby wywołane przez jej niepokój, który powoduje, że jej mózg wysyła nieprawidłowe sygnały do jelit, powodując bóle, problemy z trawieniem i zmiany w mikrobiocie jelitowej;
- model bottom-up (oddolny) zakłada, że wszystko zaczyna się wjelitach: choroba Louise mogła zostać wywołana przez infekcję żołądkowo-jelitową, która wygenerowała do mózgu sygnały ostrzegawcze dotyczące bólu.
Chociaż oba modele niewątpliwie współistnieją (dwukierunkowa interakcja między mózgiem a jelitami) w przypadku Louise po wystąpieniu choroby, trudno jest stwierdzić, który z nich wywołał chorobę 2.
Mikrobiota: jeden z wielu elementów układanki
Niezależnie od tego, czy jest ona przyczyną (model oddolny) czy skutkiem (model odgórny) powstania zespołu jelita drażliwego u Louise, mikrobiota jelitowa stanowi obecnie główny kierunek badań. Zainteresowanie tym zagadnieniem wynika z kilku obserwacji:
- mikrobiota jelitowa Louise wpływa na jej trawienie, odporność oraz komunikację między jelitami a mózgiem;
- jest mniej zróżnicowana, a niektóre bakterie występują w większej ilości: ta nierównowaga nazywana jest dysbiozą 2,10,11;
- zwykłe przeniesienie mikrobioty od Louise do myszy pozbawionych flory bakteryjnej wystarczyło, by wywołać objawy u gryzoni (nadwrażliwość trzewna, zaburzenia pracy jelit itp.) 2.
Jednak zespół jelita drażliwego nadal jest chorobą wieloczynnikową: flora bakteryjna stanowi tylko jeden z elementów znacznie bardziej skomplikowanej układanki.

“W ciągu ostatnich dziesięciu lat szczególną uwagę poświęcono mikrobiocie jelitowej, w przypadku której podejrzewa się, że odgrywa kluczową rolę w zespole jelita drażliwego.”
Konieczne są dalsze badania, zwłaszcza u dzieci, aby potwierdzić rolę mikrobioty jelitowej i być może pewnego dnia stworzyć profil bakterii jelitowych związanych z chorobą, a nawet zidentyfikować „sygnaturę mikrobiologiczną” charakterystyczną dla każdego dziecka, abydostosować leczenie do indywidualnych potrzeb 2. Ponieważ leczenie, którego potrzebuje Louise, różni się od leczenia Raphaëla.
Co to oznacza dla rodziców
Mikrobiota jelitowa stanowi zatem potencjalny element 12 który należy włączyć do multidyscyplinarnego i zindywidualizowanego podejścia terapeutycznego 2,8.
Dieta bogata w błonnik, stosowanie probiotyków (w celu wsparcia pożytecznych bakterii) lub antybiotyków (w celu zabicia bakterii chorobotwórczych) to strategie, które mogą pomóc Louise lub Raphaëlowi, zawsze pod nadzorem lekarza 8,9.

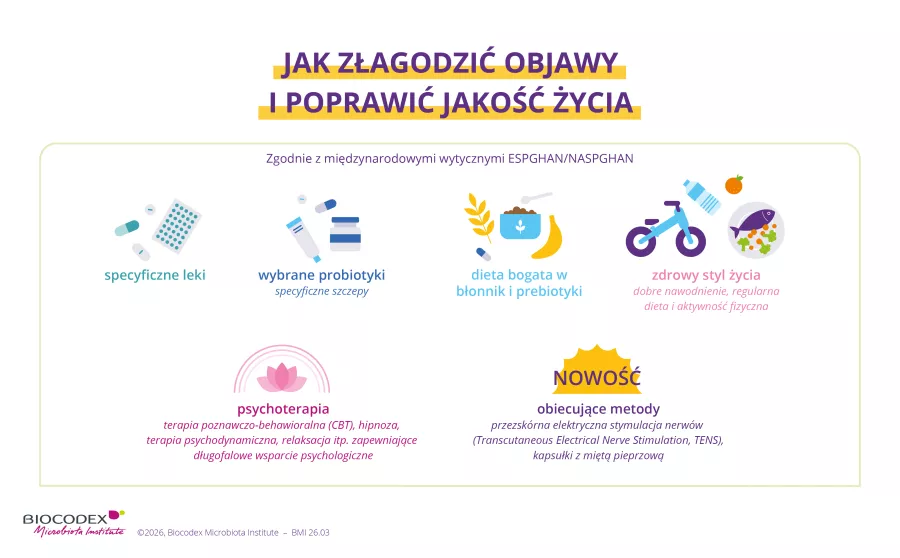
Jak można pomóc dziecku cierpiącemu na zespół jelita drażliwego?
Od diagnozy do podjęcia decyzji terapeutycznych
Skuteczne leczenie IBS u Louise wymaga dokładnej diagnozy: szczegółowego wywiadu (historia choroby, przyjmowane leki, uwarunkowania społeczne i psychologiczne), badania fizykalnego mającego na celu wykluczenie zaburzeń organicznych 2,8.
Należy określić podtyp zespołu jelita drażliwego (czy u Louise przeważają zaparcia, biegunka, mieszana postać obu tych objawów, czy też nie da się tego sklasyfikować?): to on będzie decydował o podejściu terapeutycznym i spersonalizowanym leczeniu w miarę upływu czasu 2,8.
Po postawieniu diagnozy Louise i jej rodzina muszą wspólnie z personelem medycznym uczestniczyć w podejmowaniu decyzji: ścisła współpraca z dzieckiem i jego najbliższym otoczeniem zwiększa skuteczność leczenia.
Edukacja [rodzin] powinna dotyczyć charakteru diagnozy, znaczenia powiązania między jelitami a mózgiem, wpływu stylu życia i innych czynników wywołujących objawy, a także przeglądu możliwych metod i opcji terapeutycznych. 13
Opieka multidyscyplinarna
Podejścia łączące kilka metod terapeutycznych, stanowiące uzupełnienie ewentualnych strategii farmakologicznych, przynoszą najlepsze wyniki 2, 5, 8, 13 :
- Psychologia: dialog między dzieckiem, rodzicem a terapeutą i wysłuchanie ich 13
- Hipnoterapia w domu lub poza nim 14, terapia poznawczo-behawioralna (TPB), neurostymulacja13
- Dietetyka: zindywidualizowane podejście skoncentrowane na dziecku, uwzględniające porady dietetyka, promujące spożycie błonnika i unikające restrykcyjnych diet, które są nieodpowiednie dla wieku1 13
- Probiotyki, a konkretnie bakterie z rodzaju Lactobacillus, takie jak Lactobacillus rhamnosus GG 5, 13 lub L. reuteri 4, oraz prebiotyki w celu selektywnego odżywiania dobrych bakterii
- Zdrowy tryb życia: aktywność fizyczna, regularny sen.
Leczenie dzieci z zespołem jelita drażliwego może obejmować strategie niefarmakologiczne (dieta, interwencje psychologiczne, określone rodzaje błonnika i probiotyki), a także strategie farmakologiczne, pod warunkiem że są one dostosowane do objawów pacjenta, co często wymaga podejścia wielodyscyplinarnego. 8
Czego należy unikać:
- samoleczenie lub przekraczanie zalecanej dawki i czasu stosowania (np. wielokrotne stosowanie środków przeczyszczających);
- vicious cycles: parental anxiety, which increases as the child’s symptoms worsen, can undermine treatment. 2
(((EXTRAIT INFOGRAPHIE IBS KIDS : focus management des symptômes)))
Kiedy należy zgłosić się do lekarza? ¹³
- Gdy bóle mają charakter nawracający (trwają ponad 4 dni w miesiącu i utrzymują się od ponad dwóch miesięcy), w celu postawienia diagnozy
- Gdy jakość życia dziecka ulega pogorszeniu (nieobecności w szkole, izolacja, depresja itp.)
- Przed rozpoczęciem jakiegokolwiek samoleczenia (dieta lub probiotyki)
- W przypadku długotrwałego stosowania dostępnych bez recepty leków przeciwbólowych lub przeczyszczających
- W przypadku obaw rodzica (nawet przy braku sygnałów ostrzegawczych)
Diagnozę zespołu jelita drażliwego stawia lekarz rodzinny lub pediatra: może on ocenić sytuację, uspokoić dziecko i zaproponować odpowiednie leczenie. eśli Twoje dziecko często odczuwa bóle brzucha, porozmawiaj o tym z lekarzem: pomoże Ci on znaleźć najbardziej odpowiednie rozwiązania.
Patients stories: życie z zespołem jelita drażliwego (IBS)
Objawy wymagające szybkiej konsultacji
- Historia występowania w rodzinie przewlekłej choroby zapalnej jelit, celiakii lub wrzodów żołądka i dwunastnicy
- Utrzymujący się ból brzucha po prawej stronie
- Trudności z połykaniem, ból podczas połykania
- Utrzymujące się wymioty
- Krwawienie z przewodu pokarmowego
- Nocna biegunka
- Artretyzm
- Rana lub pęknięcie w okolicy odbytnicy
- Niezamierzona utrata masy ciała
- Spowolnienie wzrostu
- Opóźnienie dojrzewania
- Niewyjaśniona gorączka
Uwaga
Instytut Mikrobioty Biocodex ma na celu szerzenie wiedzy na temat mikrobiomu człowieka wśród ogółu społeczeństwa oraz pracowników służby zdrowia. Nie ma on na celu udzielania porad medycznych. W razie jakichkolwiek pytań lub wątpliwości prosimy o skonsultowanie się z lekarzem.
1. Vermeijden NK, de Silva L, Manathunga S, et al Epidemiology of Pediatric Functional Abdominal Pain Disorders: A Meta-Analysis. Pediatrics. 2025 Feb 1;155(2):e2024067677. doi: 10.1542/peds.2024-067677.
2. Devanarayana NM, Rajindrajith S. Irritable bowel syndrome in children: Current knowledge, challenges and opportunities. World J Gastroenterol. 2018 Jun 7;24(21):2211-2235. doi: 10.3748/wjg.v24.i21.2211.
3. Rome Foundation. Appendix A: Rome IV Diagnostic Criteria for FGIDs. Available from: https://theromefoundation.org/rome-iv/rome-iv-criteria/. [Last concult: 2026 Jan 20]
4. Romano C, Ferrau' V, Cavataio F, Iacono G, Spina M, Lionetti E, Comisi F, Famiani A, Comito D. Lactobacillus reuteri in children with functional abdominal pain (FAP). J Paediatr Child Health. 2014 Oct;50(10):E68-71. doi: 10.1111/j.1440-1754.2010.01797.x.
5. Kianifar H, Jafari SA, Kiani M, et al. Probiotic for irritable bowel syndrome in pediatric patients: a randomized controlled clinical trial. Electron Physician. 2015 Sep 16;7(5):1255-60. doi: 10.14661/1255.
6. Vernon-Roberts A, Alexander I, Day AS. Systematic Review of Pediatric Functional Gastrointestinal Disorders (Rome IV Criteria). J Clin Med. 2021 Oct 29;10(21):5087. doi: 10.3390/jcm10215087.
7. Vermeijden NK, de Silva L, Manathunga S, Spoolder D, Korterink J, Vlieger A, Rajindrajith S, Benninga M. Epidemiology of Pediatric Functional Abdominal Pain Disorders: A Meta-Analysis. Pediatrics. 2025 Feb 1;155(2):e2024067677. doi: 10.1542/peds.2024-067677.
8. Di Nardo G, Barbara G, et al. Italian guidelines for the management of irritable bowel syndrome in children and adolescents : Joint Consensus from the Italian Societies of: Gastroenterology, Hepatology and Pediatric Nutrition (SIGENP), Pediatrics (SIP), Gastroenterology and Endoscopy (SIGE) and Neurogastroenterology and Motility (SINGEM). Ital J Pediatr. 2024 Mar 14;50(1):51. doi: 10.1186/s13052-024-01607-y.
9. Gordon M, Sinopoulou V, Tabbers M et al. Psychosocial Interventions for the Treatment of Functional Abdominal Pain Disorders in Children: A Systematic Review and Meta-analysis. JAMA Pediatr. 2022 Jun 1;176(6):560-568. doi: 10.1001/jamapediatrics.2022.0313.
10. Saulnier DM, Riehle K, Mistretta TA et al. Gastrointestinal microbiome signatures of pediatric patients with irritable bowel syndrome. Gastroenterology. 2011 Nov;141(5):1782-91. doi: 10.1053/j.gastro.2011.06.072.
11. Hollister EB, Oezguen N, Chumpitazi BP, et al. (2019). Leveraging Human Microbiome Features to Diagnose and Stratify Children with Irritable Bowel Syndrome. J Mol Diagn. 2019 May;21(3):449-461. doi: 10.1016/j.jmoldx.2019.01.006.
12. Baştürk A, Artan R, Yılmaz A. Efficacy of synbiotic, probiotic, and prebiotic treatments for irritable bowel syndrome in children: A randomized controlled trial. Turk J Gastroenterol. 2016 Sep;27(5):439-443. doi: 10.5152/tjg.2016.16301.
13. Groen J, Gordon M, Chogle A, et al. ESPGHAN/NASPGHAN guidelines for treatment of irritable bowel syndrome and functional abdominal pain-not otherwise specified in children aged 4–18 years. J Pediatr Gastroenterol Nutr. 2025 Aug;81(2):442-471. doi:10.1002/jpn3.70070.
14. Rutten JMTM, Vlieger AM, Frankenhuis C et al. Home-Based Hypnotherapy Self-exercises vs Individual Hypnotherapy With a Therapist for Treatment of Pediatric Irritable Bowel Syndrome, Functional Abdominal Pain, or Functional Abdominal Pain Syndrome: A Randomized Clinical Trial. JAMA Pediatr. 2017 May 1;171(5):470-477. doi: 10.1001/jamapediatrics.2017.0091.