Zespół jelita drażliwego (IBS)
D Nawracające bóle brzucha, wzdęcia, problemy z oddawaniem stolca… Zespół jelita drażliwego (IBS) to najczęstsze zaburzenie interakcji jelita-mózg, znane wcześniej jako „jako czynnościowe zaburzenia jelit”. Chociaż jego główne objawy dotyczą jelit, IBS często wiąże się z lękiem i depresją. Obecnie wiadomo, że zespół ten spowodowany jest zaburzeniami komunikacji na osi jelito-mózg, w której uczestniczy mikrobiota jelitowa.
- Dowiedz się wszystkiego o mikrobiocie
- Mikrobiota i powiązane z nią zaburzenia
- Zadbaj o swoją mikrobiotę
-
Publikacje
- O Instytucie
Dostęp do pracowników służby zdrowia
Znajdź tutaj swoją dedykowaną przestrzeń
en_sources_title
en_sources_text_start en_sources_text_end
Sekcje

O tym artykule
Spis treści
Spis treści
5 do 10% Na całym świecie na IBS cierpi od 5 do 10% populacji
(sidenote: Ford AC, Sperber AD, Corsetti M, et al. Irritable bowel syndrome. Lancet. 2020 Nov 21;396(10263):1675-1688 )
Wiedzieliście o tym?
Zaburzenia interakcji jelita-mózg, (DGBI pour Disorder of Gut Grain interaction) zwane są również jako „czynnościowe zaburzenia jelit ”. Mówi się, że e zaburzenia są czynnościowe, ponieważ nie ma strukturalnych nieprawidłowości w narządach i tkankach układu pokarmowego. Zespół jelita drażliwego (IBS) został również nazwany „kolopatią o podłożu czynnościowym”, „spastycznym zapaleniem jelita grubego” lub „zespołem jelita drażliwego” 2.
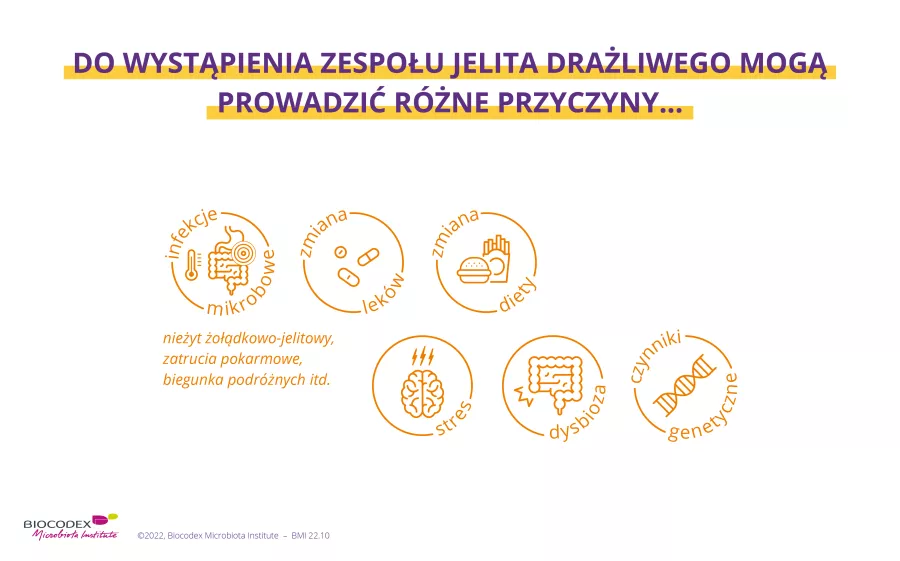
Czym jest spowodowany zespół jelita drażliwego?
Przyczyny zespołu jelita drażliwego są złożone i nadal są tylko częściowo rozumiane. Uważa się, że wystąpienie IBS jest wynikiem kombinacji czynników o różnym charakterze i znaczeniu w zależności od danej osoby 2: predyspozycje genetyczne, pewne wcześniejsze choroby i leczenie, stres, dieta itp.
Najbardziej rozpoznawalnym czynnikiem ryzyka IBS jest przebyta ostra infekcja jelitowa: 10% osób z IBS uważa, że ich dolegliwości zaczęły się po epizodzie: wirusowego zapalenia jelit, biegunki podróżnych, (sidenote: zapalenia uchyłkóW Zapalenie uchyłków to zapalenie lub zakażenie uchyłków, małych fałdów (przepuklin) w wewnętrznej ścianie jelita grubego. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/diverticulitis ) itp. 1,4,5. Po upływie roku od takiego epizodu ryzyko wystąpienia IBS wzrosło czterokrotnie1.
2 na 3 osoby cierpiące na IBS w krajach zachodnich to kobiety
50 Częstość występowania IBS zmniejsza się po 50 roku życia
(sidenote: SNFGE. Syndrome de l’intestin irritable (SII) [Irritable bowel syndrome (IBS)]. June 2018. CNPHGE. Syndrome de l’intestin irritable [Irritable bowel syndrome]. )
Najnowsze badania są coraz bardziej jednoznaczne: mikrobiota jelitowa odgrywa kluczową rolę w powstawaniu IBS 6,7 : zaburzenie równowagi w składzie mikrobioty jelitowej, czyli dysbioza, jest nawet uznawana przez ekspertów za prawdopodobną przyczynę IBS 5. Z rozwojem IBS związana jest również dysbioza spowodowana stosowaniem antybiotyków 1.
Środowisko naukowe bardzo skupia się również na diecie w IBS. Rzeczywiście, ponad 60% pacjentów z IBS zgłasza, że ich objawy pojawiły się lub nasiliły po posiłkach 8,9. Określa się to mianem nadwrażliwości jelit. Obecność pewnych związków pokarmowych (pszenica, mleko itp.) powoduje w jelicie przesadną reakcję, m.in. immunologiczną 10,11. Ponadto, ponieważ na mikrobiotę jelitową często wpływają nawyki żywieniowe, jej zmiana może prowadzić do nieprawidłowej fermentacji spożytego pokarmu i odgrywać kluczową rolę w występowaniu wzdęć 10.
Mikrobiota jelit
IBS sprzyjają również e traumatyczne lub niepokojące wydarzenia (żałoba, rozwód, przemoc, konflikty itp.), ostry lub przewlekły stres oraz inne zaburzenia psychologiczne: depresja, lęk itp. 1,2,7 Uważa się bowiem, że prowadzą one do zmian w (sidenote: Jelitowy układ nerwowy Jelitowy układ nerwowy (ENS) to układ nerwowy jelita. Składa się z sieci neuronów, które pokrywają ściany przewodu pokarmowego i kontrolują aktywność sensoryczną, motoryczną i wydzielniczą układu pokarmowego. Watson C., Kirkcaldie M., Paxinos G. The brain: an introduction to functional neuroanatomy – Chapter 4 - Peripheral nerves. Academic Press, 2010. 43-54 ) , który kontroluje motorykę, barierę śluzówkową, wrażliwość i wydzieliny jelitowe. 1
Geneza IBS: zaburzenie komunikacji między jelitami a mózgiem?
Czy oś jelita-mózg coś Wam mówi? Mózg komunikuje się z jelitowym układem nerwowym w obu kierunkach: to, co dzieje się w mózgu, ma wpływ na jelita i odwrotnie. Ale to nie wszystko: neurony w jelitach są w bezpośredniej łączności z mikrobiotą jelitową, która z kolei komunikuje się z naszym układem hormonalnym i odpornościowym w obu kierunkach.
Jak nasze jelita nieustannie rozmawiają z naszym mózgiem
Zaburzenia związane z IBS będą następujące:
mózg odbiera normalne ruchy jelit jako ból
jelita kurczą się nieprawidłowo
(w 50% przypadków), z nadmierną stymulacją immunologiczną po infekcji 5 lub nadwrażliwością na niektóre pokarmy 6
co umożliwia fragmentom bakterii przedostawanie się na zewnątrz jelit i prowadzi do przewlekłego rozproszonego zapalenia 7,12
stwierdzana u 2/3 osób z IBS. Może być przyczyną wszystkich powyższych zaburzeń i objawów IBS 2,7
Jakie są główne objawy IBS?
Według dobrze ustalonych kryteriów IBS charakteryzuje się jednoczesną obecnością kilku objawów: bólu brzucha i problemów z oddawaniem stolca. Objawy te muszą być odpowiednio częste i długotrwałe (> 1 dzień/tydzień w ciągu ostatnich 3 miesięcy) 13,14:
- Nawracający ból brzucha (co najmniej 1 dzień w tygodniu);
- Ból związany jest z defekacją:
- Wzdęcia;
- Zmiana konsystencji stolca;
- Zmiana w częstotliwości oddawania stolca.
Pomocne mogą okazać się pewne informacje i objaśnienia!
Ból brzucha objawia się skurczami, uczuciem pieczenia lub napięcia oraz wzdęciami. Jest zlokalizowany wokół pępka, w dolnej części brzucha lub „w ramie” i wydaje się podążać za ścieżką jelita grubego. Ból związany jest z defekacją: Ból może nasilać się lub stawać się łagodniejszy poprzez wydalanie gazów lub stolca 2.
Nieprawidłowości w konsystencji i częstotliwości oddawania stolca obejmują stolec od zbyt miękkiego i/lub zbyt częstego (typ biegunki) do zbyt twardego i/lub zbyt rzadkiego (typ zaparcia). Okresy występowania biegunki i zaparcia mogą występować naprzemiennie. Tym problemom w wypróżnianiem towarzyszą czasem inne dolegliwości, takie jak parcie na stolec, śluz w stolcu lub uczucie niepełnego wypróżnienia 5.
Zmiany w częstości lub konsystencji stolca pozwalają sklasyfikować IBS na cztery podtypy:
- IBS-C: Zaparcia jako objaw dominujący u pacjentów (co najmniej 1/4 stolców);
- IBS-D: Biegunka jako objaw dominujący u pacjentów (co najmniej 1/4 stolców);
- IBS-M: Pacjenci na zmianę doświadczają zaparć i biegunki (co najmniej 1/4 stolców z zaparciem, 1/4 z biegunką). Jest to najczęściej występujący podtyp (40% osób z IBS);
- IBS-U: Ten typ zespołu jelita drażliwego nie spełnia kryteriów powyższych rodzajów: IBS-C, IBS-D czy IBS-M: rzadko występują nieprawidłowe stolce 15,16.
Należy pamiętać, że u osoby z IBS podtyp może się zmieniać w czasie 3.
Objawy IBS różnią się nasileniem u poszczególnych osób i w czasie u tej samej osoby 3,5. Mogą mieć charakter od dokuczliwego do bardzo upośledzającego, przy czym ciężka postać IBS dotyczy 20-25% pacjentów 3. W ujęciu ogólnym objawy te upośledzają jakość życia osobistego, społecznego i zawodowego 1,3.
Lekarz może postawić diagnozę IBS dopiero po wykluczeniu innych zaburzeń trawienia 2. Ponieważ obecnie nie ma testu diagnostycznego dla IBS, lekarze polegają na objawach opisywanych przez pacjentów: w przypadku IBS wyniki badań klinicznych i badań obrazowych są zwykle prawidłowe 3.
Jakie są zaburzenia i stany związane z IBS?
U osób z IBS większa jest częstotliwość występowania pewnych zaburzeń i stanów chorobowych.
- Inne zaburzenia trawienne: W ponad 20% przypadków IBS towarzyszą wzdęcia, oddawanie wiatrów 4, nudności lub zgaga 16. U niektórych osób może również występować nietolerancja pewnych pokarmów 5.
- Zaburzenia psychologiczne: Choć początek IBS może mieć podłoże psychologiczne, u części osób cierpiących na ten zespół mogą pojawić się również zaburzenia psychologiczne będące skutkiem IBS 1, takie jak lęk, stres, depresja, bezsenność i zaburzenia odżywiania 5.
- Zaburzenia układu moczowo-płciowego: Zespołowi jelita drażliwego może towarzyszyć ból miednicy, zaburzenia oddawania moczu, ból podczas stosunku u kobiet i zaburzenia erekcji u mężczyzn 4,5.
- Endometrioza: Badania pokazują, że kobiety z endometriozą mają 3-krotnie zwiększone ryzyko rozwoju IBS 17.
- Zaburzenia ogólne: U niektórych osób z IBS występuje zmęczenie, senność, bóle głowy i mięśni2,4,5. IBS występuje częściej u osób z fibromialgią i cierpiących na przewlekłe zmęczenie 1.
Zespół jelita drażliwego a mikrobiota: czy istnieje związek?
Jak mogę leczyć IBS?
Mimo że IBS jest bolesny i stanowi wyzwanie w życiu codziennym, jest to choroba łagodna 2. Jednak objawy IBS należy jak najszybciej złagodzić, aby poprawić jakość życia 3. W tym celu lekarz udzieli Ci porady dotyczącej stylu życia i zaleci optymalną kombinację określonych leków i środków alternatywnych.
Dobre nawyki żywieniowe mogą zmniejszyć objawy IBS 6,18:
- spożywanie posiłków o regularnych porach i unikanie ich pomijania;
- unikanie obfitych posiłków oraz pikantnych i tłustych potraw;
- dokładne przeżuwanie jedzenia;
- dbanie o odpowiednie nawodnienie organizmu;
- ograniczenie alkoholu, kofeiny i tytoniu;
- regularna aktywność fizyczna.
Leki
Niektóre objawy IBS można zmniejszyć za pomocą leków przepisanych przez lekarza: leków przeciwskurczowych, regulatorów wypróżnień, środków przeczyszczających w przypadku IBS-C, leków przeciwbiegunkowych w przypadku IBS-D, czasem leków przeciwdepresyjnych 9. Jednak leki te nie są skuteczne u wszystkich 16 i jak dotąd żaden z nich nie jest w stanie złagodzić wszystkich objawów IBS.
Terapie umysłu i ciała
Szczególnie w przypadku osób, u których stres lub lęk nasilają objawy, (sidenote: Metody psychofizyczne Metody psychofizyczne to praktyki, które skupiają się na relacjach między ciałem, mózgiem, umysłem i zachowaniem oraz ich wpływie na zdrowie i chorobę Wahbeh H, Elsas SM, Oken BS. Mind-body interventions: applications in neurology. Neurology. 2008;70(24):2321-2328 ) mogą zmniejszyć ból i dyskomfort związany z problemami jelitowymi: (sidenote: Terapie poznawczo-behawioralne Rodzaj psychoterapii, w której terapeuta prowadzi pacjenta do określenia wpływu dysfunkcyjnych (błędnych, negatywnych) myśli na jego zachowanie i samopoczucie. Cuijpers P, Smit F, Bohlmeijer E, et al. Efficacy of cognitive–behavioural therapy and other psychological treatments for adult depression: meta-analytic study of publication bias. The British Journal of Psychiatry. 2010;196(3):173-178 InformedHealth.org [Internet]. Cologne, Germany: Institute for Quality and Efficiency in Health Care (IQWiG); 2006. Cognitive behavioral therapy. 2013 Aug 7 [Updated 2016 Sep 8] ) , hipnoza, medytacja, relaksacja, (sidenote: Biofeedback Metoda nauki kontrolowania pewnych funkcji organizmu, takich jak rytm serca, ciśnienie krwi i napięcie mięśni, za pomocą specjalnego urządzenia. Może pomóc w kontrolowaniu bólu. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/biofeedback ) …16
Diety
Wiele osób z IBS stwierdza, że pewne pokarmy pogarszają lub łagodzą ich objawy, ale skutki spożywania określonych pokarmów nie są takie same dla wszystkich. Objawy IBS można zatem złagodzić poprzez wprowadzenie zmian w diecie, ale zawsze należy to robić z pomocą pracownika służby zdrowia (lekarza, dietetyka), aby uzyskać indywidualne rozwiązanie, które zapobiega zaburzeniom równowagi żywieniowej 16.
Z pomocą lekarza można na przykład określić pokarmy, które nie są dla Ciebie wskazane (mleko, pszenica, rośliny strączkowe itp.) i ograniczyć je 9. Osoby cierpiące na IBS-C mogą też zwiększyć ilość błonnika w diecie, jednak nie za bardzo, aby nie sprzyjać bólom i wzdęciom 6.
Praktyki żywieniowe kształtują skład mikrobioty
Spośród diet, które zostały naukowo przebadane pod kątem IBS, dieta o niskiej zawartości FODMAPS (Fermentable Oligosaccharides Disaccharides Monosaccharides and Polyols) wydaje się najskuteczniejsza 6,16, ale nie dla każdego jest odpowiednia 2. FODMAP to grupa cukrów, które słabo wchłaniają się w jelicie cienkim i są fermentowane przez bakterie w mikrobiocie jelitowej. W przypadku IBS ta fermentacja nasila wzdęcia i ból.
Dieta polega na drastycznym ograniczeniu pokarmów bogatych w FODMAP: pokarmów zawierających laktozę, niektórych zbóż, niektórych owoców i warzyw, syntetycznych słodzików, potraw przemysłowych itp. Jest to dieta potencjalnie restrykcyjna, dlatego musi być nadzorowana przez lekarza i przestrzegana przez 4 do 6 tygodni. Jeśli objawy ulegną złagodzeniu, pokarmy zawierające cukry FODMAP będą następnie stopniowo wprowadzane ponownie, jeden po drugim. Możliwe będzie wtedy określenie, które pokarmy nasilają objawy i unikanie ich 2,19.
Probiotyki, prebiotyki i przeszczep mikrobioty kałowej
Różne badania podkreślają znaczenie mikrobioty jelitowej w rozwoju IBS i wykazują różnice w składzie mikrobioty jelitowej osób z IBS w porównaniu z osobami zdrowymi 5. Można zatem zaproponować rozwiązania polegające na modulacji mikrobioty jelitowej w celu poprawy objawów IBS 20.
Probiotyki są według ekspertów obiecującą opcją. Badania wskazują na ich ogólny pozytywny wpływ na objawy IBS poprzez działanie na różne mechanizmy, takie jak nadwrażliwość trzewna i ruchliwość jelit 9. Probiotyki mogą wzmacniać barierę jelita grubego, zmniejszać stan zapalny, poprawiać odporność jelit… 20 Niektóre mogą nawet działać na oś jelitowo-mózgową, zmniejszając objawy depresji 9. Wszystkie te efekty byłyby korzystne dla dobrego samopoczucia: niedawne badanie wykazało, że w ciągu 30 dni przyjmowanie szczepu bifidobakterii zmniejszyło nasilenie objawów i poprawiło jakość życia 60% osób z IBS 21.
Trwają również badania nad wpływem symbiontów, łączących probiotyki i prebiotyki, na IBS 9, a wstępne testy przeszczepu mikrobioty kałowej dały zachęcające wyniki u niektórych pacjentów z IBS, poprzez złagodzenie objawów i podniesienie jakości życia 1.
62% ankietowanych uznało spożywanie probiotyków za pomocne w utrzymaniu równowagi i poprawnego funkcjonowania mikrobioty
Czym dokładnie są probiotyki?
Prebiotyki: najważniejsze, co trzeba wiedzieć
BMI 23.11
1. Ford AC, Sperber AD, Corsetti M, et al. Irritable bowel syndrome. Lancet. 2020 Nov 21;396(10263):1675-1688
2. SNFGE. Syndrome de l’intestin irritable (SII) [Irritable bowel syndrome (IBS)]. June 2018. https://www.snfge.org/content/syndrome-de-lintestin-irritable-sii
3. CNPHGE. Syndrome de l’intestin irritable [Irritable bowel syndrome]. https://www.cnp-hge.fr/syndrome-de-lintestin-irritable/
4. Moayyedi P, Mearin F, Azpiroz F, et al. Irritable bowel syndrome diagnosis and management: A simplified algorithm for clinical practice. United European Gastroenterol J. 2017;5(6):773-788
5. Enck P, Aziz Q, Barbara G, et al. Irritable bowel syndrome. Nat Rev Dis Primers. 2016;2:16014
6. Algera J, Colomier E, Simrén M. The Dietary Management of Patients with Irritable Bowel Syndrome: A Narrative Review of the Existing and Emerging Evidence. Nutrients. 2019;11(9):216
7. Hillestad EMR, van der Meeren A, Nagaraja BH, et al. Gut bless you: The microbiota-gut-brain axis in irritable bowel syndrome. World J Gastroenterol. 2022 Jan 28;28(4):412-431
8. Böhn L, Störsrud S, Törnblom H, et al. Self reported food-related gastrointestinal symptoms in IBS are common and associated with more severe symptoms and reduced quality of life. Am J Gastroenterol 2013, 108:634–641
9. Simrén M, Månsson A, Langkilde AM, et al. Food-related gastrointestinal symptoms in the irritable bowel syndrome. Digestion. 2001;63:108–115
10. Cuomo R, Andreozzi P, Zito FP, et al. Irritable bowel syndrome and food interaction. World J Gastroenterol. 2014 Jul 21;20(27):8837-45
11. Hussein H, Boeckxstaens GE. Immune-mediated food reactions in irritable bowel syndrome. Curr Opin Pharmacol. 2022;66:102285
12. INSERM: La rage au ventre: C’est quoi le syndrome de l’intestin irritable ? [Rage in the belly: What is irritable bowel syndrome?] (Sep 14, 2021) https://www.inserm.fr/c-est-quoi/la-rage-au-ventre-cest-quoi-le-syndrome-de-lintestin-irritable
13. Mearin F, Lacy BE, Chang L, et al. Bowel Disorders. Gastroenterology. 2016;S0016-5085(16)00222-5
14. Drossman DA, Tack J. Rome Foundation Clinical Diagnostic Criteria for Disorders of Gut-Brain Interaction. Gastroenterology. 2022;162(3):675-679
15. Black CJ, Ford AC. Global burden of irritable bowel syndrome: trends, predictions and risk factors. Nat Rev Gastroenterol Hepatol 2020; 17: 473-86
16. Chey WD, Keefer L, Whelan K, et al. Behavioral and Diet Therapies in Integrated Care for Patients With Irritable Bowel Syndrome. Gastroenterology. 2021;160(1):47-62
17. Chiaffarino F, Cipriani S, Ricci E, et al. Endometriosis and irritable bowel syndrome: a systematic review and meta-analysis. Arch Gynecol Obstet. 2021;303(1):17-25
18. Okawa Y. A Discussion of Whether Various Lifestyle Changes can Alleviate the Symptoms of Irritable Bowel Syndrome. Healthcare. 2022; 10(10):201
19. Société Nationale Française de Colo-Proctologie [French National Society of Coloproctology]: Régime pauvre en FODMAPs [Low FODMAP diet] (December 2021) https://www.snfcp.org/informations-maladies/generalites/regimes-pauvre-en-fodmaps
20. Simon E, Călinoiu LF, Mitrea L et al. Probiotics, Prebiotics, and Synbiotics: Implications and Beneficial Effects against Irritable Bowel Syndrome. Nutrients. 2021;13(6):2112
21. Sabaté JM, Iglicki F. Effect of Bifidobacterium longum 35624 on disease severity and quality of life in patients with irritable bowel syndrome. World J Gastroenterol. 2022 Feb 21;28(7):732-744