El síndrome del intestino irritable (SII)
Dolor abdominal recurrente, hinchazón, trastornos del tránsito… El síndrome del intestino irritable (SII) es el más frecuente de los trastornos de la interacción intestino-cerebro, antaño llamados «trastornos funcionales intestinales». Aunque sus principales síntomas afectan al intestino, el SII a menudo se asocia a ansiedad y depresión. Actualmente se sabe que, en este síndrome, entran en juego alteraciones de la comunicación en el eje intestino-cerebro, en el que interviene la microbiota intestinal.
- Descubrir las microbiotas
- Microbiota y trastornos asociados
- Actuar en nuestras microbiotas
-
Publicaciones
- Acerca del Instituto
Área para profesionales sanitarios
Encuentra aquí tu espacio dedicado
en_sources_title
en_sources_text_start en_sources_text_end
Capítulos

Acerca de este artículo
Índice
Índice
5 to 10% Del 5 al 10 % de la población padece un SII en el mundo
(sidenote: Ford AC, Sperber AD, Corsetti M, et al. Irritable bowel syndrome. Lancet. 2020 Nov 21;396(10263):1675-1688 )
¿Lo sabía?
Los «trastornos de la interacción intestino-cerebro», (DGBI de Disorder of Gut Brain interaction) también se llaman «trastornos funcionales intestinales». Se consideran funcionales porque no existe ninguna anomalía estructural en los órganos y los tejidos digestivos. El síndrome del intestino irritable (SII) también recibe el nombre de «colopatía funcional», «colitis espasmódica» o «síndrome del colon irritable». 2
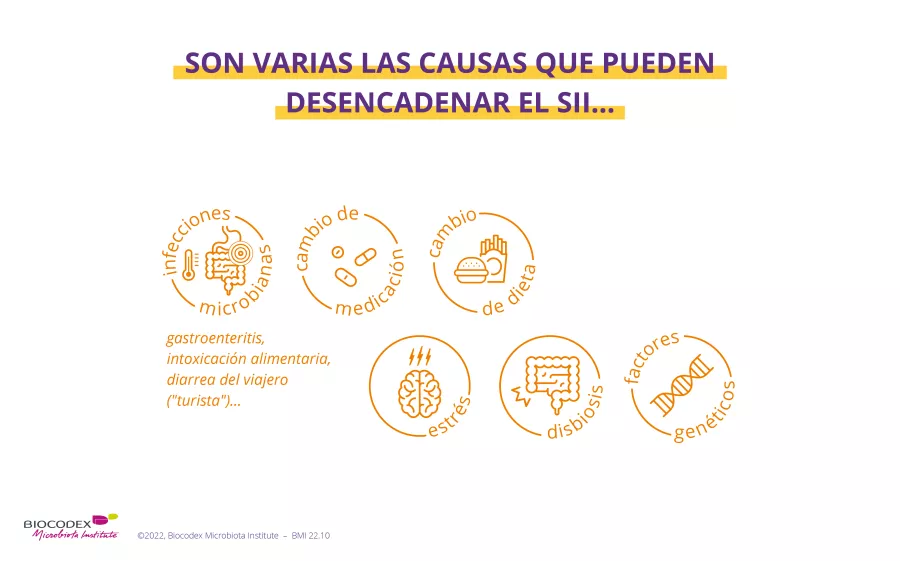
¿Qué provoca el síndrome del intestino irritable?
Las causas del síndrome del intestino irritable son complejas y todavía no se han identificado por completo en la actualidad. La aparición de un SII sería el fruto de un conjunto de factores de diferentes naturalezas y de importancia variable según los individuos: 2 una predisposición genética, ciertos antecedentes médicos y tratamientos, el estrés, la alimentación, etc.
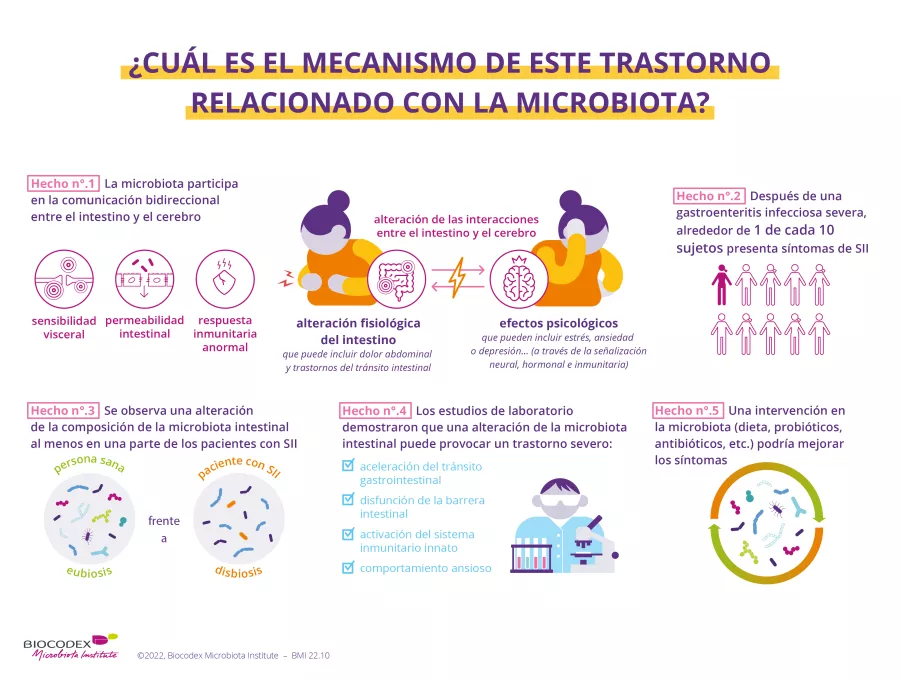
El factor de riesgo más reconocido del SII es un antecedente de infección intestinal aguda: el 10 % de las personas que padecen un SII consideran que sus trastornos empezaron después de un episodio de gastroenteritis vírica, diarrea del viajero, (sidenote: Diverticulitis Una diverticulitis es una inflamación o una infección que afecta a los divertículos, pequeños repliegues (hernias) presentes en la pared interna del colon. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/diverticulitis ) , etc. 1,4,5 Después de este episodio, el riesgo de SII se multiplicaría por cuatro al cabo de un año. 1
2 de cada 3 personas que padecen un SII en los países occidentales son mujeres
50 La frecuencia del SII disminuye a partir de los 50 años
(sidenote: SNFGE. Syndrome de l’intestin irritable (SII) [Irritable bowel syndrome (IBS)]. June 2018. CNPHGE. Syndrome de l’intestin irritable [Irritable bowel syndrome]. )
Las últimas investigaciones son cada vez más formales: la microbiota intestinal desempeñaría un papel clave en la aparición del SII: 6,7 los expertos consideran que un desequilibrio de la composición de la microbiota intestinal, o disbiosis, es una causa plausible de SII. 5 Por otra parte, la disbiosis debida a la toma de antibióticos también se ha asociado al desarrollo del SII. 1
La comunidad científica también se interesa mucho por la alimentación en el SII. En efecto, más del 60 % de los pacientes con un SII refieren que sus síntomas aparecen o se intensifican después de las comidas. 8,9 Se habla entonces de hipersensibilidad del intestino. La presencia de ciertos compuestos alimentarios (trigo, leche…) desencadenaría una reacción exagerada del intestino, de tipo inmunitario o no. 10,11 Además, dado que la microbiota intestinal a menudo se ve influenciada por los hábitos alimentarios, su alteración puede conducir a una fermentación anormal de los alimentos ingeridos y desempeñaría un papel crucial en la distensión intestinal. 10
La microbiota intestinal
El SII también se ve favorecido por acontecimientos traumáticos o dolorosos (duelo, divorcio, abuso, conflictos…), estrés agudo o crónico y otros trastornos psicológicos: depresión, ansiedad… 1,2,7 En efecto, producirían alteraciones del (sidenote: Sistema nervioso entérico El sistema nervioso entérico (SNE) es el sistema nervioso propio del intestino. Está compuesto por una red de neuronas que tapiza las paredes del tracto gastrointestinal y controla la actividad sensorial, motora y secretora del aparato digestivo. Watson C., Kirkcaldie M., Paxinos G. The brain: an introduction to functional neuroanatomy – Chapter 4 - Peripheral nerves. Academic Press, 2010. 43-54 ) , que controla la motilidad, la barrera mucosa, la sensibilidad y las secreciones intestinales. 1
¿Un fallo en la comunicación entre el intestino y el cerebro es el origen del SII?
El eje intestino-cerebro ¿le dice algo? El cerebro se comunica con el sistema nervioso entérico en los dos sentidos; lo que ocurre en el cerebro tiene un impacto sobre el intestino y viceversa. Pero esto no es todo: las neuronas situadas en el intestino están en comunicación directa con la microbiota intestinal, que a su vez establece una comunicación bidireccional con el sistema hormonal y el sistema inmunitario.
Cómo nuestro intestino habla constantemente con nuestro cerebro
Las alteraciones observadas en el SII se traducen por:
el cerebro percibe los movimientos normales del intestino como dolor;
el intestino se contrae de forma anormal;
(en el 50 % de los casos), con una estimulación inmunitaria excesiva después de una infección5 o una hipersensibilidad frente a ciertos alimentos; 6
que deja pasar fragmentos de bacterias fuera del intestino y da lugar a una inflamación crónica difusa; 7,12
observada en 2/3 de las personas que presentan un SII. Puede estar implicada en todas las alteraciones citadas y los síntomas del SII. 2,7.
¿Cuáles son los principales síntomas del SII?
Según unos criterios bien establecidos, el SII se caracteriza por la presencia simultánea de varios síntomas: dolor abdominal y alteraciones del tránsito. Estos síntomas deben ser suficientemente frecuentes y antiguos (>1 día/semana en los últimos 3 meses): 13,14
- Dolor abdominal recurrente (al menos 1 día a la semana).
- Dolor relacionado con la defecación.
- Hinchazón.
- Modificación de la consistencia de las heces.
- Modificación de la frecuencia de las deposiciones.
¡Algunas precisiones y explicaciones pueden ser útiles!
El dolor abdominal se manifiesta por espasmos, sensaciones de ardor o de tensión e hinchazón. Se sitúan alrededor del ombligo, en el bajo vientre o «en marco», como si siguieran el trayecto del colon. El dolor está relacionado con la defecación: puede empeorar o aliviarse con la emisión de gases o heces. 2
Las anomalías de la consistencia y la frecuencia de las heces van desde heces demasiado blandas y/o demasiado frecuentes (de tipo diarrea) hasta demasiado duras y/o demasiado escasas (de tipo estreñimiento). Los periodos de diarrea y estreñimiento pueden alternarse. Estos trastornos del tránsito a veces se acompañan de otras molestias, como ganas urgentes de hacer de vientre, la presencia de mucosidades en las heces o sensaciones de evacuación incompleta de las heces. 5
Las alteraciones de la frecuencia o la consistencia de las heces permiten clasificar el SII en cuatro subtipos:
- SII-E: SII con predominio del estreñimiento (al menos 1/4 de las deposiciones);
- SII-D: SII con predominio de la diarrea (al menos 1/4 de las deposiciones);
- SII-M: SII mixto, con alternancia de diarrea y estreñimiento (al menos 1/4 de las deposiciones con estreñimiento y 1/4 con diarrea). Es el subtipo más frecuente (40 % de las personas con SII);
- SII-I: SII indeterminado, que no responde a los criterios del SII-E, D o M: solo raramente existen heces anormales. 15,16
Cabe señalar que, en una persona con un SII, el subtipo puede cambiar con el tiempo. 3
Los síntomas del SII son de gravedad variable de una persona a otra y a lo largo del tiempo en una misma persona. 3,5 Pueden ser desde molestos hasta incapacitantes; las formas graves del SII afectan al 20 a 25 % de los pacientes. 3 De manera general, alteran la calidad de vida personal, social y profesional. 1,3
El diagnóstico de un SII solo puede efectuarlo un médico, después de descartar otra afección digestiva. 2 Dado que, en la actualidad, no existe ninguna prueba diagnóstica del SII, el médico se basa en los síntomas descritos por su paciente: en el SII, el examen clínico y las pruebas de diagnóstico por la imagen suelen ser normales. 3
¿Cuáles son los trastornos y las enfermedades asociadas al SII?
En las personas que padecen un SII, se constata una mayor frecuencia de ciertos trastornos y enfermedades.
- Otros trastornos digestivos: en más del 20 % de los casos, el SII se acompaña de hinchazón, flatulencias, 4 náuseas o acidez de estómago. 16 Algunas personas también tienen intolerancias a ciertos alimentos. 5
- Trastornos psicológicos: aunque puede haber un componente psicológico en la aparición de un SII, una parte de las personas afectadas también puede desarrollar trastornos psicológicos como consecuencia de un SII, 1 como ansiedad, estrés, depresión, insomnio y trastornos del comportamiento alimentario. 5
- Trastornos genitourinarios: el SII puede acompañarse de dolor pélvico, trastornos urinarios, dolor en el momento de las relaciones sexuales en la mujer y disfunción eréctil en el hombre. 4,5
- Endometriosis: los estudios demuestran que las mujeres que padecen una endometriosis tienen un riesgo multiplicado por 3 de desarrollar un SII. 17
- Trastornos generales: algunas personas con un SII sufren fatiga, una sensación de letargia, dolor de cabeza y dolores musculares. 2,4,5 El SII es más frecuente en las personas que padecen fibromialgia y fatiga crónica. 1
Síndrome del intestino irritable y microbiota: ¿están conectados?
¿Cómo curar el SII?
Aunque es doloroso y agotador en la vida cotidiana, el SII es un trastorno benigno. 2 Eso no impide que los síntomas del SII tengan que ser aliviados lo antes posible para mejorar la calidad de vida. 3 Para ello, su médico le dará consejos de higiene de vida y le recomendará una combinación óptima de medicamentos específicos y soluciones alternativas.
Unos buenos hábitos alimentarios pueden reducir los síntomas del SII: 6,18
- tomar las comidas en horarios regulares y evitar saltarse comidas;
- evitar las comidas «pantagruélicas», los platos especiados y demasiado grasos;
- masticar bien los alimentos;
- hidratarse suficientemente;
- reducir el alcohol, la cafeína y el tabaco;
- practicar una actividad física regular.
Los medicamentos
Algunos síntomas del SII pueden disminuir con medicamentos prescritos por el médico: antiespasmódicos, reguladores del tránsito, laxantes en caso de SII-E, antidiarreicos en caso de SII-D y a veces antidepresivos. 9 Sin embargo, estos medicamentos no son eficaces en todo el mundo16 y, en la actualidad, ninguno de ellos puede aliviar el conjunto de los síntomas del SII.
Las terapias psicocorporales
En especial en las personas en las que el estrés o la ansiedad exacerba los síntomas, los (sidenote: Métodos psicocorporales Los métodos psicocorporales son prácticas que se centran en las relaciones entre el cuerpo, el cerebro, la mente y el comportamiento, así como en sus efectos sobre la salud y las enfermedades. Wahbeh H, Elsas SM, Oken BS. Mind-body interventions: applications in neurology. Neurology. 2008;70(24):2321-2328 ) permiten reducir el dolor y las molestias de los trastornos del tránsito: (sidenote: Terapias cognitivo-conductuales Tipo de psicoterapia en la que el terapeuta dirige a su paciente a identificar el impacto de sus pensamientos disfuncionales (erróneos, negativos) sobre su comportamiento y su bienestar. . Cuijpers P, Smit F, Bohlmeijer E, et al. Efficacy of cognitive–behavioural therapy and other psychological treatments for adult depression: meta-analytic study of publication bias. The British Journal of Psychiatry. 2010;196(3):173-178 InformedHealth.org [Internet]. Cologne, Germany: Institute for Quality and Efficiency in Health Care (IQWiG); 2006. Cognitive behavioral therapy. 2013 Aug 7 [Updated 2016 Sep 8] ) , hipnosis, meditación, relajación, (sidenote: Biorretroalimentación Método que permite, con la ayuda de un aparato especial, aprender a controlar ciertas funciones corporales, como el ritmo cardiaco, la presión arterial y la tensión muscular. Puede ayudar a controlar el dolor. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/biofeedback ) … 16
Las dietas alimentarias
Muchas personas con un SII consideran que ciertos alimentos empeoran o mejoran sus síntomas, pero no son los mismos para todo el mundo. Por lo tanto, los síntomas del SII pueden mejorar modificando la alimentación, pero siempre hay que hacerlo con la ayuda de un profesional de la salud (médico, dietista) para una solución personalizada y evitar cualquier desequilibrio nutricional. 16
Con el médico, es posible, por ejemplo, detectar los alimentos que no le «funcionan» (la leche, el trigo, las legumbres…) para reducirlos. 9 También es posible aumentar las fibras en la alimentación si se padece un SII-E, sin excederse para no favorecer el dolor o la hinchazón. 6
Las prácticas alimentarias influyen en la composición de la microbiota
Entre las dietas probadas científicamente para aliviar el SII, la dieta pobre en FODMAP (Fermentable Oligosaccharides Disaccharides Monosaccharides and Polyols) parece dar los mejores resultados, 6,16 pero no es eficaz para todo el mundo. 2 Los FODMAP son azúcares que se absorben poco en el intestino delgado y fermentan bajo la acción de las bacterias de la microbiota intestinal. En el SII, esta fermentación exacerba la hinchazón y el dolor.
La dieta consiste en reducir fuertemente los alimentos ricos en FODMAP: alimentos que contienen lactosa, ciertos cereales, ciertas frutas y verduras, los edulcorantes sintéticos, los platos industriales… Es una dieta potencialmente molesta que deben controlar el médico y debe seguirse durante 4 a 6 semanas. Si los síntomas mejoran, los alimentos que contienen FODMAP se introducen después progresivamente uno por uno. De esta manera, se puede determinar el o los alimentos que empeoran los síntomas y evitarlos. 2,19
Los probióticos, los prebióticos y el trasplante de microbiota fecal
Diferentes estudios señalan la importancia de la microbiota intestinal en la aparición del SII y muestran diferencias de composición entre la microbiota intestinal de las personas afectadas y las personas sanas. 5 Por lo tanto, pueden proponerse algunas soluciones que permiten modular la microbiota intestinal para mejorar los síntomas del SII. 20
Los probióticos representan una opción prometedora, según los expertos. Los estudios demuestran su efecto positivo global sobre los síntomas del SII, gracias a una acción sobre diferentes mecanismos, como la hipersensibilidad visceral y la motilidad intestinal. 9 Los probióticos pueden reforzar en especial la barrera cólica, disminuir la inflamación, mejorar la inmunidad intestinal… 20 Algunos podrían incluso actuar sobre el eje intestino-cerebro y mejorar los síntomas depresivos. 9 Todos estos efectos serían beneficiosos para el bienestar: un estudio reciente ha demostrado que, en 30 días, la toma de una cepa de bifidobacteria reduciría la gravedad de los síntomas y mejoraría la calidad de vida del 60 % de las personas con un SII. 21
También se están realizando estudios 9 sobre el efecto en el SII de los simbióticos, que asocian probióticos y prebióticos, y las primeras pruebas de trasplante de microbiota fecal han dado resultados esperanzadores en algunos pacientes con un SII, con mejoría de los síntomas y de la calidad de vida. 1
62% de los encuestados consideran que el consumo de probióticos es favorable para el mantenimiento de un equilibrio y un buen funcionamiento de las microbiotas
¿Qué son exactamente los probióticos?
Prebióticos: lo esencial para comprender
BMI 23.11
1. Ford AC, Sperber AD, Corsetti M, et al. Irritable bowel syndrome. Lancet. 2020 Nov 21;396(10263):1675-1688
2. SNFGE. Syndrome de l’intestin irritable (SII) [Irritable bowel syndrome (IBS)]. June 2018. https://www.snfge.org/content/syndrome-de-lintestin-irritable-sii
3. CNPHGE. Syndrome de l’intestin irritable [Irritable bowel syndrome]. https://www.cnp-hge.fr/syndrome-de-lintestin-irritable/
4. Moayyedi P, Mearin F, Azpiroz F, et al. Irritable bowel syndrome diagnosis and management: A simplified algorithm for clinical practice. United European Gastroenterol J. 2017;5(6):773-788
5. Enck P, Aziz Q, Barbara G, et al. Irritable bowel syndrome. Nat Rev Dis Primers. 2016;2:16014
6. Algera J, Colomier E, Simrén M. The Dietary Management of Patients with Irritable Bowel Syndrome: A Narrative Review of the Existing and Emerging Evidence. Nutrients. 2019;11(9):216
7. Hillestad EMR, van der Meeren A, Nagaraja BH, et al. Gut bless you: The microbiota-gut-brain axis in irritable bowel syndrome. World J Gastroenterol. 2022 Jan 28;28(4):412-431
8. Böhn L, Störsrud S, Törnblom H, et al. Self reported food-related gastrointestinal symptoms in IBS are common and associated with more severe symptoms and reduced quality of life. Am J Gastroenterol 2013, 108:634–641
9. Simrén M, Månsson A, Langkilde AM, et al. Food-related gastrointestinal symptoms in the irritable bowel syndrome. Digestion. 2001;63:108–115
10. Cuomo R, Andreozzi P, Zito FP, et al. Irritable bowel syndrome and food interaction. World J Gastroenterol. 2014 Jul 21;20(27):8837-45
11. Hussein H, Boeckxstaens GE. Immune-mediated food reactions in irritable bowel syndrome. Curr Opin Pharmacol. 2022;66:102285
12. INSERM: La rage au ventre: C’est quoi le syndrome de l’intestin irritable ? [Rage in the belly: What is irritable bowel syndrome?] (Sep 14, 2021) https://www.inserm.fr/c-est-quoi/la-rage-au-ventre-cest-quoi-le-syndrome-de-lintestin-irritable
13. Mearin F, Lacy BE, Chang L, et al. Bowel Disorders. Gastroenterology. 2016;S0016-5085(16)00222-5
14. Drossman DA, Tack J. Rome Foundation Clinical Diagnostic Criteria for Disorders of Gut-Brain Interaction. Gastroenterology. 2022;162(3):675-679
15. Black CJ, Ford AC. Global burden of irritable bowel syndrome: trends, predictions and risk factors. Nat Rev Gastroenterol Hepatol 2020; 17: 473-86
16. Chey WD, Keefer L, Whelan K, et al. Behavioral and Diet Therapies in Integrated Care for Patients With Irritable Bowel Syndrome. Gastroenterology. 2021;160(1):47-62
17. Chiaffarino F, Cipriani S, Ricci E, et al. Endometriosis and irritable bowel syndrome: a systematic review and meta-analysis. Arch Gynecol Obstet. 2021;303(1):17-25
18. Okawa Y. A Discussion of Whether Various Lifestyle Changes can Alleviate the Symptoms of Irritable Bowel Syndrome. Healthcare. 2022; 10(10):201
19. Société Nationale Française de Colo-Proctologie [French National Society of Coloproctology]: Régime pauvre en FODMAPs [Low FODMAP diet] (December 2021) https://www.snfcp.org/informations-maladies/generalites/regimes-pauvre-en-fodmaps
20. Simon E, Călinoiu LF, Mitrea L et al. Probiotics, Prebiotics, and Synbiotics: Implications and Beneficial Effects against Irritable Bowel Syndrome. Nutrients. 2021;13(6):2112
21. Sabaté JM, Iglicki F. Effect of Bifidobacterium longum 35624 on disease severity and quality of life in patients with irritable bowel syndrome. World J Gastroenterol. 2022 Feb 21;28(7):732-744