La microbiota cutánea
¿Por qué es tan importante la microbiota cutánea?
- Descubrir las microbiotas
- Microbiota y trastornos asociados
- Actuar en nuestras microbiotas
-
Publicaciones
- Acerca del Instituto
Área para profesionales sanitarios
Encuentra aquí tu espacio dedicado
en_sources_title
en_sources_text_start en_sources_text_end
Capítulos

Acerca de este artículo
Índice
Índice
35% Solo 1 persona de cada 3 sabe que es mejor no lavarse dos veces al día para proteger la microbiota de la piel
¿Qué es exactamente la microbiota cutánea?
Concentrémonos primero en la piel, que es el órgano más extenso del cuerpo humano y su primera línea de defensa. La piel actúa como una triple barrera protectora:1,2
- barrera física: la piel protege los órganos internos del entorno exteriort3
- barrera química: por su elevado contenido de sal y compuestos ácidos, la piel constituye un entorno hostil para muchos microorganismos4
- barrera inmune: las células defensivas de la piel impiden la colonización y la infección por microbios patógeno2
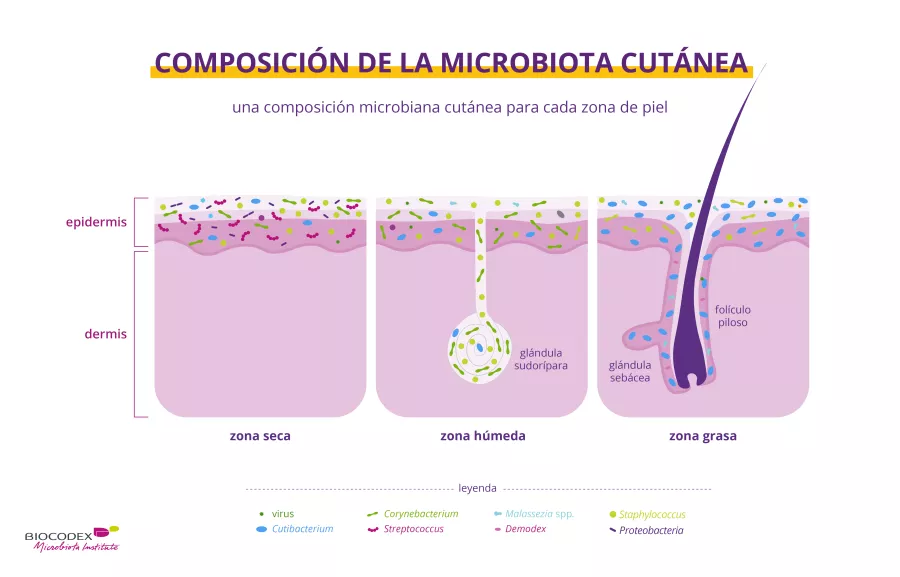
Aun así, la piel alberga su propia microbiota característica que se compone de bacterias (Cutibacterium acnes, Staphylococcus epidermidis, etc.), hongos (p.ej. Malassezia), virus (p.ej. papilomavirus) y parásitos (por ejemplo, ácaros como Demodex). Estos microorganismos viven en perfecta armonía y conjuntamente forman la microbiota cutánea.1,5
Como seguramente se habrá dado cuenta, la piel cambia entre las diferentes partes del cuerpo:
- es más seca en el antebrazo y las palmas de las manos1,5
- es más grasa en la cara, el pecho y la espalda1,5
- y es más húmeda en las axilas, el pliegue del codo, la nariz, detrás de la rodilla y en la ingle1,5
Cada una de estas zonas de la piel alberga una microbiota distinta y adaptada a su entorno específico1.Algunos investigadores también distinguen una cuarta zona en los pies (uñas, talón y espacio interdigital).1
Además de estas variaciones superficiales, también existen variaciones en función de la profundidad o capa de la piel: en las capas más profundas de la dermis, los (sidenote: Microorganismos Organismos vivos que son demasiado pequeños para verlos a simple vista. Incluyen las bacterias, los virus, los hongos, las arqueas, los protozoos, etc. y se llaman comúnmente «microbios». Fuente: What is microbiology? Microbiology Society. ) son menos abundantes y se parecen más entre diferentes personas.6
¿Cómo evoluciona la microbiota cutánea a lo largo de la vida?
La microbiota cutánea se mantiene relativamente estable a lo largo del tiempo1,5 y solo cambia en las grandes etapas de la vida.
Durante el parto, la madre transmite a su bebé bacterias vaginales (Lactobacillus, C. albicans) si este nace por vía natural y microbios cutáneos (Staphylococcus, Streptococcus) si nace por cesárea. En el momento de la pubertad se dispara la secreción de hormona del crecimiento. La piel se vuelve más grasa y selecciona microorganismos más adaptados, los cuales permanecen en la piel a la edad adulta. Con la edad, la piel va cambiando gradualmente debido al debilitamiento del sistema inmunitario, la disminución de la renovación celular, la reducción de la sudoración y la alteración de la producción de sebo.7,8
Estos cambios fisiológicos modifican el entorno cutáneo y alteran el equilibrio microbiano7, provocando una mayor diversidad y un cambio en los grupos bacterianos predominantes.8
¿Por qué desempeña la microbiota cutánea un papel importante en la salud de la piel?
proporciona. Protege al huésped de los (sidenote: Patógeno un patógeno es un microorganismo que causa, o puede causar, una enfermedad Pirofski LA, Casadevall A. Q and A: What is a pathogen? A question that begs the point. BMC Biol. 2012 Jan 31;10:6. ) gracias a su presencia física en la superficie de la piel y a la secreción de ácidos y moléculas antibacterianas.2 Además, la microbiota cutánea desempeña un papel muy importante en la inmunidad al estimular los mecanismos de defensa de la epidermis y del cuerpo en general y al calmar la inflamación cuando sea necesario.4
¿Cuáles son las enfermedades asociadas con un desequilibrio de la microbiota cutánea?
La composición de la microbiota cutánea depende básicamente de las características del huésped (edad, sexo, genes, estado del sistema inmunitario, dieta, niveles de estrés) y del entorno (estilo de vida, higiene doméstica y personal, condiciones de vida, situación geográfica, exposición al sol, etc.).2 En ocasiones, ciertos factores como el estrés, un cambio en el estilo de vida o el uso de medicamentos (p.ej., antibióticos) o productos de higiene personal rompen el equilibrio de la microbiota y ciertas bacterias que anteriormente eran beneficiosas para el huésped se apoderan de la piel y se vuelven patógenas1. Muchas enfermedades cutáneas comunes se asocian con cambios en la microbiota. A esta situación se le llama (sidenote: Disbiosis La disbiosis no es un fenómeno homogéneo ya que varía en función del estado de salud de cada individuo. Se define generalmente como una alteración de la composición y funcionamiento de la microbiota, provocada por un conjunto de factores ambientales y relacionados con el individuo, que alteran el ecosistema microbiano. Levy M, Kolodziejczyk AA, Thaiss CA, et al. Dysbiosis and the immune system. Nat Rev Immunol. 2017;17(4):219-232. ) .1
La disbiosis se acompaña frecuentemente de trastornos patológicos como el acné,9 la dermatitis atópica,10 la psoriasis,11 la dermatitis seborreica,12 la rosácea13 o el cáncer de piel14. También se observan cambios en la microbiota cutánea en algunos trastornos no patológicos como la hipersensibilidad cutánea, las sensaciones de molestia o irritación, o la dermatitis del pañal. La piel está expuesta constantemente a distintos factores externos relacionados con el estilo de vida (frío, calor, sol, rayos UV, productos de higiene, etc.) o a factores individuales (genes, sensibilidad, alergias, etc.) que pueden afectar las propiedades físicas, mecánicas o microbianas de la barrera cutánea.15 La microbiota también está implicada en la cicatrización de heridas16 y el olor corporal.17
El eje intestino-piel
El intestino y la piel están estrechamente relacionados y al canal de comunicación entre ellos se le llama “eje intestino-piel”. Varias enfermedades comunes como el acné, la dermatitis atópica, la psoriasis o la rosácea se han asociado con una disbiosis intestinal.18
¿Cómo podemos cuidar de nuestra microbiota?
Ahora sabemos que la microbiota cutánea es muy importante para la salud de la piel y que la microbiota intestinal también está implicada en ella. Entonces, ¿cómo podemos cuidar de nuestras microbiotas para mantener una piel sana? Muchos investigadores se han interesado en esta pregunta. Desafortunadamente, la respuesta no es sencilla: no basta usar bacterias o levaduras beneficiosas para reponer o enriquecer la microbiota existente o reemplazar una microbiota que no esté cumpliendo su función. La idea consiste más bien en modificar la microbiota para que funcione correctamente y mejorar así la salud del huésped. ¿Cómo? Existen varias maneras de mejorar el equilibrio y la diversidad de la microbiota intestinal, cada una de ellas con sus propias características
Productos orales:
El hecho de que existe un eje intestino-piel suscita la esperanza de poder mejorar la salud de la piel gracias a la modulación de la microbiota intestinal tomando suplementos de probióticos, prebióticos y simbióticos o simplemente mejorando nuestra dieta:
- Probióticos son microorganismos vivos, que, si se administran en cantidades adecuadas, ejercen efectos beneficiosos en la salud del huésped.19,20 El uso de determinados probióticos parece ser eficaz en algunas enfermedades cutáneas inflamatorias.14
- Prebióticos son fibras alimentarias específicas, no digeribles, que ejercen efectos positivos en la salud al ser utilizados de manera selectiva por los microorganismos beneficiosos de la microbiota del huésped.21,22Los simbióticos 23contienen a la vez prebióticos y probióticos y han producido resultados prometedores en la dermatitis atópica.24
- La dieta, esto es, la diversidad y la calidad de lo que comemos, contribuye al equilibrio de nuestra microbiota intestinal.25,26Una dieta desequilibrada puede afectar la composición de la microbiota intestinal y provocar ciertas afecciones.27Para mantenernos en forma, debemos saber qué alimentos tienen efectos beneficiosos o adversos en el intestino.28
Productos tópicos :
Aunque son escasos los estudios sobre esta cuestión, algunos productos que se aplican en la piel y que contienen determinados probióticos, prebióticos o ambos han logrado mejorar la salud de la piel de pacientes que padecían enfermedades cutáneas.14,24
Sin embargo, aún se necesitan más ensayos clínicos para optimizar su formulación, de ahí la importancia de seguir nuestras últimas noticias sobre la microbiota cutánea.
Toda la información contenida en este artículo procede de fuentes científicas autorizadas. Recuerde que esta información no es exhaustiva. Aquí puede consultar la lista de estudios de donde se ha extraído toda la información.