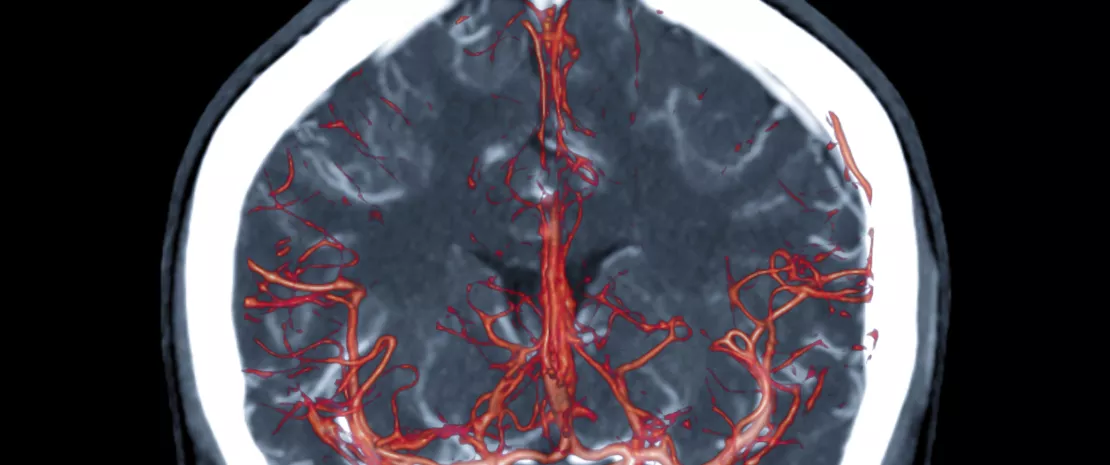
Внутричерепная аневризма наблюдается у 2–6 % населения Земли. При этом заболевании некоторые бактерии могут защищать организм пациента, а некоторые – наносить ему вред. Это объясняет, почему факторы среды (диета, образ жизни, физическая активность, табакокурение и т. д.), модулирующие микробиоту, могут иметь большее влияние на уровень риска развития аневризмы, чем генетические факторы.
Аневризма, индуцированная у двух видов мышей
Как исследователи пришли к такому заключению? Они индуцировали внутричерепную аневризму у мышей посредством инъекции в спинномозговую жидкость эластазы, фермента, который разрушает стенки артерий. В первом эксперименте группа мышей начала получать смесь из пероральных антибиотиков (ванкомицина, метронидазола, ампициллина, неомицина) за три недели до инъекции эластазы и получала ее до конца эксперимента, то есть в течение трех недель после инъекции. Цель: уничтожить кишечную микробиоту у мышей. Одновременно велось наблюдение за контрольной группой, которая не получала ничего. Во втором эксперименте прием антибиотиков был приостановлен за день до индуцирования аневризмы, чтобы исключить любое прямое воздействие антибиотиков на частоту возникновения аневризмы.
Резкое уменьшение частоты возникновения
Результат был неоспоримым: через три недели после инъекции эластазы только у 6 % мышей, принимавших антибиотики, была выявлена аневризма. Для сравнения: в группе мышей, микробиота которых не подвергалась изменению, аневризма выявлена у 83 %. Даже в тех случаях, когда прием антибиотиков был прекращен за день до инъекции (во время второго эксперимента), частота возникновения аневризмы была значительно ниже: 28 % случаев против 86 % у контрольной группы. Более того, у мышей, принимавших антибиотики, степень воспаления уменьшилась: наблюдалось меньше макрофагов и меньше маркеров воспаления. Эти результаты могут говорить о том, что кишечная микробиота влияет на патофизиологию аневризмы посредством модуляции воспаления. Стоит отметить, что полное подавление микробиоты – это искусственная модель, поэтому можно сделать однозначный вывод только о том, что кишечная микробиота вовлечена в этот процесс, но пока нельзя оценить ее воздействие как вредное или полезное.
Микробиота – потенциальный биомаркер риска развития аневризмы?
Кишечная микробиота может прямо влиять на патофизиологию внутричерепной аневризмы, и с клинической точки зрения ее профиль может служить биомаркером для комбинированного воздействия факторов среды. Однако не следует делать поспешных выводов. Для выявления вклада микробиоты в патофизиологию внутричерепной аневризмы все еще необходим сравнительный анализ кишечной микробиоты у пациентов с внутричерепной аневризмой или без нее.