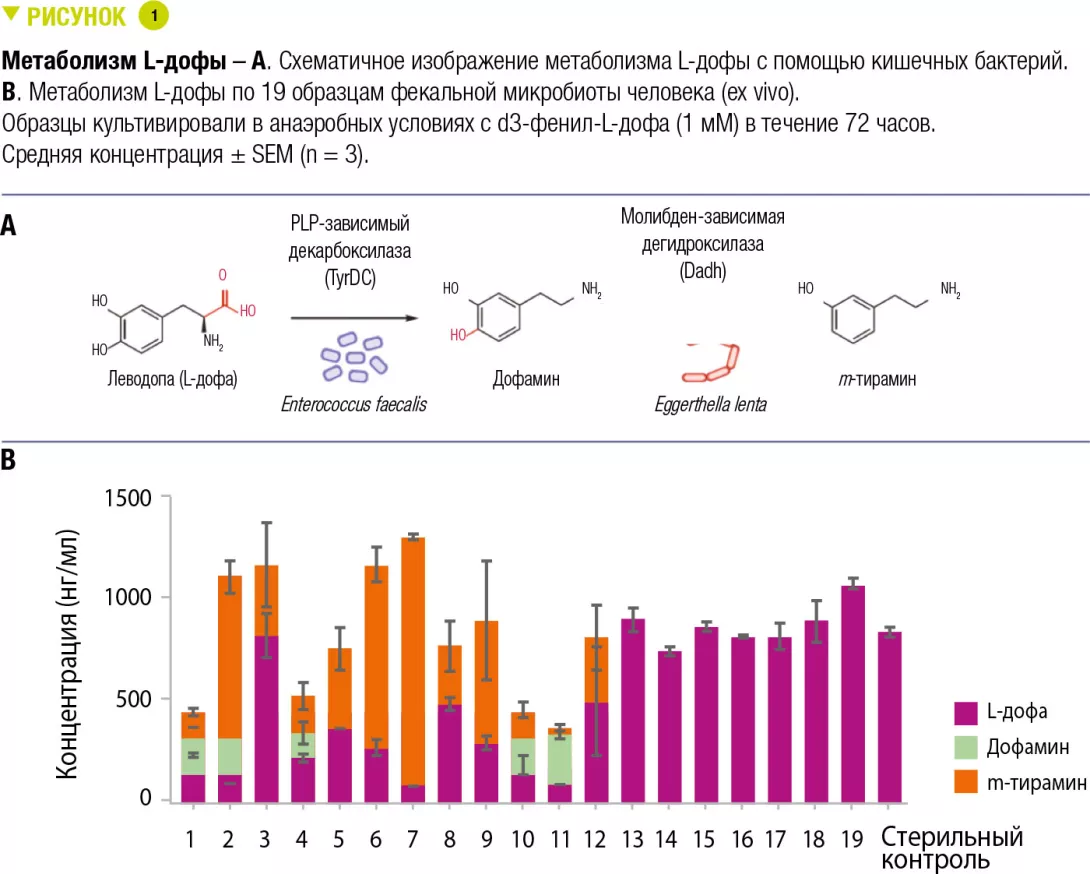
ESPGHAN: ОСНОВНОЕ ВОЗДЕЙСТВИЕ НА КИШЕЧНУЮ МИКРОБИОТУ У ДЕТЕЙ
ОБЗОР КОНГРЕССА
Проф. Патрика Бонтемса (Patrick Bontems)
Брюссельский свободный университет, Брюссель, Бельгия

ESPGHAN было создано более 50 лет назад и организует ежегодные конгрессы, на которых присутствуют более 4000 участников из более чем 100 стран.
РАЗВИТИЕ МИКРОБИОТЫ ПРИ РОЖДЕНИИ
Обмен между матерью и ребенком определяет развитие микробиоты после рождения. Любое нарушение такого обмена повышает риск развития определенных нарушений [1]. Основной причиной дисбиоза, индуцированного во время неонатального периода, являются кесарево сечение, применение антибиотиков и отсутствие или преждевременное прекращение грудного вскармливания (до достижения возраста 4–6 месяцев). С учетом того, что некоторые показания для кесарева сечения и ра- циональное применение антибиотиков нельзя ставить под сомнение, стимулирование материнского грудного вскармливания остается приоритетом для педиатров.
Несколько представленных исследований убедительно подтверждают такое мнение. Например, в работе Саквински (Sakwinski) c соавт. проходили наблюдение 267 детей в возрасте до двух лет. Это продольное исследование показало, что риск респираторной инфекции у младенцев без грудного вскармливания был выше в 3,84 раза. Защитное действие грудного вскармливания связано с тем, что оно модулирует микробиоту, поскольку грудное молоко способствует доминированию бифидобактерий в составе микробиоты, как установлено Бергером (Berger) с соавт. В своем исследовании Бергер (Berger) проанализировал образцы кала, взятые у детей, которых кормили исключительно материнским молоком, в Соединенных Штатах, Бельгии, Италии, Филиппинах и Бангладеш. Исследование показало, что доминирование бифидобактерий встречалось в Соединенных Штатах только у 17 % младенцев по сравнению со средним показателем более чем 70 % в других странах. Эта разница может быть связана с составом грудного молока, материнской микробиотой или другими факторами внешней среды.
Состав микробиоты у недоношенных детей нарушается после разлучения матери и ребенка. Введение в кормление грудного молока может сократить такие нарушения [2]. Так, орофарингеальное введение молозива стимулирует присутствие бифидобактерий, что продемонстрировано Фефербаумом (Feferbaum) с соавт. Кроме того, пастеризация молозива приводит к росту численности Proteobacteria по сравнению с сырым молозивом. В исследовании, проведенном Ямаширо (Yamashiro) и др. в Японии, одновременное введение молозива и Bifidobacterium breve при- вело к ускорению колонизации бифидобактериями пищеварительного тракта и ускорению роста недоношенных детей.
ОЛИГОСАХАРИДЫ ГРУДНОГО МОЛОКА (HMO)
HMO – третий компонент грудного молока [3]. HMO представляют собой преимущественно галактоолигосахариды, влияющие на микробиоту [4]. В последнее время в детские смеси добавляют определенные HMO [5]. На конгрессе было представлено много исследований по этому вопросу. Например, Биния (Binia) с соавт. сообщили, что отсутствие вследствие генетической вариации 2’-фукозилированного HMO в грудном молоке приводит к повышенной частоте респираторных инфекций. Спренгер (Sprenger) с со- авт. сообщил о данных контролируемого рандомизированного исследования, показавших, что такой защитный эффект был связан с тем, что в микробиоте было больше бифидобактерий. Томаси (Tomasi) с соавт. изучил когнитивные способности мышей на основании наличия или отсутствия 6’-сиалиллактозы. Память и пространственная ориентация мышей была лучше, если этот HMO использовался при кормлении молодых мышей.
ТРАНСПЛАНТАЦИЯ ФЕКАЛЬНОЙ МИКРОБИОТЫ
Трансплантация фекальной микробиоты – терапия, которую используют для модулирования и восстановления/перебалансировки микробиоты реципиента в случае дисбиоза. Основным показанием в настоящее время считают рефрактерные или рецидивирующие колиты с Clostridium. В китайском исследовании, проведенном Цангом (Zhang) с соавт. с участием 11 детей, отмечалась эффективность на уровне 64 % после однократного применения, а в других случаях улучшение происходило после 2–3 применений. В другой презентации те же авторы предупреждали о рисках такой трансплантации, особенно у пациентов с иммуносупрессией. О побочных реакциях сообщалось у 25 % пациентов. Реакции были крайне тяжелыми в двух случаях, включая один смертельный исход.
СИМБИОЗ
Возможно, создание симбиоза представляет в будущем более воспроизводимое решение (без подбора доноров) и потенциально менее опасно, чем трансплантация фекальной микробиоты. Во время конгресса пользу симбиоза проиллюстрировало исследование, проведенное в России Ларковой (Larkova) с соавт. (пищевые аллергии) и Лином (Lin) с соавт. (неалкогольные циррозы печени). В последнем исследовании на мышах авторы продемонстрировали защитное влияние симбиоза в профилактике фиброза и стеатоза при высокожировых режимах питания. Кроме того, пробиотики в отдельности оказывают значимое клиническое действие. В рамках конгресса контролируемое рандомизированное исследование по сравнению с группой плацебо, проведенное Бастрюк (Bastruk) и др., подчеркнуло эффективность Lactobacillus rhamnosus GG в облегчении симптомов, связанных с аллергией на коровье молоко. Нарди (Nardi) и др. подтвердили эффективность определенных пробиотиков в снижении продолжительности острого гастроэнтерита; Моретти (Moretti) и др. показал, что они влияют на снижение частоты побочных реакций на антибиотики со стороны ЖКТ, а Ноцерино (Nocerino) и др. сообщил об их воздействии на функциональные нарушения пищеварения у младенцев.
МИКРОБИОТА И ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА
Симптомы диспепсии очень распространены, и при их появлении часто назначают ингибиторы протонной помпы. Ачарива (Acharyva) с соавт. показал, что у 60 % детей с симптомами нарушения пищеварения, указывающими на заболевания пищевода или желудка, отмечаются бродильные процессы в кишечнике (SIBO). Авторы выдвигают предположение, что у таких пациентов следует в случае отрицательной гастроскопии проводить анализ на глюкозу.
Несколько авторов подчеркнули роль микробиоты при болезни Крона, муковисцидозе и непереносимости лактозы. Однако в систематическом обзоре, который провели Безавада (Bezawada) и др., роль микробиоты при аутизме продемонстрировать не удалось. Равным образом, Люкасик (Lukasik) не смог продемонстрировать связь между неонатальным введением антибиотиков и аутизмом.