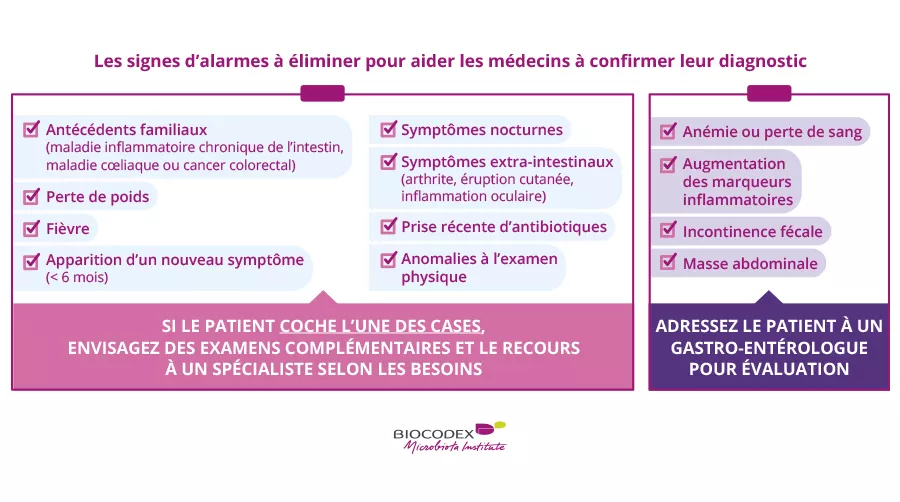
Les barquettes plastiques des plats à emporter relarguent des microplastiques et des nanoplastiques qui auraient des répercussions non négligeables sur les microbiotes buccal et intestinal des consommateurs.
Des effets néfastes sur l’homme encore peu explorés
En 2020, une étude avait montré que les contenants alimentaires en plastique (polypropylène PP, polystyrène PS, polyéthylène PE et polyéthylène téréphtalate PET) comportaient des micro- et des nanoplastiques. Si les effets néfastes de ces particules sur le microbiote ont été mis en évidence chez l’animal (poisson, crevette et souris), ils ont jusqu’à présent été peu étudiés chez l’homme.
Des chercheurs ont analysé et comparé les microbiotes intestinal et buccal d’un groupe de 390 étudiants chinois âgés de 18 à 30 ans consommant soit souvent (au moins 3 fois par semaine), soit occasionnellement (1 fois par semaine ou moins), soit ne consommant jamais des plats à emporter servis en barquettes plastiques.
En parallèle, les scientifiques ont créé 4 groupes de souris à qui ils ont donné durant 5 semaines soit une solution de microplastiques à 5 mg/ml (20 souris), soit une solution de nanoplastiques à 5 mg/ml (20 souris), soit une solution des mêmes nanoplastiques mais à 2 mg/ml (20 souris) et enfin un groupe contrôle de 15 souris.
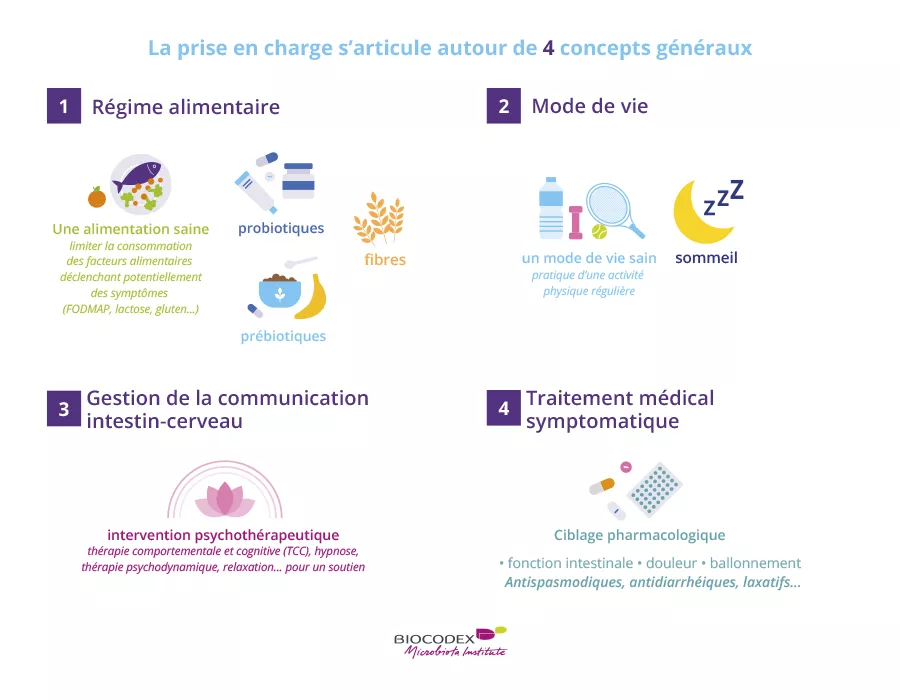
Perturbation de l’équilibre microbien
Les résultats montrent que les consommateurs de plats à emporter souffrent plus souvent de troubles intestinaux et de toux que ceux qui n’en consomment jamais. Il apparaît également une dysbiose des microbiotes intestinal et buccal avec des signatures bactériennes spécifiques. Alors que le microbiote intestinal des consommateurs occasionnel était fortement associé à la présence de la bactérie Faecalibacterium, celui des gros consommateurs était associé à Collinsella. Au niveau buccal, la bactérie Thiobacillus était la plus fortement associées aux microbiotes des gros consommateurs.
Un impact significatif même avec des particules plus petites et à faible dose
L’étude sur les souris montre que l’ensemble des animaux nourris avec des particules de plastique présentaient une dysbiose intestinale versus le groupe témoin. L’ingestion de particules de taille différente (micro vs nanoparticules) et de quantité réduite (5 mg/ml vs 2 mg/ml) entraine le même effet.
Par ailleurs, la récurrence d’une toux chez les amateurs de plats à emporter pourrait signifier, selon les scientifiques, que les micro et nanoplastiques sont capables de migrer depuis l’intestin vers les poumons, de s’accumuler au sein du microbiote des voies aériennes et d’entraîner une dysbiose à l’origine de la toux. En attendant que ces résultats soient confirmés, c’est bien un argument supplémentaire pour préférer les contenants en verre lors de la pause-déjeuner.

 Quand les édulcorants sucrent le contrôle glycémique et perturbent le microbiote
Quand les édulcorants sucrent le contrôle glycémique et perturbent le microbiote
 Le microbiote intestinal, une nouvelle piste pour la prise en charge du diabète de type 2 ?
Le microbiote intestinal, une nouvelle piste pour la prise en charge du diabète de type 2 ?