Le microbiote cutané
Pourquoi le microbiote cutané est-il si important pour la santé ? Longtemps vue comme une simple barrière, la peau abrite en réalité un écosystème invisible : le microbiote cutané, essentiel à son équilibre.

35% Seule 1 personne sur 3 sait qu’il vaut mieux ne pas se laver deux fois par jour pour préserver le microbiote de sa peau
Qu’est-ce que le microbiote cutané exactement ?
Commençons par nous intéresser à la peau, qui est l’organe le plus étendu du corps humain et qui constitue sa première ligne de défense. En effet, la peau agit comme une triple barrière de protection :1,2
- une barrière physique : la peau protège les organes internes de l’environnement extérieur3
- une barrière chimique : la peau est sèche et riche en sel et en molécules acides, si bien qu’elle constitue un milieu hostile pour de nombreux microorganismes4
- une barrière immunitaire : grâce à ses cellules défensives, la peau empêche la colonisation et l’infection par des microbes pathogènes2
La peau abrite cependant son propre microbiote caractéristique qui comprend des bactéries (Cutibacterium acnes, Staphylococcus epidermidis, etc.), des champignons (par exemple, Malassezia), des virus (par exemple, le papillomavirus) et des parasites (y compris des acariens comme Demodex). Ces
(sidenote:
Microorganismes
Organismes vivants qui sont trop petits pour être vus à l'oeil nu. Ils incluent les bactéries, les virus, les champignons, les archées, les protozoaires, etc… et sont communément appelés "microbes".
Source : What is microbiology? Microbiology Society.
)
vivent en parfaite harmonie et forment collectivement le microbiote cutané.1,5
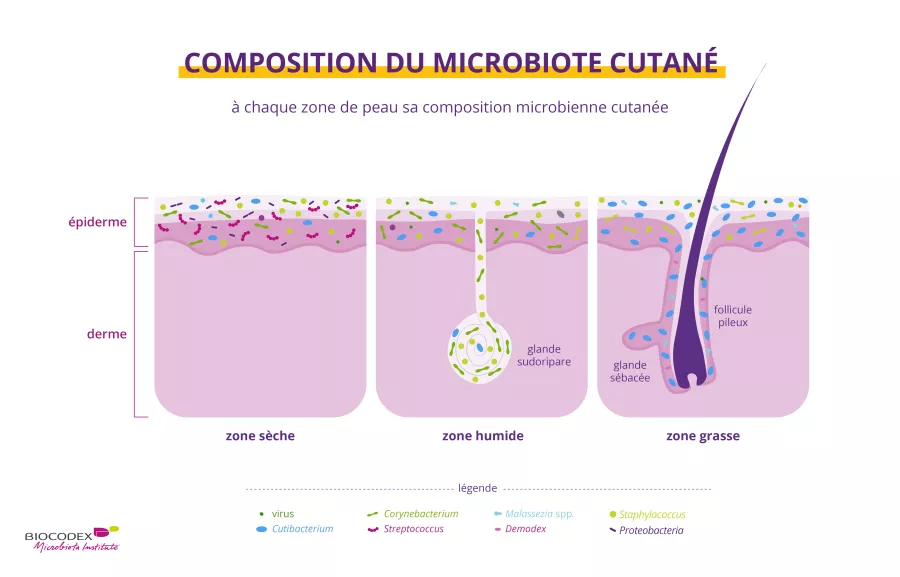
Comme vous l’avez sans doute remarqué, la peau n’est pas identique dans toutes les parties du corps :
- elle est plus sèche sur l’avant-bras et la paume de la main1,5
- elle est plus grasse sur le visage, la poitrine et le dos1,5
- et elle est plus humide au niveau des aisselles, du pli du coude, des narines, de l’arrière du genou et de l’aine1,5
Chacune de ces zones de la peau abrite un microbiote caractéristique et adapté à son environnement spécifique.1 Certains chercheurs distinguent également une quatrième zone au niveau du pied (ongles, talon et espace entre les orteils).1
Outre ces variations à la surface de la peau, on observe d’autres variations en fonction de la profondeur ou de la couche de peau : plus on pénètre profondément dans le derme, moins on trouve de microorganismes et plus ceux-ci se ressemblent d’une personne à une autre.6
Comment le microbiote cutané évolue-t-il tout au long de la vie ?
Le microbiote cutané est relativement stable au cours du temps1,5 et ne subit des changements que lors des grandes étapes de la vie.
À la naissance, les bébés nés par voie basse reçoivent de leur mère des bactéries vaginales (Lactobacillus, C. albicans), tandis que les bébés nés par césarienne reçoivent des microbes de la peau (Staphylococcus, Streptococcus).
À la puberté, le taux de sécrétion d’hormones de croissance explose. La peau devient plus grasse et sélectionne des microorganismes mieux adaptés qui persistent jusqu’à l’âge adulte. La peau se modifie progressivement avec l’âge à cause de l’affaiblissement du système immunitaire, la diminution du renouvellement cellulaire et de la production de sueur, ainsi que la modification de la production de sébum.7,8
Ces changements physiologiques altèrent l’environnement de la peau et affectent l’équilibre microbien.7 On assiste alors à une diversification du microbiote cutané et à une modification des groupes bactériens dominants.8
Pourquoi le microbiote cutané joue-t-il un rôle important pour la santé de la peau ?
Le microbiote cutané sait comment remercier son hôte pour la nourriture et l’abri qu’il lui fournit. C’est ainsi qu’il protège l’hôte contre les (sidenote: pathogènes Un pathogène est un microorganisme qui cause, ou peut causer, une maladie Pirofski LA, Casadevall A. Q and A: What is a pathogen? A question that begs the point. BMC Biol. 2012 Jan 31;10:6. ) par sa présence physique sur la peau mais aussi en secrétant des molécules antibactériennes et des acides.2 Mais ce n’est pas tout ! Le microbiote cutané intervient également dans l’immunité : il stimule les mécanismes de défense immunitaire de l’épiderme et du corps tout entier et il calme l’inflammation lorsque cela s’avère nécessaire.4
Quelles sont les maladies associées à un déséquilibre du microbiote cutané ?
La composition du microbiote cutané dépend principalement des caractéristiques de l’hôte (âge, sexe, gènes, état du système immunitaire, alimentation, niveaux de stress) et de son environnement (mode de vie, hygiène domestique et personnelle, cadre de vie, situation géographique, exposition au soleil, etc.).2 Parfois, des facteurs comme le stress, une modification du mode de vie ou la prise de médicaments (par exemple, des antibiotiques) ou encore des produits d’hygiène personnelle viennent bouleverser l’équilibre du microbiote : des bactéries qui auparavant avaient des effets bénéfiques sur l’hôte se retournent contre lui et deviennent pathogènes1. De nombreuses affections communes de la peau sont associées à des modifications du microbiote. Cette situation est connue sous le nom de (sidenote: Dysbiose La « dysbiose » n’est pas un phénomène homogène : elle varie en fonction de l’état de santé de chaque individu. Elle est généralement définie comme une altération de la composition et du fonctionnement du microbiote, provoquée par un ensemble de facteurs environnementaux et liés à l’individu, qui perturbent l’écosystème microbien. Levy M, Kolodziejczyk AA, Thaiss CA, et al. Dysbiosis and the immune system. Nat Rev Immunol. 2017;17(4):219-232. ) .1
Une dysbiose est souvent associée à des troubles pathologiques de la peau tels que l’acné,9 la dermatite atopique,10 le psoriasis,11 la dermatite séborrhéique,12 la couperose13 ou encore le cancer de la peau.14 On observe également des modifications du microbiote cutané dans certaines affections de la peau non pathologiques telles que la peau sensible, la sensation de gêne ou d’irritation, ou encore l’érythème fessier. La peau est exposée en permanence à différents facteurs externes liés au mode de vie (le froid, la chaleur, le soleil, le rayonnement UV, les produits d’hygiène, etc.) ou à l’individu (gènes, sensibilité, allergies, etc.), qui peuvent affecter les propriétés physiques, mécaniques ou microbiennes de la barrière cutanée.15 Le microbiote joue également un rôle dans la cicatrisation des plaies16 et l’odeur corporelle.17
L’axe intestin-peau
L’intestin et la peau sont étroitement liés et le canal de communication qui les unit est connu sous le nom d’axe intestin-peau. Différentes maladies communes de la peau, telles que l’acné, la dermatite atopique, le psoriasis et la couperose, ont été associées à une dysbiose intestinale.18
Comment prendre soin de notre microbiote ?
Vous savez désormais que le microbiote cutané est important pour la santé de votre peau et que le microbiote intestinal y joue également un rôle prépondérant. Dans ces conditions, comment prendre soin de ses microbiotes afin de conserver une peau en bonne santé ? De nombreux chercheurs se sont penchés sur cette question. Malheureusement, la réponse n’est pas si simple. En effet, il ne suffit pas d’avoir recours à des bactéries ou des levures bénéfiques pour reconstituer ou enrichir le microbiote existant, voire de remplacer un microbiote qui ne remplirait pas sa fonction. Il convient plutôt de modifier le microbiote de telle sorte qu’il fonctionne correctement afin d’améliorer la santé de l’hôte. Oui, mais comment? Il existe plusieurs façons d’améliorer l’équilibre et la diversité du microbiote intestinal, chacune ayant ses propres caractéristiques :
Préparations orales :
Le fait qu’il existe un axe intestin-peau alimente l’espoir de pouvoir améliorer la santé de la peau par la modulation du microbiote intestinal en prenant des compléments de probiotiques, prébiotiques et symbiotiques ou en suivant un régime alimentaire mieux adapté :
- Probiotiques ont des microorganismes vivants qui, s’ils sont administrés à des doses convenables, produisent un effet bénéfique sur la santé de l’hôte.19,20 L’utilisation de probiotiques spécifiques semble être efficace pour certaines maladies inflammatoires de la peau.14
- Prébiotiques sont des fibres alimentaires non digestibles qui ont un effet positif sur la santé de l’hôte. Ils sont utilisés de manière sélective par les microorganismes bénéfiques du microbiote de l’hôte.21,22 Certains symbiotiques23 (produits associant probiotiques et prébiotiques) ont donné des résultats prometteurs chez des patients souffrant de dermatite atopique24
- L'alimentation, notamment la diversité et la qualité de ce que nous consommons, contribue à l’équilibre de notre microbiote intestinal.25,26Un régime alimentaire déséquilibré peut affecter la composition du microbiote intestinal et provoquer certains troubles.27Pour conserver des intestins en bonne santé, il est important de savoir quels aliments ont un effet bénéfique sur eux et lesquels sont au contraire néfastes.28
Préparations locales :
Si les études sur la question sont encore rares, certains produits appliqués sur la peau et contenant des probiotiques, des prébiotiques ou une association des deux sont parvenus à améliorer la santé de patients souffrant de troubles de la peau.14,24
De nouveaux essais cliniques sont toutefois nécessaires pour en optimiser la formulation, d’où l’importance de suivre de près l’actualité sur le microbiote cutané que nous mettons à votre disposition.
Toutes les informations contenues dans cet article proviennent de sources scientifiques autorisées. Ne perdez pas de vue toutefois que ces informations ne sont pas exhaustives. Consultez ici l’ensemble des études d’où nous avons tiré ces informations.
BMI-21.13
Le microbiote urinaire
Qu’est-ce que le microbiote urinaire et pourquoi est-il si important pour notre santé ?
L’appareil urinaire humain abrite de nombreux microorganismes qui peuvent jouer un rôle protecteur pour notre santé1. Toute diminution de la diversité de la flore urinaire peut augmenter le risque de maladie2. Si l’on a longtemps cru que l’urine était stérile, les recherches scientifiques récentes ont montré qu’il n’en est rien2. Poursuivez votre lecture pour découvrir les progrès de la recherche sur le microbiote urinaire.

Qu’est-ce que le microbiote urinaire exactement ?
Vous avez vraisemblablement moins entendu parler du microbiote urinaire que de ses deux homologues plus connus, le microbiote intestinal et le microbiote vaginal. Rien d’étonnant à cela puisqu’il s’agit d’un environnement moins riche et moins diversifié3 qui demande encore des recherches approfondies pour mieux en comprendre la fonction1.
Des études récentes ont toutefois montré que l’appareil urinaire abrite un microbiote spécifique4,5. Traditionnellement, les analyses d’urine reposant sur des méthodes de culture permettaient d’identifier les (sidenote: Pathogène Un pathogène est un microorganisme qui cause, ou peut causer, une maladie. Pirofski LA, Casadevall A. Q and A: What is a pathogen? A question that begs the point. BMC Biol. 2012 Jan 31;10:6. ) responsables des infections urinaires, par exemple, Escherichia coli.
Les progrès accomplis dans les techniques de détection ont conduit à la découverte de nouvelles bactéries au sein du microbiote urinaire. Le genre Lactobacillus est souvent identifié, tandis que Gardnerella, Streptococcus et Corynebacterium tendent également à être présents dans une moindre mesure3. Par ailleurs, des communautés de champignons ont également été observées6.
De surcroît, bien que le nombre d’études dans ce domaine reste limité, la composition du microbiote urinaire des femmes semble être différent de celle des hommes7, ce qui n’est guère surprenant compte tenu des différences anatomiques et hormonales entre les deux sexes.
Pourquoi le microbiote urinaire joue-t-il un rôle important pour notre santé ?
Les (sidenote: Micro-organismes Organismes vivants qui sont trop petits pour être vus à l'œil nu. Ils incluent les bactéries, les virus, les champignons, les archées, les protozoaires, etc… et sont communément appelés "microbes". What is microbiology? Microbiology Society. ) composant le microbiote urinaire peuvent jouer un rôle protecteur pour notre santé1. Cependant, sous certaines conditions, ils peuvent également provoquer des infections urinaires2.
Pour expliquer ce phénomène, plusieurs mécanismes ont été décrits : par exemple, les bactéries des genres Lactobacillus et Streptococcus sécrètent de l’acide lactique censé jouer un rôle protecteur contre les pathogènes8. L’acide lactique fait baisser le pH de l’urine (≈ 4,5), donnant naissance à un micro-environnement hostile pour la plupart des bactéries pathogènes.
D’autre part, les (sidenote: Lactobacilles Bactérie en forme de batônnet, dont la caractéristique principale est de produire de l’acide lactique. C’est pour cela que l’on parle de « bactéries lactiques ». Ces bactéries sont présentes chez l’homme au niveau des microbiotes oral, vaginal, intestinal, mais aussi sur les plantes ou chez les animaux. On peut les consommer dans les produits fermentés : produits laitiers comme certains fromages et yaourts, mais aussi des d’autres types d’aliments fermentés : les cornichons, la choucroute etc.. Les lactobacillus sont aussi consommés dans les probiotiques, certaines espèces étant reconnues pour leurs propriétés bénéfiques. W. H. Holzapfel et B. J. Wood, The Genera of Lactic Acid Bacteria, 2, Springer-Verlag, 1st ed. 1995 (2012), 411 p. « The genus Lactobacillus par W. P. Hammes, R. F. Vogel Tannock GW. A special fondness for lactobacilli. Appl Environ Microbiol. 2004 Jun;70(6):3189-94. Smith TJ, Rigassio-Radler D, Denmark R, et al. Effect of Lactobacillus rhamnosus LGG® and Bifidobacterium animalis ssp. lactis BB-12® on health-related quality of life in college students affected by upper respiratory infections. Br J Nutr. 2013 Jun;109(11):1999-2007. ) produisent d’autres substances – des métabolites antibactériens comme le peroxyde d’hydrogène – qui protègent également contre les pathogènes9. Tout comme le microbiote intestinal, le microbiote urinaire agit comme une barrière contre les pathogènes1.
Quelles sont les maladies associées à un déséquilibre du microbiote urinaire ?
Comme tous les autres microbiotes (intestinal, pulmonaire…), le microbiote urinaire peut subir un déséquilibre de sa composition, appelé “ (sidenote: Dysbiose La « dysbiose » n’est pas un phénomène homogène : elle varie en fonction de l’état de santé de chaque individu. Elle est généralement définie comme une altération de la composition et du fonctionnement du microbiote, provoquée par un ensemble de facteurs environnementaux et liés à l’individu, qui perturbent l’écosystème microbien. Levy M, Kolodziejczyk AA, Thaiss CA, et al. Dysbiosis and the immune system. Nat Rev Immunol. 2017;17(4):219-232. ) ”9. Des études ayant comparé le microbiote urinaire de sujets en bonne santé à celui de patients souffrant de différentes affections urinaires ont permis d’identifier un lien entre ces maladies et la composition du microbiote urinaire.
En effet, les études publiées à ce jour ont montré que le microbiote urinaire joue un rôle indiscutable dans les infections urinaires8,10. Par exemple, toute diminution de la diversité du microbiote urinaire peut augmenter le risque de contracter une infection urinaire11.
Par ailleurs, certains troubles comme l’incontinence urinaire12, la cystite interstitielle13 et les infections sexuellement transmissibles14 ont également été associés à une altération du microbiote urinaire.
Comment prendre soin de notre microbiote et avoir un impact direct sur celui-ci ?
- Alimentation : chacun sait que l’alimentation peut avoir un impact direct sur le risque de contracter une infection urinaire. Certains aliments et produits diététiques (par exemple, le jus de canneberge ou les produits à base de lait fermenté contenant des probiotiques) peuvent contribuer à réduire le risque d’infection récurrente grâce à la régulation du microbiote8
- Probiotiques : des probiotiques administrés par voie orale ou vaginale sont parvenus à diminuer les taux de récurrence des infections urinaires15
- Eau : s’il est important de boire beaucoup d’eau, les chercheurs n’ont pas encore réussi à confirmer que cela peut permettre de guérir une infection urinaire1
Académie du Microbiote Urogénital
Biocodex Microbiota Institute est un partenaire institutionnel de l'Académie du microbiote urogénital (AMUR). L'AMUR a été fondée pour enrichir les connaissances sur le microbiote et développer des approches novatrices visant à prévenir et traiter les troubles de la sphère urogénitale.
Pour en savoir plus sur le microbiote urogénital visitez AMUR
Toutes les informations contenues dans cet article proviennent de sources scientifiques autorisées. Ne perdez pas de vue toutefois que ces informations ne sont pas exhaustives. Consultez ici l’ensemble des études d’où nous avons tiré ces informations.