Antybiotyki – jaki mają wpływ na mikrobiotę jelit?
Antybiotyki – przełom w medycynie XX wieku – uratowały życie milionom ludzi. Z drugiej strony, ich zbyt intensywne, a często również niewłaściwe stosowanie doprowadziło do powstania licznych przypadków antybiotykooporności. W listopadzie ubiegłego roku WHO przypomniała o znaczeniu racjonalnego stosowania tych leków*.
- Dowiedz się wszystkiego o mikrobiocie
- Mikrobiota i powiązane z nią zaburzenia
- Zadbaj o swoją mikrobiotę
- Publikacje
- O Instytucie
Dostęp do pracowników służby zdrowia
Znajdź tutaj swoją dedykowaną przestrzeń
en_sources_title
en_sources_text_start en_sources_text_end

O tym artykule
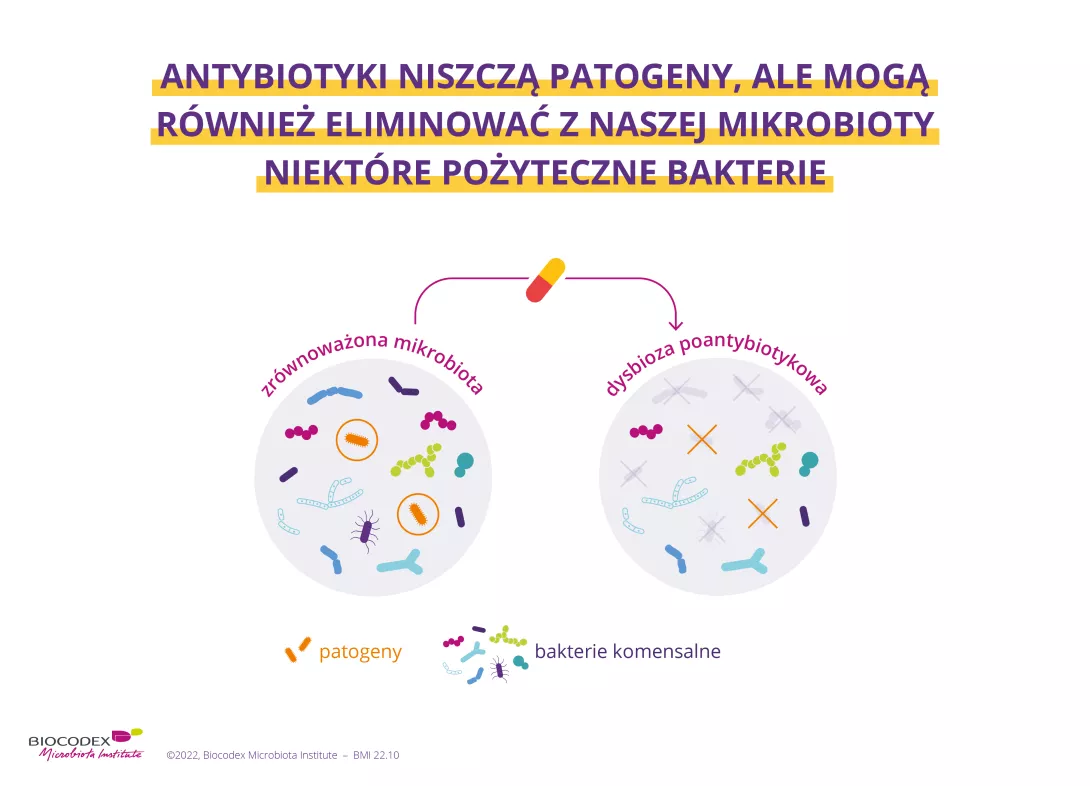
Między rokiem 2000 a 2015 zużycie antybiotyków wzrosło o 65%. Niszczą one chorobotwórcze drobnoustroje odpowiedzialne za infekcje, ale mogą także uśmiercać niektóre pożyteczne bakterie jelitowe i powodować zachwianie równowagi (dysbiozę) tego ekosystemu, które może mieć zarówno krótkoterminowe, jak i długoterminowe konsekwencje.

W przypadku zainteresowania wpływem antybiotyków na stan zdrowia i mikroflorę jelitową, a także w celu uzyskania dodatkowych informacji na temat Światowego Tygodnia Wiedzy o Antybiotykach (WAAW, ang. World Antibiotic Awareness Week) zachęcamy do zapoznania się z drugą stroną na ten temat:
Antybiotyki: jaki wpływ na mikrobiotę i nasze zdrowie?
Krótko- i średnioterminowe niekorzystne skutki dla mikrobioty...
Najpierw stwierdzono, że antybiotyki niszczą równowagę mikrobioty jelit. Eliminując niektóre bakterie, umożliwiają innym patogenom zajęcie wolnego miejsca i mnożenie się. Jednym ze skutków jest biegunka antybiotykowa dotykająca od 5 do 35% leczonych w ten sposób osób. Mija ona po kilku dniach. Niemniej jednak biegunka może mieć cięższy przebieg, a nawet zakończyć się śmiercią, jeżeli powoduje ją bakteria Clostridioides difficile.
Drugim odkryciem było stwierdzenie, że przyjmowanie antybiotyków ma związek ze zmniejszeniem zróżnicowania mikrobioty. Powrót do równowagi trwa dłużej lub krócej; niektóre bakterie nawet po kilku miesiącach był w dalszym ciągu nieobecne w mikrobiotze. Ponadto powtarzające się lub nieodpowiednie przyjmowanie antybiotyków powoduje, że bakterie wypracowują sposoby radzenia sobie z nimi. Mogą nabrać odporności, przez co terapia będzie nieskuteczna. Prognozy ekspertów jeżą włos na głowie: jeżeli nie podejmiemy zdecydowanych działań przeciw nadużywaniu antybiotyków, do roku 2050 z ich powodu może umrzeć 10 mln osób na całym świecie.
+65% Stosowanie antybiotyków wzrosło o 65% w latach 2000-2015.
5% - 35% Antibiotic-associated diarrhea affects between 5% and 35% of patients.
...o poważnych konsekwencjach długoterminowych
Antybiotyki wciąż jeszcze zbyt powszechnie i w sposób systemowy stosuje się u niemowląt oraz dzieci. Ich używanie może się wiązać z zapadaniem na różne choroby (otyłość, astma, alergie, chroniczne stany zapalne jelit) na późniejszych etapach życia. Daleko do zwycięstwa w tej bitwie, ale środowisko naukowe szuka nowych strategii zmierzających do odtworzenia mikrobioty jelit poprzez różne metody jej modyfikacji (odżywianie, probiotyki, prebiotyki).

Mikrobiota jelit
Każdego roku od 2015 r. WHO organizuje Światowy Tydzień Wiedzy o Antybiotykach (WAAW, ang. World Antibiotic Awareness Week), którego celem jest zwiększanie świadomości dotyczącej globalnej oporności na leki przeciwdrobnoustrojowe.
Oporność na środki przeciwdrobnoustrojowe występuje, gdy bakterie, wirusy, pasożyty i grzyby zmieniają się na przestrzeni czasu i nie odpowiadają już na leki. W rezultacie lekooporności antybiotyki i inne leki przeciwdrobnoustrojowe stają się nieskuteczne, a wyleczenie zakażeń jest coraz trudniejsze lub niemożliwe, co zwiększa ryzyko rozprzestrzeniania się chorób, ich ciężkiego przebiegu oraz zgonu.
Niniejsza kampania, obchodzona w dniach 18–24 listopada, zachęca całe społeczeństwo, fachowy personel medyczny oraz decydentów do ostrożnego stosowania antybiotyków, leków przeciwwirusowych, przeciwgrzybiczych i przeciwpasożytniczych, aby zapobiec dalszemu wyłanianiu się oporności mikroorganizmów.













