¿Qué se sabe ya sobre este tema?
El número de niños con alergias alimentarias aumenta con rapidez, y actualmente representa el 28% de los niños americanos de entre 1 y 5 años. Es posible que el desarrollo de la microbiota intestinal (MI) durante los primeros meses de vida esté implicada en esta sensibilización a los alérgenos alimentarios [2]. Numerosos factores influyen en el establecimiento de la MI, como el tipo de parto (por cesárea o vaginal), el tipo de lactancia (materna o de fórmula) y la utilización de antibióticos [3, 4]. Un estudio reciente ha demostrado que la estructura de la MI varía también significativamente entre distintos grupos étnicos [5].
Además, la transferencia de MI de niños sanos a ratones protege a estos últimos de la alergia a proteínas de la leche de vaca. Una MI deficiente en lactantes jóvenes y un alto nivel de Enterobacteriaceae/Bacteroidaceae (E/B) en lactantes jóvenes y mayores son factores predictivos de sensibilización a los alérgenos alimentarios [6].
¿Cuáles son los principales resultados aportados por este estudio?
El estudio incluyó a 1422 niños de la cohorte Canadian Healthy Infant Longitudinal Development (CHILD por sus siglas en inglés), a quienes se realizaron pruebas intraepidérmicas (neumoalérgenos y alérgenos alimentarios) a la edad de 1 y 3 años. Se tomaron muestras de heces tempranas (3,5 ± 0,9 meses) y tardías (12,2 ± 0,3 meses).
La prevalencia de la atopia fue del 12% al año y del 12,8% a los 3 años, con un 9,5% y un 5,8% de sensibilización alimentaria y un 3,3% y un 10,1% de sensibilización a los neumoalérgenos al año y a los 3 años respectivamente.
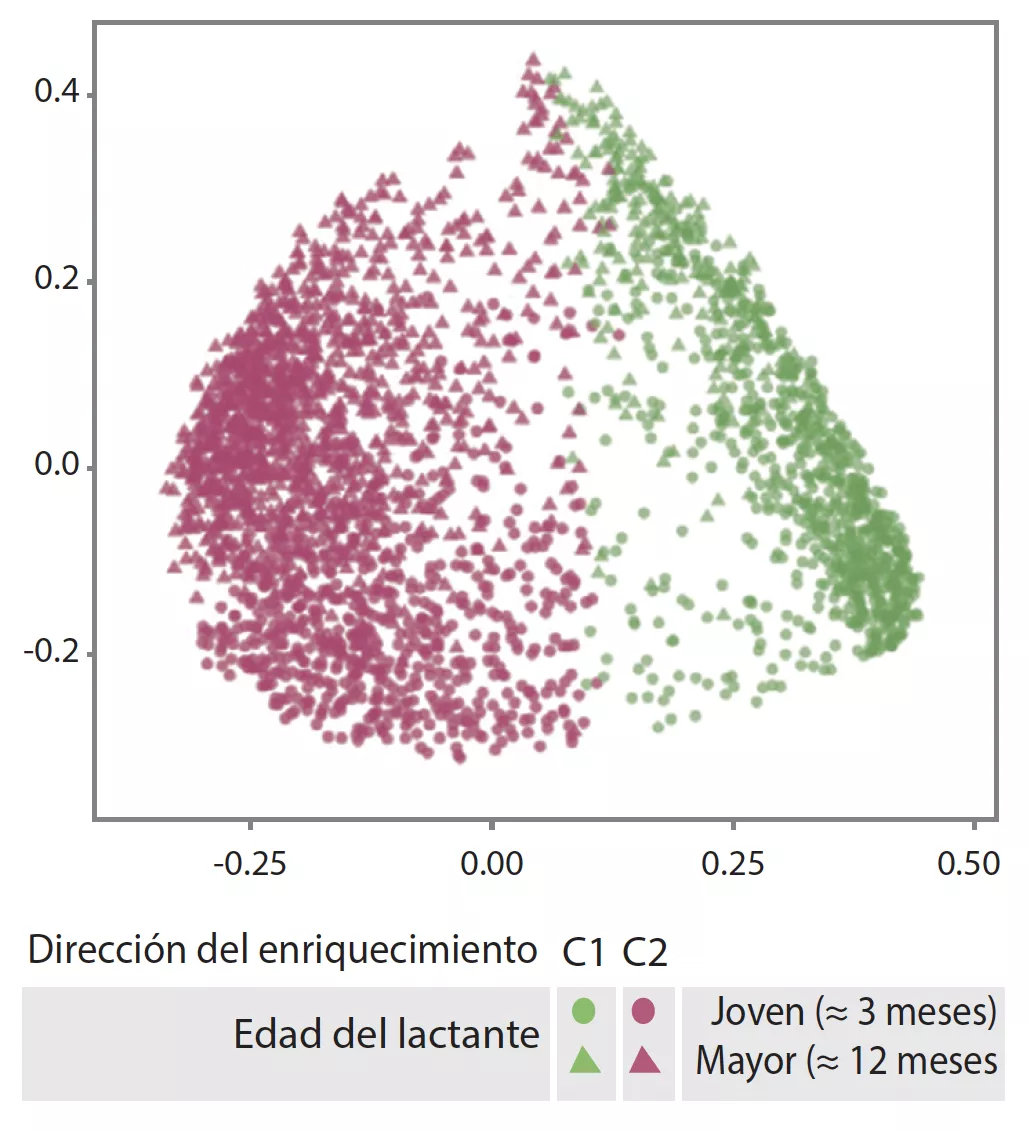
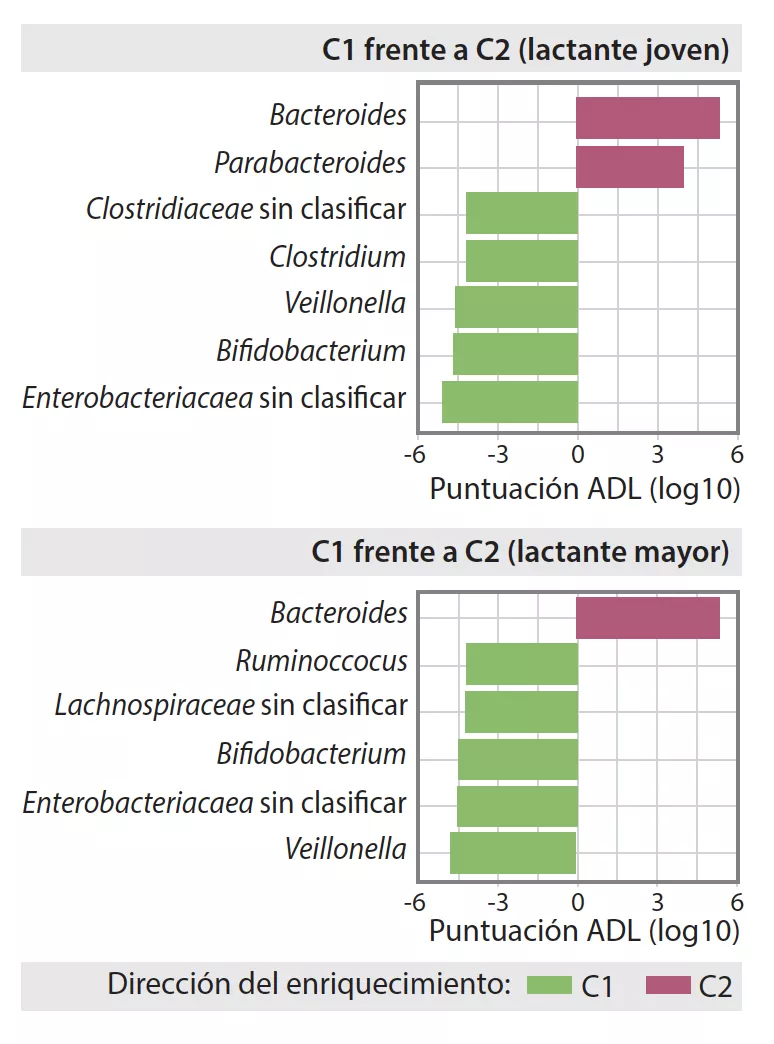
La MI tardía presentaba una diversidad beta y una variabilidad entre individuos inferiores a las de la MI temprana (p < 0,001). La MI tardía era rica en Bacteroides, Faecalibacterium, Lachnospira, Prevotella, Lachnospiraceae sin clasificar y Clostridiales sin clasificar, pero pobre en Clostridium, Veillonella, Bifidobacterium y Enterobacteriaceae sin clasificar. El análisis de los componentes principales permitió individualizar 2 agrupaciones (C1 et C2, Figura 1). C1 estaba compuesta por un 75,5% de muestras tempranas y C2 por un 63,7% de muestras tardías, las muestras tempranas y tardías de los niños nacidos por parto vaginal sin profilaxis antibiótica durante el parto eran de tipo C2, dominadas por el género Bacteroides (Figura 2).
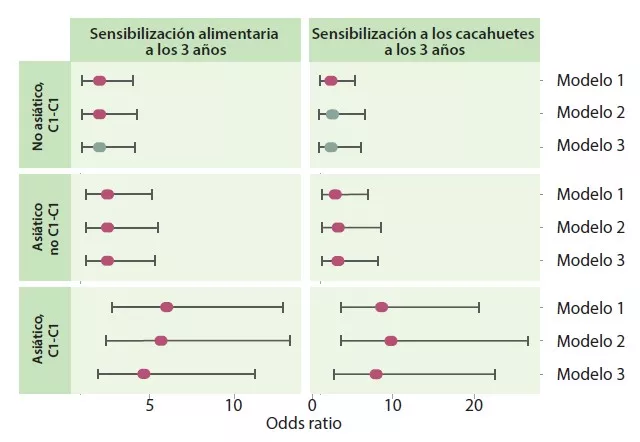
Los autores determinaron 4 trayectorias en función del tipo de agrupación temprana y tardía: C1-C1, C1-C2, C2-C1 y C2-C2. La trayectoria C1-C1 es más frecuente en lactantes asiáticos que en caucásicos (p < 0,05), así como en niños con riesgo atópico, frente a la trayectoria C2-C2 (OR 1,9; IC 95% 1,15-3,14) o C1-C2 (OR 2,38; IC 95% 1,43-3,96). Los lactantes con trayectoria C1-C1 tenían el doble de riesgo de sensibilización alimentaria a los 3 años que los de la trayectoria C2-C2 (OR 2,34; IC 95% 1,20-4,56) y C1-C2 (OR 2,60; IC 95% 1,33-5,09), en concreto a los cacahuetes (frente a C2-C2 = OR 2,82; IC 95% 1,13-6,01 y frente a C1-C2 = OR 2,01; IC 95% 0,85-4,78) (Figura 3). Los niños que no adquirieron sensibilización a los cacahuetes a los 3 años tenían un nivel más elevado de Bacteroides (p = 0,044), más bajo de Enterobacteriaceae sin clasificar (p = 0,001) y una relación E/B más baja (p = 0,013) de forma persistente a lo largo de la infancia.
La trayectoria C1-C1 de la MI actuó como mediadora del riesgo de sensibilización alimentaria y a los cacahuetes en niños de origen asiático. La asociación era fuerte incluso para los cacahuetes (OR 7,87; IC 95%: 2,75-22,55). Los lactantes de trayectoria C1-C1 presentaban colonización de C. difficile más a menudo; estos mismos niños, con la doble característica C1-C1 y colonizados con C. difficile, tenían un mayor riesgo de sensibilización alimentaria (OR 5,69; IC 95% 1,62-19,99) y a los cacahuetes (OR 5,89; IC 95% 1,16-29,87).
Por último, la microbiota de la trayectoria C1-C1 presentaba un déficit en el metabolismo de los esfingolípidos y de las funciones relacionadas con la biosíntesis de los glucoesfingolípidos.
¿Cuáles son las consecuencias en la práctica?
Este estudio permite plantearse perspectivas terapéuticas dirigidas a la MI en la alergia alimentaria de los lactantes, bien como medida preventiva, bien como medida terapéutica.