¿Se podría utilizar la microbiota de forma selectiva para optimizar la eficacia de la vacuna contra el SARS-CoV-2?
Microbiota & Covid-19
Por la Dra Genelle Healey
Instituto de Investigación del Hospital Infantil de BC, Universidad de la Columbia Británica, Vancouver, Canadá
El objetivo principal de una vacuna exitosa contra el SARS-CoV -2, que es la principal esperanza para controlar la pandemia de COVID-19, es conferir una inmunidad sólida y duradera al mayor número posible de personas a las que se haya administrado la vacuna. A pesar de que se han utilizado numerosas vacunas en todo el mundo para controlar la pandemia del SARS-Co V-2, los continuos brotes de COVID-19 demuestran que la pandemia está lejos de su fin. El desarrollo de nuevas estrategias para ayudar a controlar la propagación del virus y/o para mejorar la eficacia de las vacunas frente al SARS-CoV-2 puede ser útil para la lucha contra la COVID-19.
Eficacia de la vacuna contra el sars-cov-2
Las vacunas se administran para desafiar tanto al sistema inmunitario innato como al adaptativo. Un biomarcador común de una inmunidad duradera y de la protección contra el SARS-CoV-2 son las respuestas de los anticuerpos. Por razones aún poco comprendidas, las respuestas de los anticuerpos a la vacunación contra el SARS-CoV-2 varían en gran medida entre distintas personas [1]. Según los resultados de ensayos clínicos, la eficacia de las vacunas aprobadas contra el SARSCoV- 2 varía entre el 60 y el 92% frente a las cepas originales del SARS-CoV-2, pero la protección conseguida por la vacuna contra otras variantes del SARS-CoV-2 más preocupantes (es decir, alfa, beta, delta y gamma) parece ser menor [2]. La heterogeneidad entre respuestas vacunales de diferentes personas, la eficacia reducida de las vacunas frente a variantes preocupantes y la posible disminución de la eficacia a lo largo del tiempo ponen en peligro los esfuerzos continuos para controlar la propagación del SARS-CoV-2. Por consiguiente, es fundamental llegar a una mejor comprensión de los factores que provocan las variaciones en la eficacia de la vacuna contra el SARS-CoV-2 a corto y largo plazo.
Factores que afectan a la capacidad inmunógena de las vacunas
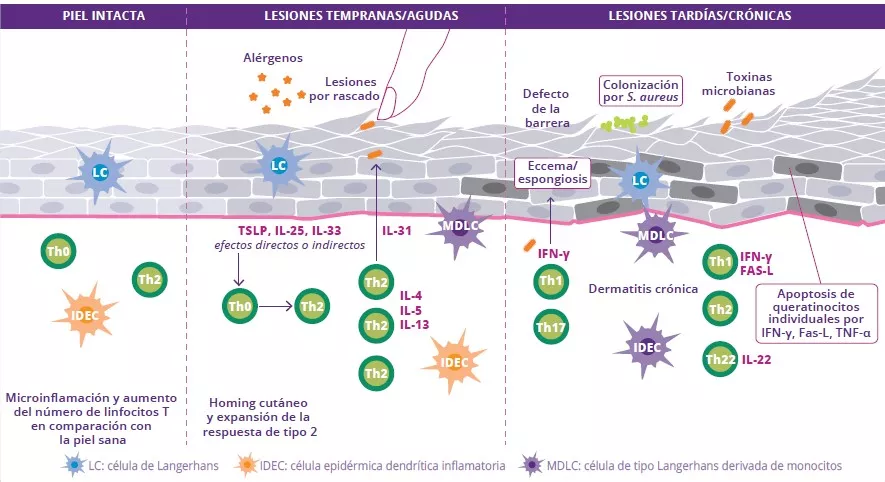
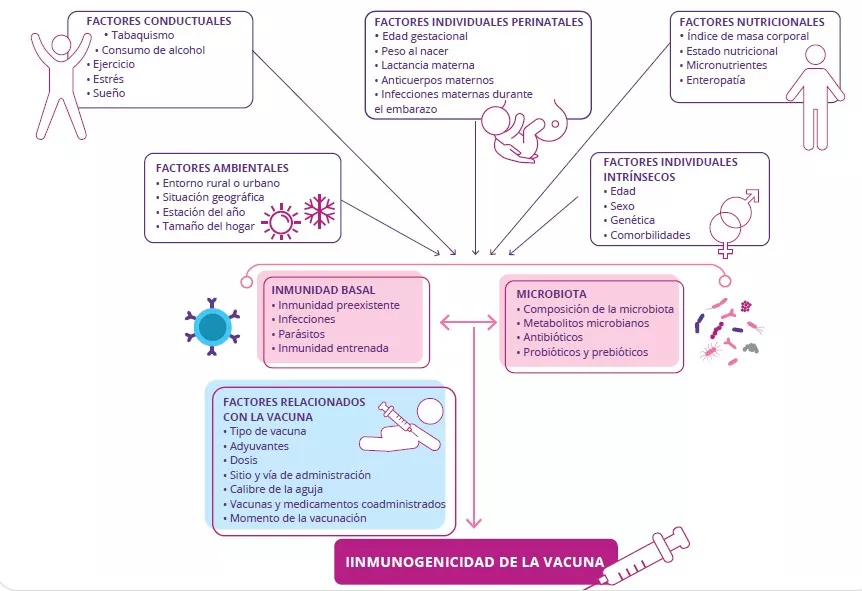
Puesto que todo el mundo recibe la misma dosis de vacuna estandarizada, pero las respuestas inmunitarias varían fuertemente, es muy probable que haya otros factores, además del tipo de vacuna, que influyan en su eficacia. Cada vez se dan más pruebas que sugieren que factores como la edad, las enfermedades crónicas, los malos hábitos de salud, la depresión y el estrés influyen en la capacidad del sistema inmunitario para responder a las vacunas (Figura 1) [3-5]. Estos hallazgos se han demostrado en numerosos tipos de vacunas, por lo que es probable que se puedan trasladar a vacunas contra el SARS-CoV-2. Curiosamente, se ha observado que la mayoría de factores mencionados anteriormente influyen también en la composición y la capacidad funcional del microbioma intestinal. Por lo tanto, es verosímil que la disbiosis del microbioma intestinal causada por factores del anfitrión pueda verse implicada en las distintas respuestas observadas a la vacuna.
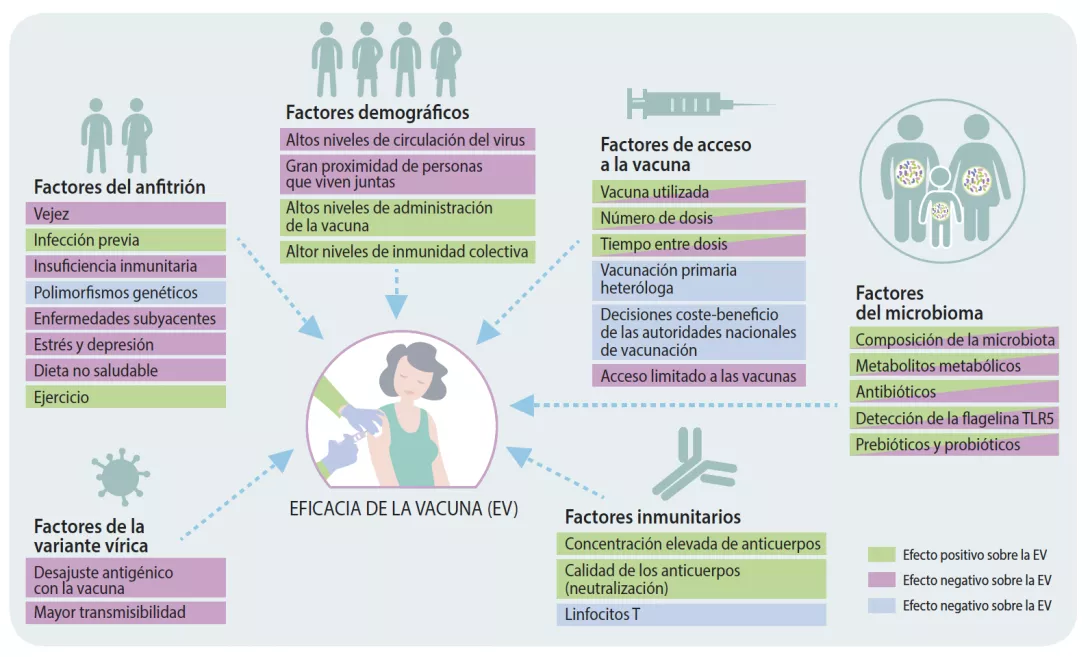
¿Actuar sobre el microbioma intestinal para mejorar la eficacia de las vacunas?
El microbioma intestinal se compone de un conjunto de bacterias, hongos, virus y arqueas que residen en el tracto gastrointestinal y que han evolucionado junto con su anfitrión a lo largo del tiempo. Estos microbios desempeñan multitud de funciones importantes, como la regulación de las respuestas inmunitarias locales y sistémicas. Curiosamente, ciertos perfiles de la microbiota intestinal (por ejemplo una mayor abundancia de Actinobacterias, Clostridium clúster XI y Proteobacterias) se han asociado con una mayor capacidad inmunógena de las vacunas frente a infecciones virales como el VIH, la gripe y el rotavirus [6-8]. Un estudio reciente observó que una alteración específica del microbioma intestinal causada por antibióticos (por ejemplo una disbiosis) provocó un deterioro de la neutralización de los anticuerpos generados por la vacuna contra la gripe, además de un menor número de respuestas de anticuerpos generados por esta vacuna [9]. Otro estudio, que utilizó un tratamiento con antibióticos y con ratones axénicos, demostró que la detección de un componente de la motilidad bacteriana (flagelina) por parte de un receptor que se encuentra en las células inmunitarias (receptor tipo Toll 5 [TLR5]) era necesaria para conseguir una respuesta sólida a la vacuna [8]. Este estudio y otros similares [10] aportan pruebas sobre la relevante función que desempeña la microbiota intestinal en la eficacia de las vacunas (Figura 1). Sin embargo, no existen estudios hasta la fecha que hayan investigado el impacto de la microbiota en la eficacia de la vacuna contra el SARS-CoV-2. Por lo tanto, es crucial que se lleven a cabo investigaciones en el futuro para determinar si firmas específicas de la microbiota intestinal afectan a la eficacia de la vacuna contra el SARSCoV- 2. Además, las terapias dirigidas al microbioma, es decir, los prebióticos y los probióticos [11] podrían utilizarse como adyuvantes vacunales (es decir, un agente utilizado para acelerar, mejorar y/o prolongar las respuestas inmunitarias específicas de los anticuerpos) para potenciar la capacidad inmunógena de la vacuna contra el SARS-CoV-2. En concreto, se ha demostrado que la administración intranasal de bacterias del ácido láctico (por ejemplo Bifidobacterium y Lactobacillus) mejoran la resistencia a las infecciones virales y mejoran la eficacia de la vacuna contra la gripe [12, 13], por lo que la administración oral de bacterias vivas (probióticos) podría potenciar respuestas inmunitarias específicas a las vacunas si se administran junto con vacunas contra el SARS-CoV-2.
Conclusión
Independientemente de la utilización de vacunas a nivel mundial y de las medidas de salud pública específicas, la pandemia de la COVID-19 continúa activa. Las vacunas son la principal esperanza para controlar el SARS-CoV-2, sin embargo, la heterogeneidad de las respuestas a las vacunas pone en peligro la lucha contra la COVID-19. Se han relacionado numerosos factores del microbioma intestinal en la alteración de la capacidad inmunógena de las vacunas. Por lo tanto, la utilización del microbioma intestinal como adyuvante vacunal puede potencialmente mejorar la eficacia de las vacunas contra el SARS-CoV-2.
1 Amodio E, Capra G, Casuccio A, et al. Antibodies responses to SARS-CoV-2 in a large cohort of vaccinated subjects and seropositive patients. Vaccines 2021; 9(7): 714.
2 Gupta RK. Will SARS-CoV-2 variants of concern affect the promise of vaccines? Nat Rev Immunol 2021; 21(6): 340-1.
3 Collier DA, Ferreira IATM, Kotagiri P, et al. Age-related immune response heterogeneity to SARS-CoV-2 vaccine BNT162b2. Nature 2021; 596(7872): 417-22.
4 Grupper A, Rabinowich L, Schwartz D, et al. Reduced humoral response to mRNA SARSCoV-2 BNT162b2 vaccine in kidney transplant recipients without prior exposure to the virus. Am J Transplant 2021; 21: 2719-26.
5 Madison AA, Shrout MR, Renna ME, et al. Psychological and behavioural predictors of vaccine efficacy: Considerations for Covid-19. Perspect Psychol Sci 2021; 16(2): 191-203.
6 Harris VC, Armah G, Fuentes S et al. Significant correlation between the infant gut microbiome and rotavirus vaccine response in rural Ghana. J Infect Dis 2017; 215(1): 34-41.
7 Cram JA, Fiore-Gartland AJ, Srinivasan S, et al. Human gut microbiota is associated with HIV-reactive immunoglobulin at baseline and following HIV vaccination. PLoS One 2019; 14(12): e0225622.
8 Oh JZ, Ravindran R, Chassaing B, et al. TLR5-mediated sensing of gut microbiota is necessary for antibody responses to seasonal influenza vaccination. Immunity 2014; 41(3): 478-92.
9 Hagan T, Cortese M, Rouphael N, et al. Antibiotics-driven gut microbiome perturbation alters immunity to vaccines in humans. Cell 2019; 178(6): 1313-28.e13.
10 Harris VC, Haak BW, Handley SA, et al. Effect of antibiotic-mediated microbiome modulation on rotavirus vaccine immunogenicity: A human, randomized-control proof-of-concept trial. Cell Host Microbe 2018; 24(2): 197-207.e4.
11 Lei WT, Shih PC, Liu SJ, et al. Effect of probiotics and prebiotics on immune response to influenza vaccination in adults: a systematic review and meta-analysis of randomized controlled trials. Nutrients 2017; 9(11): 1175.
12 Belkina TV, Averina OV, Savenkova EV, Danilenko VN. Human intestinal microbiome and the immune system: The role of probiotics in shaping an immune system unsusceptible to Covid-19 infection. Bio Bull Rev 2021, 11(4): 329-43.
13 Taghinezhad S, Mohseni AH, Bermúdez-Humarán LG, et al. Probiotic-based vaccines may provide effective protection against Covid-19 acute respiratory disease. Vaccine 2021; 9(5): 466.
14 Tregoning JS, Flight KE, Higham SL, et al. Progress of the Covid-19 vaccine effort: viruses, vaccines and variants versus efficacy, effectiveness and escape. Nat Rev Immunol 2021; 21(10): 626-36.