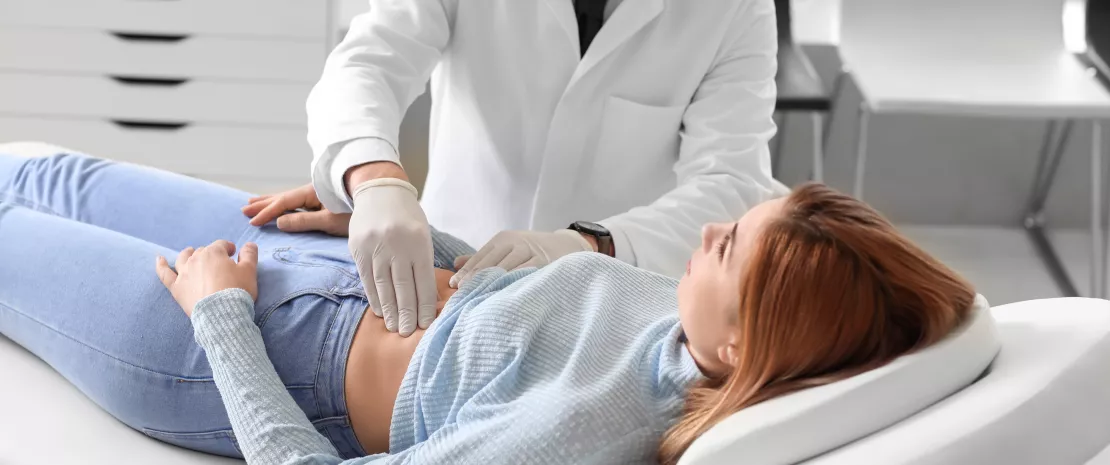
S’il est relativement acquis que la discrimination représente un facteur de risque de troubles mentaux et physiques, les mécanismes en jeu restent flous. L’axe hypothalamo-hypophyso-surrénalien a souvent été impliqué. Néanmoins, certains experts se tournent aujourd’hui vers le microbiote intestinal, du fait de sa sensibilité au stress, de son rôle dans l’inflammation et la santé à long terme, et de résultats récents sur l’axe intestin-cerveau. Un travail publié fin 2022 a ainsi étudié les effets de la discrimination dans la dérégulation de l’axe intestin-cerveau.
Altérations de certaines connexions cérébrales
Sur les 154 participants de l’étude, 80 ressentaient une discrimination forte et 74 une faible discrimination, liée à leur couleur de la peau (participants afro-américains, hispaniques et asiatiques) ou au sexe et à l’âge (caucasiens). Une discrimination élevée allait de pair avec des niveaux plus élevés d'anxiété, de dépression, de sensibilité viscérale... Avec des différences néanmoins selon les origines : les personnes afro-américaines ne montraient par exemple aucun lien entre discrimination et santé mentale.
Physiologiquement, les IRM des participants montrent que la discrimination est associée à des altérations des voies cérébrales du stress variables selon les origines : par exemple, on observe une stimulation accrue d’une zone cérébrale associée au traitement intéroceptif autonome, sensoriel, moteur et de récompense chez les asiatiques, une connectivité "chaotique" de nombreux réseaux nerveux chez les personnes caucasiennes ; etc.
Dysbiose du microbiote intestinal
Outre ces altérations des réseaux cérébraux, la discrimination apparait aussi liée à une dysbiose intestinale et à des niveaux accrus de la bactérie pro-inflammatoire Prevotella copri chez les afro-américains et Hispaniques comparativement aux personnes caucasiennes. Les métabolites bactériens sont également impactés, avec des variations selon les populations : concentration moindre d’un sous-produit de la synthèse de la carnitine (anti-inflammatoire) chez les afro-américains ; augmentation des métabolites impliqués dans le métabolisme des lipides chez les asiatiques ; etc.
Une discrimination aux conséquences variables selon l’origine ?
Selon les auteurs, la discrimination altèrerait l’axe intestin-cerveau, avec des conséquences variables d’une communauté à l’autre.
- Chez les afro-américains, elle rime avec davantage de biomarqueurs inflammatoires mais cette population semble moins sujette à l’anxiété et affiche des scores de résilience les plus élevés.
- Chez les hispaniques, discrimination rime aussi avec inflammation mais de meilleures stratégies d'adaptation.
- Dans la population asiatique, les résultats suggèrent une compensation du stress via des aliments gras.
- Chez les personnes caucasiennes, les perturbations cérébrales observées pourraient refléter une difficulté à faire face.