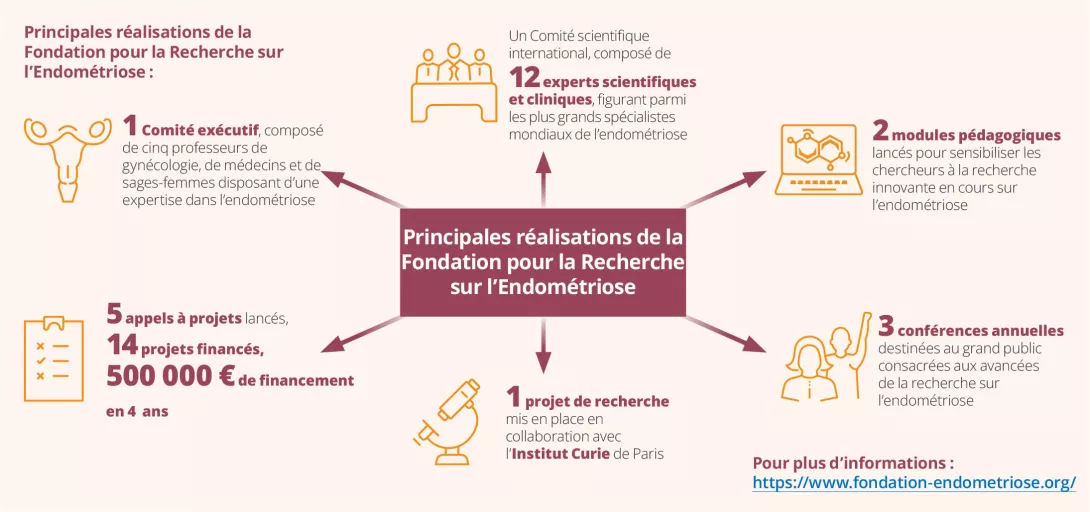
Endométriose, symptômes digestifs et microbiome : Regards croisés d’un gynécologue et d’un gastro-entérologue
Prof. Andrew Horne
Professeur de gynécologie et directeur du Centre for Reproductive Health à l’université d’Édimbourg au Royaume-Uni, spécialisé dans la prise en charge de l’endométriose.
Dr William Fusco
Gastro-entérologue et chercheur clinique sur le microbiome à la polyclinique Agostino Gemelli, Rome, Italie.

Quelle est la prévalence de l’endométriose ?
A.H.: L’endométriose est étonnamment courante : aussi courante que l’asthme et le diabète. On estime qu’elle touche 1 femme sur 10.
W.F.: Dans ma pratique du syndrome de l’intestin irritable (SII), c’est encore plus fréquent : certainement plus de 25 %.
Quels sont les signes et les questions à poser pour éviter de passer à côté d’un diagnostic ?
A.H.: Les signes sont variés et le diagnostic peut être difficile. Le principal symptôme est la douleur pelvienne chronique, qui peut souvent être débilitante et entraver la vie et le travail. Mais les patientes peuvent également souffrir de douleurs dans les rapports sexuels, de fatigue chronique, de diarrhée et/ou de constipation et de symptômes urinaires. Tout symptôme cyclique peut constituer un signal d’alarme pour l’endométriose.
W.F.: Une augmentation du péristaltisme et des selles plus molles pendant les règles sont des phénomènes normaux, mais une diarrhée importante et cyclique peut ne pas l’être. Il faut s’attendre à des douleurs, mais pas au point d’être clouée au lit.
A.H.: Un autre symptôme qui doit alerter est la stérilité. Mais je rassure les patientes atteintes d’endométriose : deux tiers d’entre elles n’auront pas de difficultés à tomber enceintes, et celles qui en souffrent réagissent généralement bien à la chirurgie ou à la FIV.
W.F.: J’ajouterais que l’endométriose est chronique, mais cela ne signifie pas qu’elle ne puisse être traitée. Il est important que chaque spécialiste impliqué dans la prise en charge de ces patientes renforce ce message.
Quelle est la fréquence des symptômes digestifs chez les femmes atteintes d’endométriose ?
A.H.: La prévalence réelle n’est pas connue, mais la quasi-totalité de mes patientes présente des symptômes digestifs tels que des ballonnements, des changements au niveau de l’intestin ou un pyrosis. Les lésions de la paroi intestinale expliquent certains symptômes, mais de nombreuses patientes souffrent d’une maladie péritonéale superficielle, ce qui rend le lien plus difficile à établir.
W.F.: J’ai observé la même chose et je dirais que les maladies inflammatoires chroniques de l’intestin (MICI) sont quatre fois plus fréquentes chez les femmes atteintes d’endométriose que dans la population générale (4 % contre 1 %). Les MICI et l’endométriose sont toutes deux des maladies autoimmunes, et le fait d’être atteinte de l’une augmente le risque de l’autre.
Une prise en charge multidisciplinaire s’impose-telle ?
A.H.: L’endométriose est une maladie inflammatoire systémique. En tant que gynécologues, nous ne sommes pas équipés pour gérer les symptômes digestifs. À Édimbourg, j’ai récemment mis en place une clinique commune de gynécologie et de gastroentérologie.
W.F.: Si les douleurs abdominales sont strictement liées aux menstruations, le gastro-entérologue peut avoir du mal à apporter une contribution significative. Lorsque le lien est moins clairement établi, nous devrions approfondir l’investigation. La persistance de symptômes digestifs en dépit du traitement peut être le signe d’un SII coexistant. Il importe également de prêter attention aux médications, et notamment aux anti-inflammatoires non stéroïdiens (AINS). Un usage occasionnel est acceptable chez les jeunes patients, mais un usage chronique peut nécessiter un inhibiteur de la pompe à protons (IPP), qui peut provoquer une dysbiose. Il n’y a pas de règle universelle : la prise en charge doit être adaptée à chaque patiente.
Le microbiote intestinal et vaginal est-il impliqué ?
A.H.: Le rôle du microbiome intestinal et vaginal dans l’endométriose suscite un intérêt croissant. Certaines études suggèrent des associations, mais elles sont limitées et présentent des lacunes. Il nous faut de grandes études de cohorte. Je pense que le microbiome joue un rôle, mais on ne sait toujours pas ce qui survient en premier : les modifications du microbiome ou l’endométriose ? Si c’est le microbiote qui est à l’origine des symptômes, cela pourrait ouvrir la voie à de nouveaux traitements.
W.F.: C’est un domaine passionnant. Chez les patientes atteintes d’endométriose, on observe une dysbiose intestinale associée à une réduction des acides gras à chaîne courte tels que l’acétate, le propionate et le butyrate, qui protègent la perméabilité intestinale. Le même schéma peut être observé dans d’autres affections gastroentérologiques, telles que le SII ou les MICI, mais nous ne comprenons pas encore la relation. Il se peut qu’un jour, nous parvenions à individualiser la prise en charge en rétablissant exactement les souches manquantes. Pour l’instant, nous ignorons les liens de cause à effet, et c’est pourquoi des études portant sur les mécanismes sont nécessaires.
Faut-il recommander des régimes alimentaires spécifiques aux patientes souffrant d’endométriose ?
W.F.: Il n’existe pas de régime universel pour l’endométriose et il ne faut pas donner de faux espoirs. Les allergies, l’intolérance au lactose et la maladie cœliaque peuvent être en cause. La meilleure chose à faire est de référer les patientes à un ou une nutritionniste.
A.H.: Il n’y a pas de « régime endométriose » spécifique, mais de nombreuses patientes font état d’un soulagement de leurs symptômes après avoir apporté des modifications à leur régime alimentaire. Dans ma clinique, les patientes sont accompagnées par une diététicienne pour adapter leur régime alimentaire avec soin. Dans notre étude internationale portant sur 2500 patientes atteintes d’endométriose, certaines ont trouvé un soulagement en arrêtant de consommer de l’alcool et de la caféine, ou des aliments contenant du gluten. En revanche, la restriction alimentaire sans accompagnement peut s’avérer néfaste.