Mikrobiota jelitowa jest silnie zaangażowana w rozwój niektórych chorób wątroby. Może ona wkrótce stać się głównym celem terapeutycznym.
Alkohol i otyłość, przyczyny chorób wątroby
Choroby wątroby (hepatopatie) mają różny stopień nasilenia, od łagodnego i odwracalnego stłuszczenia, do niealkoholowej choroby stłuszczeniowej wątroby (NASH), zapalenia wątroby, zwłóknienia, marskości i, w skrajnym przypadku, do raka wątrobowokomórkowego (raka wątroby) . Podczas, gdy lekkie schorzenia wątroby często przebiegają bezobjawowo, ich cięższe postacie mogą objawiać się żółtaczką, nudnościami i gorączką.
Nadużywanie alkoholu jest znaną przyczyną chorób wątroby spowodowanych dietą (alkoholowa choroba wątroby - ALD). Natomiast rola nadwagi i otyłości w pojawieniu się tej choroby nie została jeszcze dokładnie określona. Niealkoholowa stłuszczeniowa choroba wątroby (lub NAFLD) stała się główną przyczyną przewlekłych chorób wątroby w krajach uprzemysłowionych.
Dysbioza jelitowa, kluczowy czynnik w chorobach wątroby
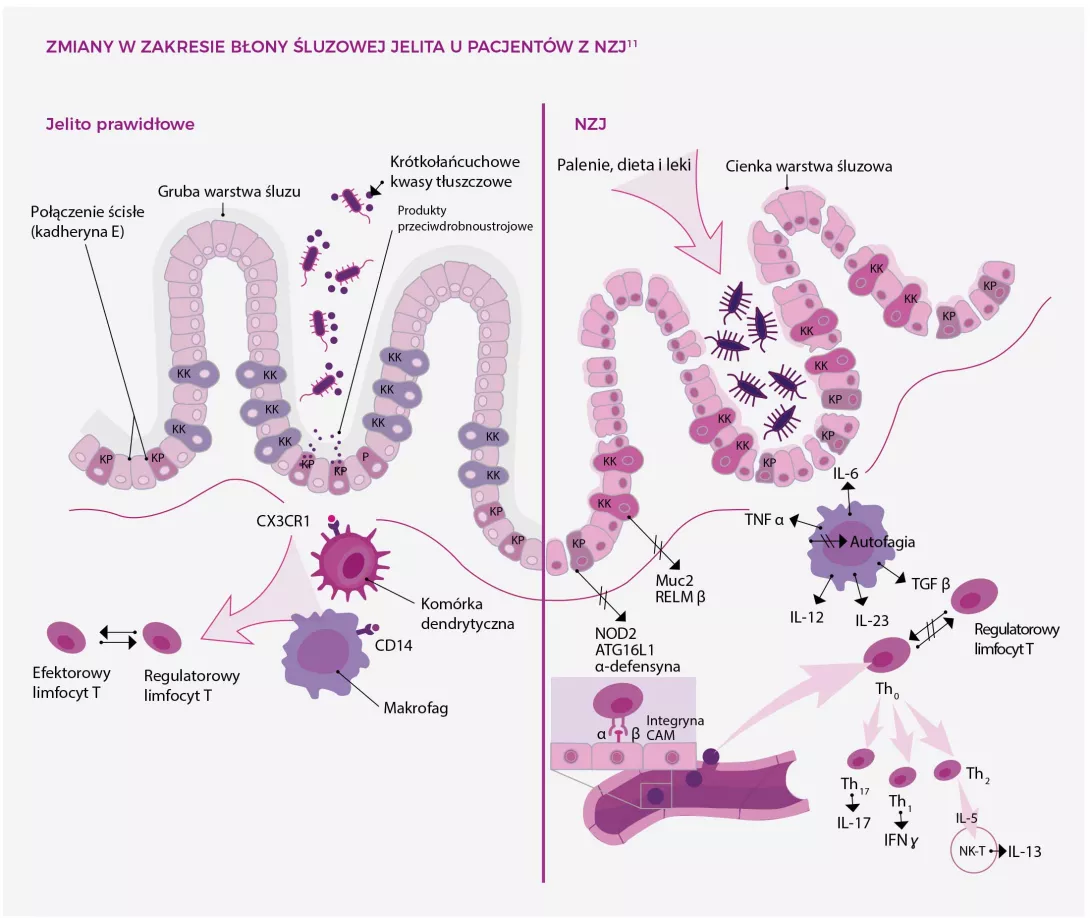
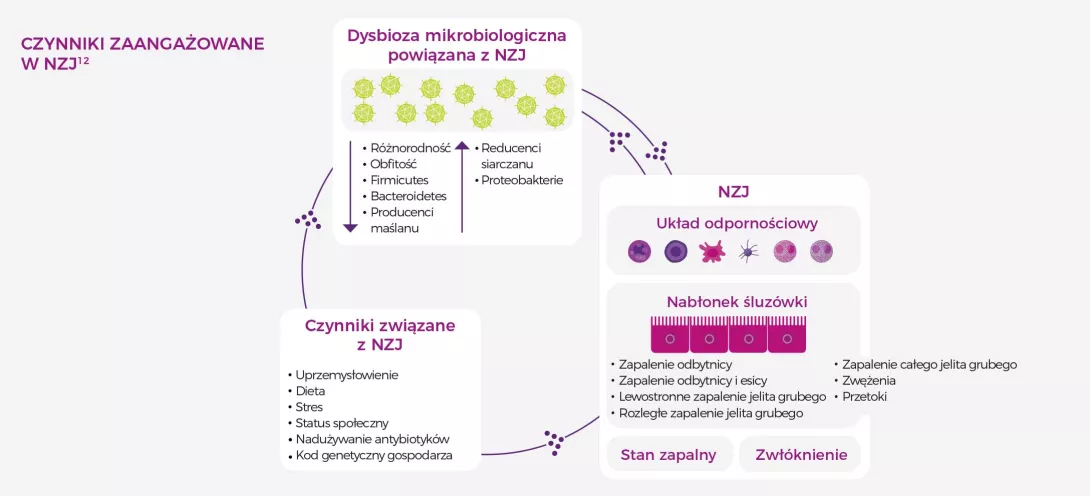
Wydaje się, że powyższe czynniki ryzyka nie wystarczają, aby samodzielnie doprowadzić do powstania chorób wątroby. Znaczenie ma także zaburzenie mikrobioty jelitowej. Dowodem na to jest fakt, że u wszystkich pacjentów z chorobami wątroby, niezależnie od jej przyczyny, stwierdzono dysbiozę i zmianę przepuszczalności bariery jelitowej. Im poważniejsze uszkodzenie wątroby, tym większa dysbioza.
Probiotyki, prebiotyki i przeszczep mikrobioty kałowej, trzy obiecujące kierunki badań
Obecne leczenie chorób wątroby obejmuje zmiany stylu życia i diety (utratę nadmiernej masy ciała i zwiększoną aktywność fizyczna). Zalecenia te są niekiedy powiązane z mniej lub bardziej poważnymi sposobami leczenia (leki, przeszczep wątroby).
Obecnie rola mikrobioty w chorobach wątroby jest jasna. Dlatego też jej modyfikowanie za pomocą prebiotyków, probiotyków i przeszczepu flory kałowej stanowi obiecujący kierunek badań dotyczących zapobiegania i leczenia chorób wątroby.
Polecane przez naszą społeczność