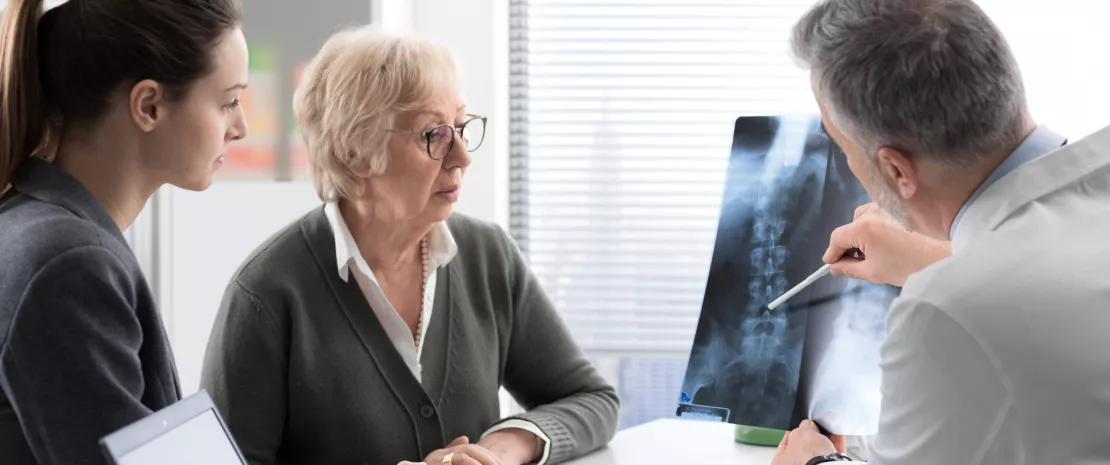
Cólicas, alergias, obesidade, desenvolvimento imunitário... as disbioses intestinais nos primeiros dias de vida estão associadas a um vasto leque de problemas de saúde na primeira infância que podem mesmo persistir ao longo da vida. No entanto, os antibióticos de largo espectro continuam a ser amplamente prescritos a recém-nascidos (até 10% deles) nos casos de suspeita de septicémia neonatal precoce (EONS).
Um ensaio aleatório, três combinações de antibióticos
No sentido de melhor detetar os seus efeitos, foi realizado um estudo aleatório com 147 lactentes tratados com antibióticos de largo espectro durante a primeira semana de vida. Nele receberam aleatoriamente uma das três combinações de antibióticos intravenosos habitualmente prescritos: penicilina + gentamicina; co-amoxiclav + gentamicina; ou amoxicilina + cefotaxima. 80 bebés saudáveis (sem terem recebido antibióticos) serviram de controlos.
Diversidade em baixa, resistências em alta
Embora a diversidade microbiana fosse comparável em todas as crianças antes do início do tratamento com antibióticos, a diversidade alfa entrou em colapso imediatamente após o mesmo, aumentando depois lentamente mas mantendo-se significativamente menor durante o primeiro ano de vida.
A composição da microbiota intestinal também foi afetada. Após a instalação de géneros anaeróbicos facultativos como Escherichia e Staphylococcus, rapidamente seguidos por Bifidobacterium, o que aconteceu posteriormente dependeu da presença ou não de um tratamento antibiótico: Bifidobacterium spp., e também Escherichia, Staphylococcus spp. e Bacteroides surgiram em menor abundância nos lactentes tratados, enquanto Klebsiella e Enterococcus spp. manifestaram um reforço da sua presença.
Finalmente, a equipa observou mais genes de resistência aos antibióticos nas crianças tratadas.
Os antibióticos não são todos equivalentes
Foram observadas diferenças importantes entre os três tratamentos com antibióticos: a combinação “amoxicilina + cefotaxima” induziu os efeitos mais significativos sobre a composição da comunidade e as resistências microbianas, enquanto a combinação “penicilina + gentamicina” revelou os menos relevantes, pelo que, para os investigadores, mereceria ser reponderada a sua utilização nos serviços neonatais onde não é muito popular.