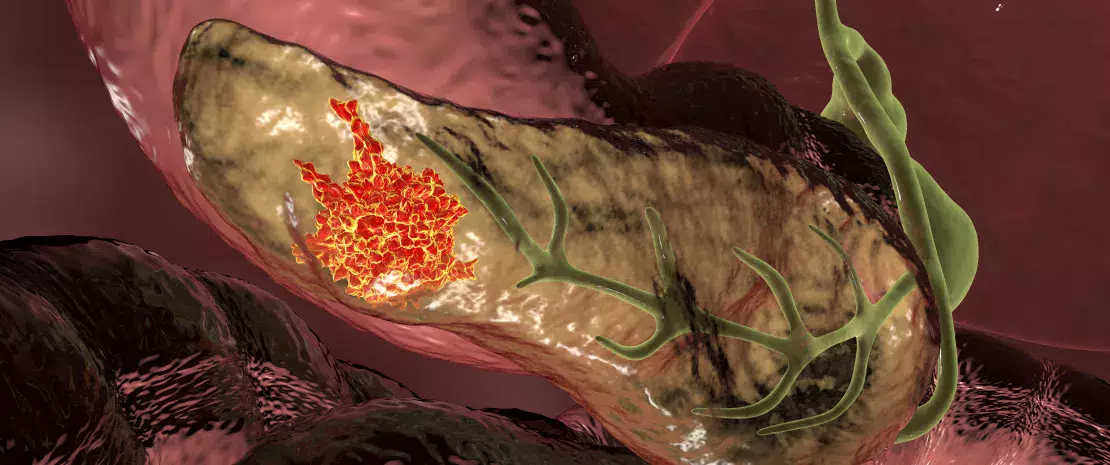
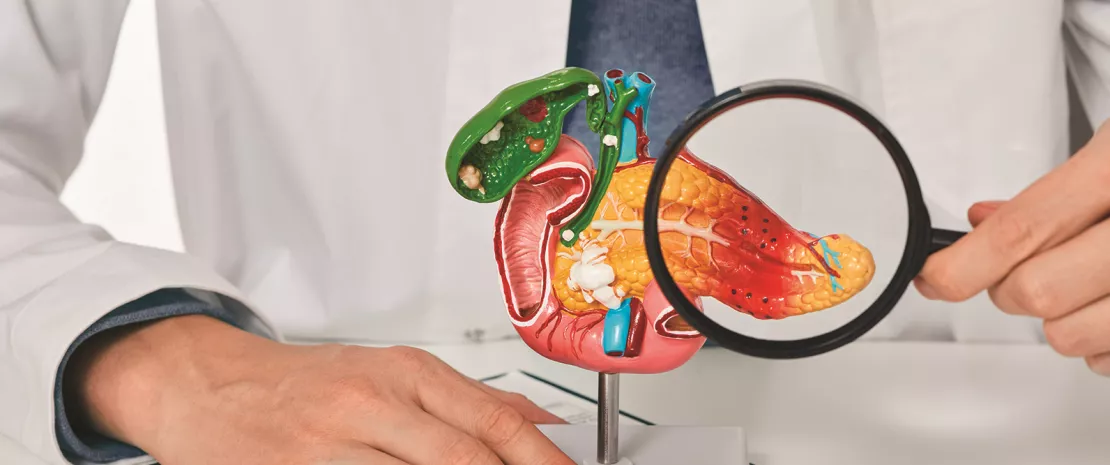
Le cancer du pancréas demeure l’un des cancers les plus redoutables, avec un taux de survie à cinq ans avoisinant 13 %. Les facteurs de risque établis — tabagisme, obésité, pancréatite, génétique — n’expliquent que 30 % des cas.
Plusieurs études épidémiologiques ont montré qu’une mauvaise santé bucco-dentaire, notamment la présence de maladies parodontales, et la candidose buccale étaient associées à ce cancer. Mais les connaissances sur l’implication réelle des microorganismes buccaux restent limitées.
Une étude prospective d’envergure, issue des cohortes de l’étude Cancer Prevention Study-II de l'American Cancer Society et de l’essai PLCO (Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial) vient de révéler que le microbiome buccal, notamment bactérien et fongique, jouerait un rôle non négligeable sur le développement ultérieur du cancer du pancréas.
Bactéries parodontales : un lien robuste
Parmi les 122 000 participants ayant fourni un échantillon buccal, 445 ont développé un cancer du pancréas après près de neuf ans de suivi. Les chercheurs les ont appariés à 445 personnes en bonne santé afin de comparer leurs microbiotes buccaux.
Publiés dans le JAMA Oncology 1 , les résultats montrent que trois bactéries pathogènes majeures, connues pour leur implication dans les maladies parodontales (Porphyromonas gingivalis, Eubacterium nodatum, Parvimonas micra) augmentent significativement le risque.
L’analyse complète des génomes bactériens révèle qu’au total, 21 espèces modifient le risque de cancer du pancréas, certaines étant protectrices, d’autres, délétères. Ces taxons seraient associés à des voies métaboliques susceptibles de favoriser la transformation néoplasique des cellules pancréatiques lors de leur translocation de la bouche vers le pancréas.
Candida en première ligne
L’analyse du microbiome fongique buccal — un paramètre rarement exploré dans ce contexte — révèle par ailleurs que le genre Candida est associé à une augmentation du risque de cancer du pancréas.
Au sein de ce genre, Candida tropicalis et Candida spp est associées à un risque accru, tandis que C. albicans montre une relation inverse. Au sein du genre Malassezia, seul M. globosa était associé au cancer et exerçait un effet protecteur.
Les chercheurs indiquent par ailleurs avoir confirmé, chez les patients atteints de cancer, la présence de Candida dans des échantillons biologiques provenant de tissus pancréatiques cancéreux. Ceci confirme, là encore, l’hypothèse d’une translocation de ce champignon vers la tumeur et d’un rôle direct dans la carcinogenèse.
Vers un diagnostic précoce et une meilleure compréhension des facteurs de risque
Afin d’évaluer l’impact de ces microorganismes pris dans leur ensemble, les chercheurs ont calculé pour chaque participant un Microbial Risk Score (MRS) intégrant 27 espèces bactériennes et fongiques associées au cancer. Résultat : chaque augmentation d’un écart-type du MRS multiplie par plus de 3 le risque de cancer du pancréas (OR 3,44).
Selon les auteurs, le score MRS était reproductible entre les deux cohortes, ce qui suggère que le microbiote buccal pourrait un jour être utilisé comme biomarqueur en prévention primaire pour dépister les patients à haut risque.
De manière plus générale, les données de cette étude renforcent l’hypothèse selon laquelle la santé bucco-dentaire serait un levier important de prévention du cancer du pancréas. Reste à mieux comprendre comment les communautés fongiques et bactériennes buccales favorisent les processus de cancérisation.
Affaire à suivre, donc!
 Antibiotiques : le mycobiote des nourrissons sous influence
Antibiotiques : le mycobiote des nourrissons sous influence