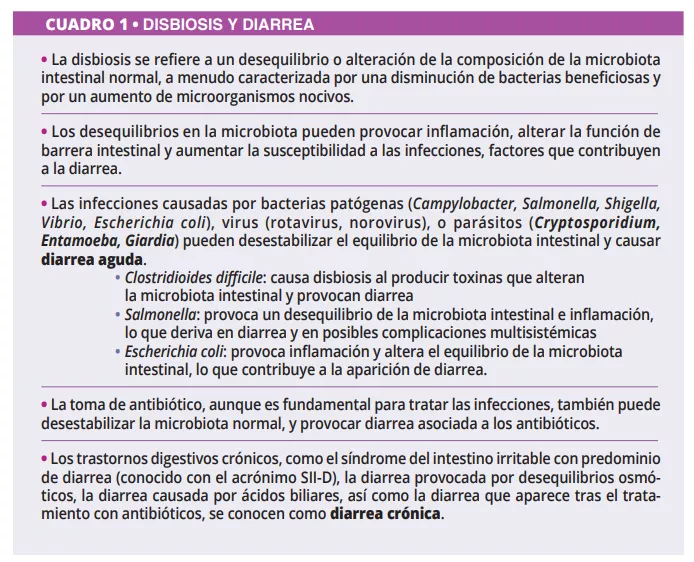
Diarrea infecciosa
Las infecciones intestinales bacterianas, víricas o parasitarias provocan diarrea aguda y suelen propagarse a través del agua contaminada. En la mayoría de casos la diarrea mejora en unos pocos días, pero una diarrea intensa puede causar una deshidratación grave y llegar a ser letal [9].
El rotavirus sigue siendo la principal causa de muerte asociada a la diarrea en niños [11], y el tratamiento de esta enfermedad vírica suele consistir en hidratación oral o intravenosa, según la gravedad de la deshidratación [12]. Además, basándose en las últimas conclusiones del comité de la ESPGHAN (2023) [13], los profesionales sanitarios podrían sugerir ciertas cepas probióticas para los episodios gastroentéricos agudos en niños, reconociendo su potencial (nivel de la evidencia: baja; grado de recomendación: débil) para disminuir la duración de la diarrea, y/o la estancia hospitalaria, y/o el volumen de descarga fecal. Sin embargo, un ensayo aleatorizado, controlado y con doble ciego, de niños bolivianos con diarrea aguda por rotavirus, demostró una disminución de la duración de la diarrea mediante el uso de una solución de rehidratación oral más una mezcla de probióticos en comparación con una solución de hidratación simple [11].
Diarrea del turista
Más del 60 % de los adultos de países desarrollados que viajan a países en desarrollo padecen diarrea aguda, también conocida como diarrea del turista (DT). Los patógenos identificados con mayor frecuencia en episodios de diarrea del turista son Escherichia coli, Campylobacter jejuni, y Salmonella spp y Shigella spp. Por lo tanto, las estrategias de tratamiento recomendadas incluyen el tratamiento antibiótico con azitromicina o fluoroquinolonas para los casos moderados a graves [14]. Sin embargo, los antibióticos no están recomendados para evitar la DT, debido a la insuficiencia de pruebas de su eficacia profiláctica y, en parte, al riesgo de resistencia a los antibióticos [15].
Existen datos contradictorios sobre la eficacia de los probióticos en la prevención de la diarrea del turista [16]. Una revisión sistemática y un metanálisis compararon la eficacia de la rifaximina y los probióticos en la prevención de la DT [15].
Diarrea asociada a antibióticos
Los antibióticos son uno de los medicamentos más recetados, y son un tratamiento eficaz para numerosas patologías infecciosas [17]. Una de las complicaciones asociadas con la terapia antibiótica es la diarrea asociada a antibióticos (DAA), que se produce en el 5 %-35 % de los pacientes que reciben tratamiento con antibióticos [18]. La DAA se puede definir como tres o más deposiciones acuosas o blandas al día durante al menos dos días consecutivos, que estén relacionadas estrictamente con la toma de antibióticos y no tengan ninguna otra causa [16]. El riesgo más alto se atribuye a las aminopenicilinas, las cefalosporinas y la clindamicina, que atacan principalmente a los anaerobios [19].
La falta de un agente infeccioso identificado en la DAA puede explicarse por el efecto tóxico directo de los antibióticos en la mucosa intestinal, que puede causar diarrea. Debido a sus propiedades beneficiosas, se están investigando y utilizando probióticos tanto para el tratamiento como para la profilaxis de la DAA [16, 18].
Diarrea asociada a Clostridioides difficile
La infección por Clostridioides difficile (CD) es la causa más frecuente de diarrea nosocomial asociada a antibióticos en adultos. Los factores de riesgo son una edad superior a los 65 años, una hospitalización prolongada en cuidados intensivos y la administración de antibióticos (fluoroquinolonas, clindamicina, cefalosporinas y betalactámicos en particular) o de inhibidores de la bomba de protones.
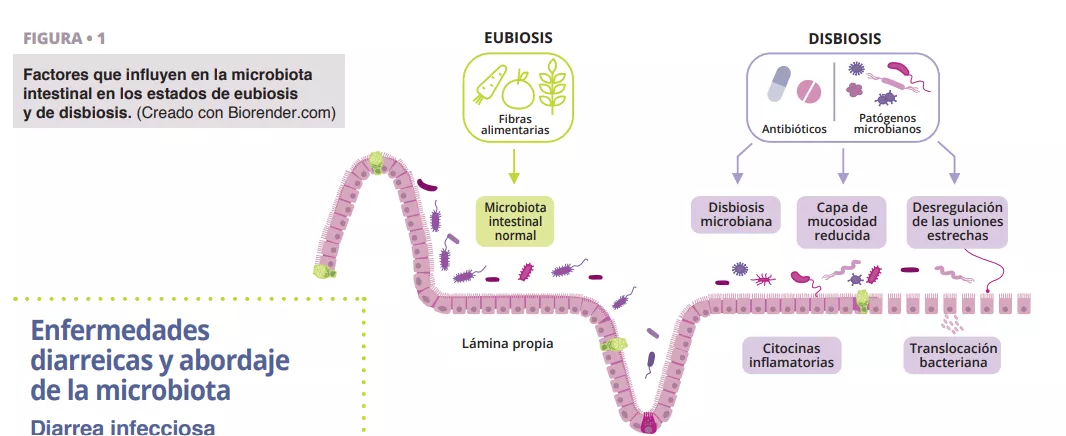
Durante el tratamiento con antibióticos, los anaerobios que producen AGCC pueden desaparecer debido a las alteraciones de la microbiota intestinal provocadas por los antibióticos, que además pueden perturbar el metabolismo de los hidratos de carbono y la bilis y provocar un desequilibrio osmótico. Tras la toma de antibióticos, las tres barreras intestinales se ven afectadas: las células intestinales epiteliales, la capa de mucosidad y péptidos antimicrobianos, y la capa inmunoprotectora compuesta por distintas células inmunitarias y diferentes biomoléculas (figura 1). Este evento puede interferir con la producción de mucinas, citocinas y péptidos antimicrobianos, desestabilizando la función intestinal y dando lugar a otras infecciones o incluso causando episodios recurrentes de infecciones. La Asociación Americana de Gastroenterología (AGA) recomienda con reservas probióticos específicos para prevenir la infección por CD en pacientes que toman antibióticos, y señala que la calidad de los datos probatorios es baja [20].
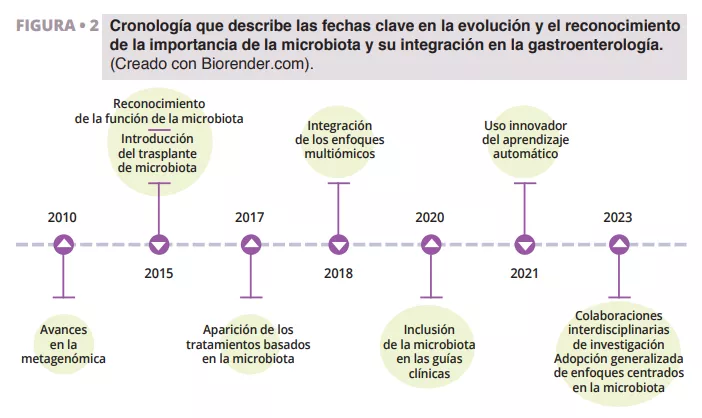
Avances recientes en la investigación de la microbiota, como el análisis metagenómico y el trasplante microbiano están revolucionando nuestro enfoque del abordaje de la diarrea (figura 2).
Hay pocos datos sobre los prebióticos y las fibras para el tratamiento de la diarrea (cuadro 2). Parece ser que los prebióticos son más indicados para prevenir y tratar las diarreas recidivantes. Al mismo tiempo, las fibras, principalmente las viscosas, están más indicadas durante los episodios agudos, debido a su capacidad de retención de agua. Otras opciones terapéuticas implican, en algunos casos, la toma de probióticos y (cuadro 3), en casos graves, el uso del trasplante de microbiota fecal (TMF).
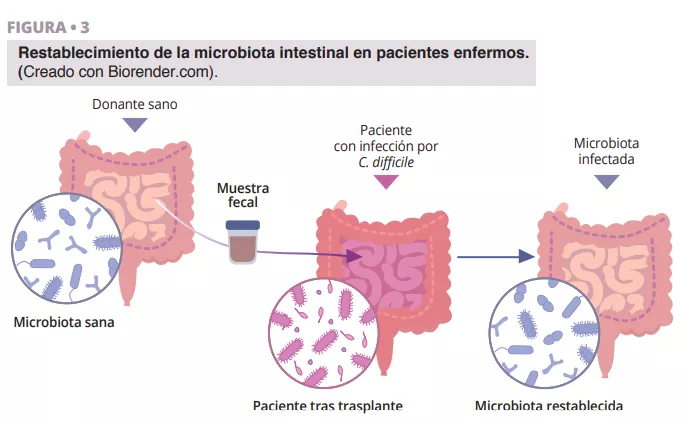
La fascinante trayectoria del descubrimiento del TMF se remonta a la antigua China, donde Ge Hong trataba a los pacientes con diarrea grave con una “sopa amarilla” que consistía en una suspensión de heces. Más recientemente, el Dr. Ben Eiseman utilizó enemas fecales de personas sanas para tratar enterocolitis pseudomembranosa en 1958. En la actualidad, existe un creciente interés por el trasplante de microbiota fecal (TMF) como tratamiento para la infección recidivante por Clostridioides difficile (CDI), lo que pone de manifiesto su utilidad [22]. Se está investigando su eficacia en enfermedades inflamatorias intestinales, diabetes, cáncer, cirrosis hepática y enfermedades cerebrales como el Parkinson [23]. Los beneficios de usar el TMF en pacientes con diarrea se basan en la idea de que la flora microbiana sana introducida mediante el TMF tiene la capacidad de superar a los patógenos y de restablecer la composición de un microbioma intestinal sano (figura 3).
 Ácido acetilsalicílico: ¿un efecto antibiótico en el cáncer colorrectal?
Ácido acetilsalicílico: ¿un efecto antibiótico en el cáncer colorrectal?
 Cáncer colorrectal: el papel clave de una bacteria en la quimiorresistencia
Cáncer colorrectal: el papel clave de una bacteria en la quimiorresistencia