A microbiota urinária
Microbiota urinária: o que é e porque é tão importante para a nossa saúde?
O trato urinário humano é habitado por inúmeros microrganismos que podem desempenhar um papel protetor para a nossa saúde.1 Uma diversidade reduzida na flora urinária pode constituir também um fator de risco de doenças.2 De facto, já se pensou que a urina era estéril, mas estudos científicos recentes demonstraram o contrário.2 Continue a ler para saber como a investigação sobre a microbiota urinária está a avançar.

A microbiota vaginal
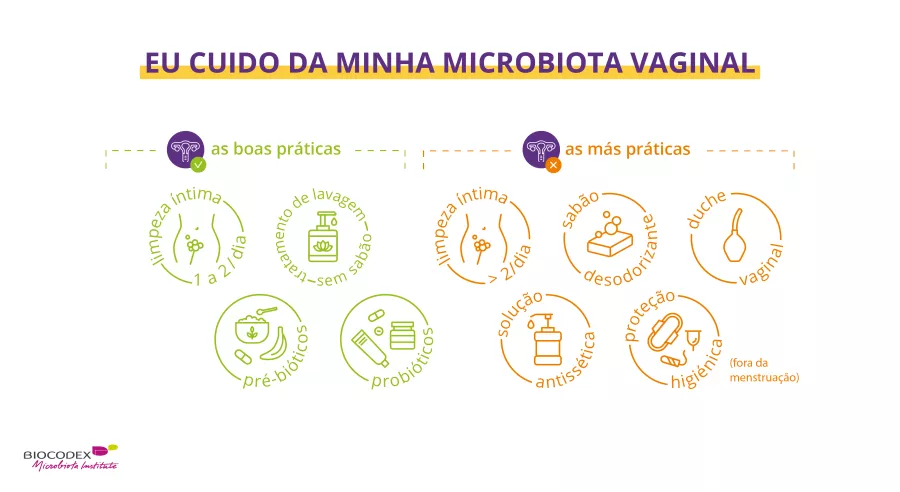
Como cuidar da microbiota vaginal?
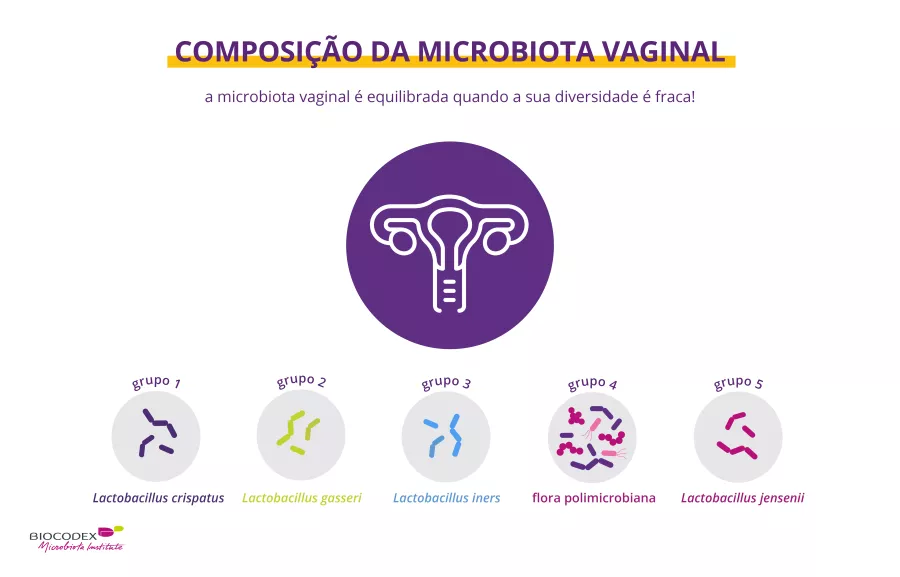
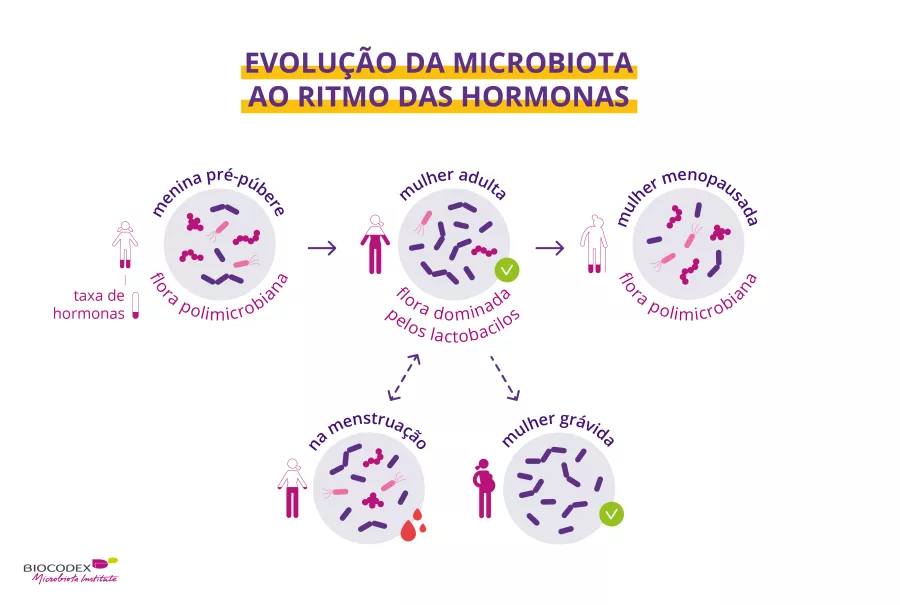
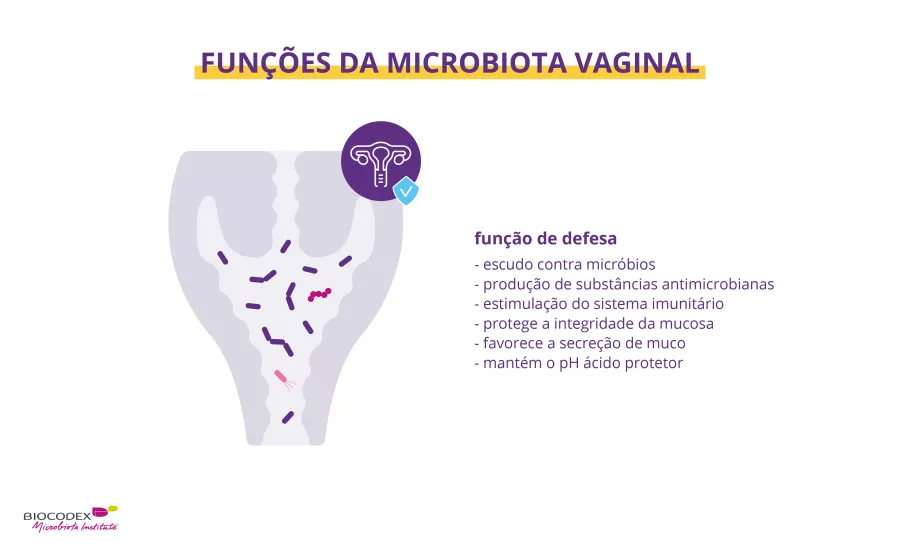
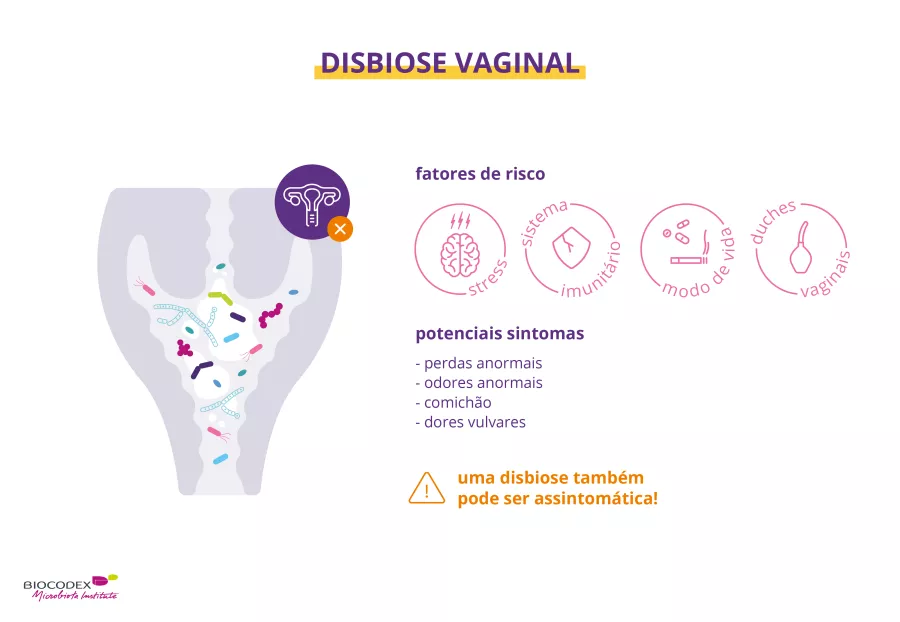
Há centenas de bactérias que povoam a vagina.1 Vejamos como funcionam e porque devemos cuidar da nossa microbiota!

Microbiota Institute
@Microbiota_Inst, a conta do Instituto dedicada aos profissionais de saúde no Twitter
Informar, aproximar e partilhar. Biocodex Microbiota Institute lança uma conta no Twitter totalmente dedicada aos profissionais de saúde: @Microbiota_Inst
Obtenha certificação em microbiota!
Necessita de formação prática em microbiota? Quer atualizar e melhorar os seus conhecimentos em apenas um par de horas? Gostaria de reservar uma sessão privada de tutoria com um especialista internacional? Xpeer Medical Education e o Biocodex Microbiota Institute lançam um conjunto de cursos destinados a melhorar o conhecimento dos médicos sobre a importância para a saúde da microbiota humana.

O que vale a pena ler sobre as microbiotas

Formação de certificação em microbiota
A investigação sobre a microbiota avança rapidamente. Tire partido de ações de formações de acreditação para se instruir e aprofundar os seus conhecimentos sobre a microbiota.
O que talvez possa ter perdido!Infográficos para partilhar com seus pacientes
Transfira suportes gráficos inéditos para explicar aos seus pacientes o papel da microbiota na respetiva saúde diária.
O que talvez possa ter perdido!Uma revista especializada "HCP"
Nossa HCP Magazine com conteúdos exclusivos da autoria dos maiores especialistas em microbiota.
O que talvez possa ter perdido!- Mantenha-se informado sobre a microbiota
- Aprofunde os seus conhecimentos
- Transmita aos seus pacientes
The Institute provides you with the latest scientific news and consolidated data about microbiota.
Toda a informação sobre as microbiotas Feed de notícias - Por vir Um centro de conhecimento dedicado às microbiotas e à saúde femininaDiabetes do tipo 2
A diabetes é uma doença crónica relacionado com disfunção na produção ou uso de insulina, a hormona que regula o açúcar no sangue. A microbiota gastrointestinal foi identificada como um dos fatores ambientais responsáveis.
A microbiota intestinal
Obesidade
É um flagelo mundial que quase triplicou num período de cinquenta anos.1 Segundo a Organização Mundial de Saúde (OMS), 39% dos adultos com idade igual ou superior a 18 anos têm excesso de peso e 13% são obesos.
E se lhe dissermos que, no centro dos intestinos, a nossa microbiota intestinal podia ter impacto sobre o nosso apetite, o nosso peso e a nossa capacidade de armazenar as gorduras?2