Diagnoza dyspepsję – broszura
Ilu pacjentów z uporczywym dyskomfortem w górnym odcinku przewodu pokarmowego widzisz każdego tygodnia? U ilu z nich nie zdiagnozowano dyspepsji czynnościowej (DC)?
Dyspepsja czynnościowa dotyka około 7% dorosłych3, ale często jest błędnie diagnozowana z powodu nakładających się objawów z refluksem, gastroparezą i IBS. Jako zaburzenie interakcji jelita-mózg, wiąże się ze zmienioną motoryką, brakiem równowagi mikrobioty i czynnikami psychologicznymi, co sprawia, że diagnoza jest trudna.
Aby pomóc, prof. Maura Corsetti, prof. Nicholas Talley i prof. Lucas Wauters, we współpracy z Biocodex Microbiota Institute, opracowali funkcjonalną listę kontrolną diagnozy dyspepsji. Narzędzie to pomaga w dokładniejszej diagnozie i jaśniejszej komunikacji z pacjentem, poprawiając zarządzanie i opiekę.

Jak rozpoznać dyspepsję czynnościową?
Pobierz narzędzie tutaj
Dyspepsja czynnościowa (DC)
Często określana jako niestrawność, jest powszechnym zaburzeniem interakcji jelita-mózg (DGBI) charakteryzującym się utrzymującymi się objawami w górnej części brzucha bez dowodów na chorobę strukturalną.
Dyspepsja czynnościowa jest przewlekłym i nawracającym zaburzeniem pochodzącym z górnej części żołądka i dwunastnicy, charakteryzującym się jednym lub kilkoma z następujących objawów2:

BÓL W NADBRZUSZU
„To uczucie, jakby ktoś dźgał cię nożem od środka.”

PIECZENIE W NADBRZUSZU
„Czuję palące pieczenie w żołądku.”

WCZESNE UCZUCIE SYTOŚCI
(niemożność dokończenia posiłku)
„Czuję się pełny, nawet po niewielkim posiłku.”

UCZUCIE PEŁNOŚCI POPOSIŁKOWEJ
(po standardowym posiłku)
„Mam wrażenie, jakbym miał(a) kamień w żołądku.”
Dyspepsja czynnościowa jest wysoce rozpowszechnioną DGBI opartą na ścisłych kryteriach Rome IV:
7% światowej populacji cierpi na dyspepsję czynnościową.
Jednak szacunki dotyczące częstości występowania różnią się w zależności od kryteriów diagnostycznych i regionów geograficznych.
Dyspepsja czynnościowa występuje nieco częściej u kobiet niż u mężczyzn i może dotyczyć osób w każdym wieku. Stan ten jest często niedodiagnozowany, ponieważ objawy mogą nakładać się na inne zaburzenia żołądkowo-jelitowe, takie jak choroba refluksowa przełyku (GERD) i zespół jelita drażliwego (IBS). Pomimo wysokiej częstości występowania, dyspepsja czynnościowa pozostaje stanem trudnym do leczenia ze względu na złożoną i wieloczynnikową patofizjologię.
Alternatywne nazwy:
- Niestrawność
- zapalenie błony śluzowej żołądka
- "drażliwy żołądek"
O czym poinformować pacjenta?
- Żołądek i jelita komunikują się z mózgiem, a mózg z przewodem pokarmowym.
- Zaburzenia osi jelitowo-mózgowej (DGBI) to stany, w których dochodzi do zakłócenia tej dwukierunkowej sygnalizacji, co prowadzi do wystąpienia objawów klinicznych.
- W przypadku dyspepsji czynnościowej mózg odbiera nadmierną liczbę sygnałów z żołądka, które w fizjologicznych warunkach byłyby filtrowane i nie wywoływałyby objawów.
- Nawracające uczucie sytości (często nazywane wzdęciem), ból lub pieczenie w nadbrzuszu oraz trudności w spożyciu standardowej wielkości posiłków (wczesna sytość).
- Dyspepsja czynnościowa to zaburzenie osi jelitowo-mózgowej, w którym dochodzi do nieprawidłowej komunikacji między tymi dwoma narządami.
- Jest to zaburzenie objawowe, niewiążące się z uszkodzeniem tkanek ani obecnością zmian organicznych.
- Objawom ze strony przewodu pokarmowego często towarzyszą objawy psychiczne – zwiększone napięcie emocjonalne, lęk, stres i/lub depresja.

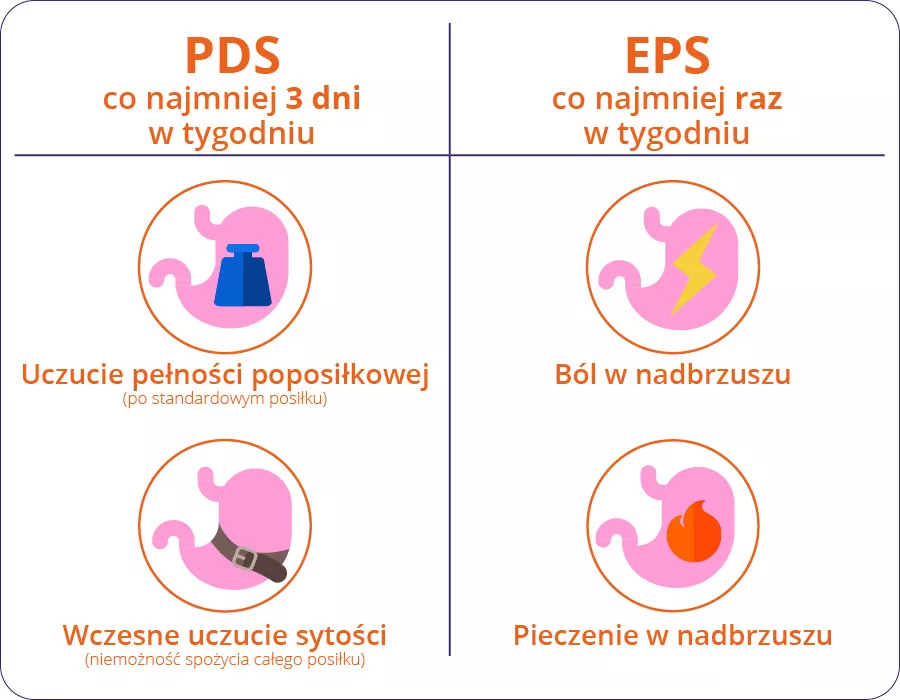
Dwa rodzaje dyspepsji czynnościowej
Istnieją dwa podtypy dyspepsji czynnościowej:
- Zespół bólu w nadbrzuszu (EPS),
- Zespół dolegliwości poposiłkowych (PDS): najczęstsza postać
Te 2 typy dyspepsji, które mogą współwystępować
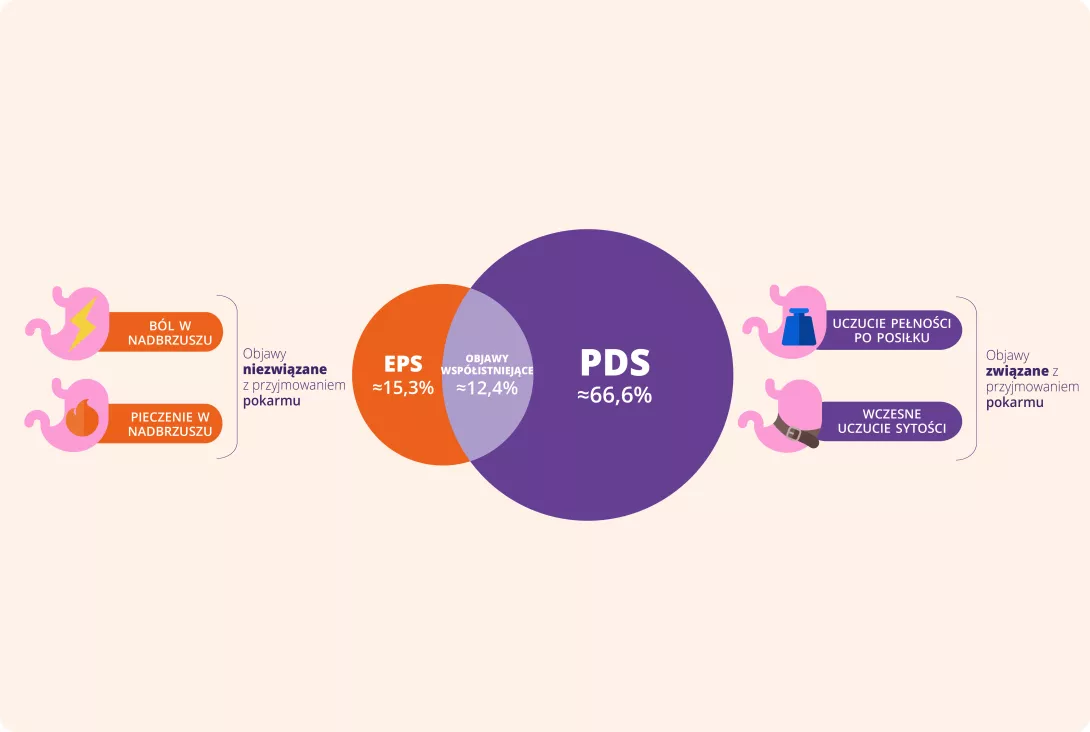
W przypadku braku biomarkera diagnoza opiera się na kryteriach objawowych, z których kryteria Rzym IV są najnowsze i najlepiej zweryfikowane. Kryteria Rzym VI klasyfikują pacjentów do dwóch podgrup dyspepsji czynnościowej:
- Zespół dolegliwości poposiłkowych (PDS), który charakteryzuje się objawami wywołanymi posiłkiem,
- Zespół bólu w nadbrzuszu (EPS), który odnosi się do bólu w nadbrzuszu lub pieczenia w nadbrzuszu, które nie występują wyłącznie po posiłku, a nawet mogą ulec poprawie po spożyciu posiłku.

Co wiadomo o patofizjologii?
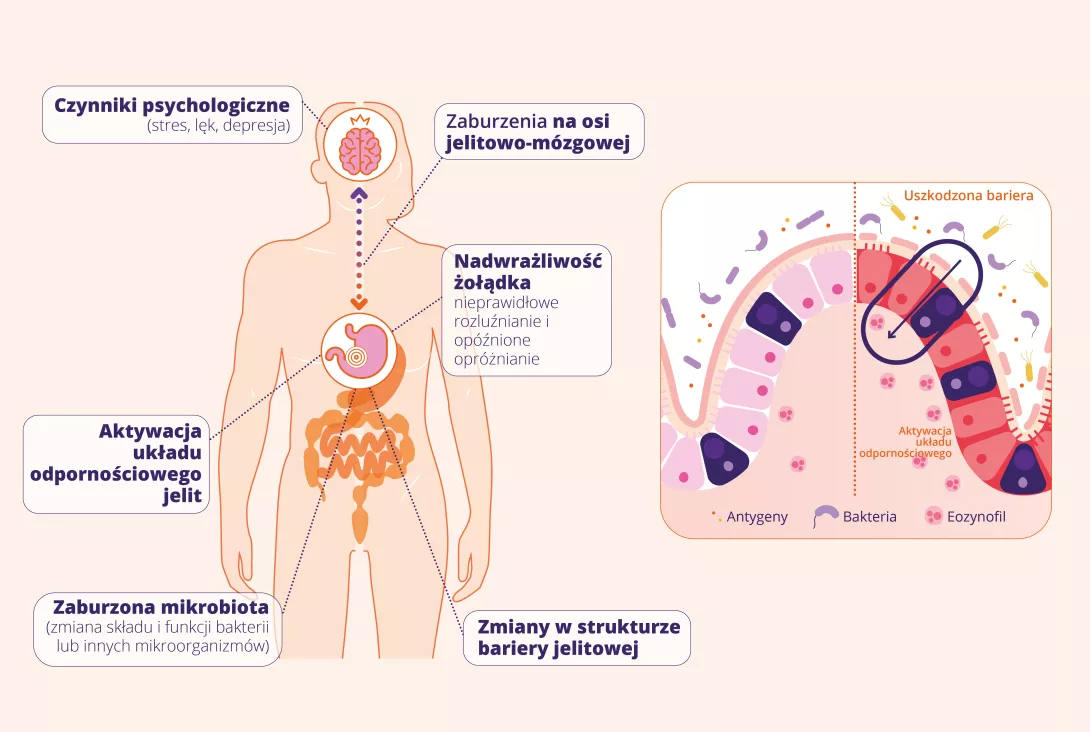
Chociaż dokładne mechanizmy patofizjologiczne leżące u podstaw dyspepsji czynnościowej nie są jeszcze w pełni poznane, a dokładna etiologia zaburzenia pozostaje nieuchwytna, najnowsze dowody zidentyfikowały następujące mechanizmy patofizjologiczne1:
- Czynniki psychologiczne: Zmienione interakcje jelitowo-mózgowe: w tym stres i lęk, wpływają na funkcjonowanie jelit i mogą nasilać objawy.
- Nadwrażliwość i dysmotyczność żołądka: Zwiększona wrażliwość neuronów czuciowych żołądka i dwunastnicy prowadzi do przesadnego bólu i dyskomfortu w odpowiedzi na normalne bodźce; zaburzenia motoryki żołądka, takie jak opóźnione opróżnianie żołądka i upośledzona akomodacja dna żołądka.
- Aktywacja układu odpornościowego jelit: Niskiego stopnia stan zapalny, szczególnie zwiększona liczba komórek tucznych i eozynofilów w dwunastnicy, przyczynia się do wystąpienia objawów.
- Zmiana bariery jelitowej: Zakłócona bariera jelitowa umożliwia przenikanie antygenów pokarmowych i produktów mikrobiologicznych do błony śluzowej, potencjalnie wyzwalając aktywację immunologiczną.
- Zmieniona mikrobiota dwunastnicy: Zmiany w mikrobiocie jelitowej mogą przyczyniać się do aktywacji immunologicznej, nadwrażliwości trzewnej i zmienionej motoryki.
Mechanizmy te oddziałują na siebie w złożony sposób, czyniąc dyspepsję czynnościową wieloaspektowym zaburzeniem wymagającym spersonalizowanego podejścia do leczenia.
O czym poinformować pacjenta?
- Mikrobiota to mikroorganizmy zamieszkujące jelita.
- Niezrównoważona mikrobiota dwunastnicy lub dysbioza to zmiana składu i funkcji mikroorganizmów żyjących w jelitach.
- Pokarm, bakterie lub substancje znajdujące się w jelitach mogą czasami powodować nieprawidłowe funkcjonowanie jelit i wywoływać objawy.
- Dyspepsja czynnościowa to przewlekłe schorzenie, którego objawy można łagodzić poprzez zmianę stylu życia, stosowanie odpowiedniej diety, przyjmowanie leków i terapię psychologiczną.
- Kontrole zaleca się co 2–3 miesiące, w celu oceny skuteczności zastosowanego postępowania.

Jak postawić pewną diagnozę?
Dyspepsję czynnościową rozpoznaje się na podstawie objawów zgodnie z Kryteriami Rzymskimi2:
Pytanie, które należy zadać
Kiedy pojawiły się objawy?
- Obecność co najmniej jednego objawu, który jest na tyle nasilony, by wpływać na codzienne funkcjonowanie w ciągu ostatnich 3 miesięcy i obecny był przez co najmniej 6 miesięcy przed diagnozą.
- oraz brak zmian strukturalnych w badaniach diagnostycznych (w tym w gastroskopii), które mogłyby wyjaśniać objawy.
Czynniki ryzyka
- Zakażenie Helicobacter pylori
- Płeć żeńska
- Stosowanie NLPZ (np. kwasu acetylosalicylowego, ibuprofenu)
- Palenie papierosów
- Zaburzenia lękowe lub depresja
- Doświadczanie przemocy fizycznej lub seksualnej w dzieciństwie3

Jakie objawy alarmowe należy wykluczyć?
Lista objawów, które należy zweryfikować przed postawieniem rozpoznania dyspepsji czynnościowej.
- Wiek > 55 lat* w momencie pojawienia się objawów
- Objawy krwawienia z przewodu pokarmowego (np. smoliste stolce, fusowate wymioty)
- Dysfagia (utrudnione połykanie), szczególnie o charakterze postępującym, lub odynofagia (ból przy połykaniu)
- Uporczywe wymioty
- Niezamierzona utrata masy ciała
- Wywiad rodzinny w kierunku raka żołądka lub przełyku
- Wyczuwalna masa w nadbrzuszu lub jamie brzusznej / powiększenie węzłów chłonnych
- Niedokrwistość z niedoboru żelaza w badaniach laboratoryjnych5
*W regionach o wysokiej częstości występowania raka żołądka, takich jak Azja Południowo-Wschodnia, należy rozważyć niższy próg wiekowy.
Skierować pacjenta na konsultację gastroenterologiczną

Badania, które należy wykonać
Zalecane w ramach rutynowej diagnostyki:
- W pierwszej kolejności należy wykonać badanie w kierunku H. pylori: test z kału, ureazowy test oddechowy
- Ocena objawów ze strony dolnego odcinka przewodu pokarmowego, ponieważ zespół jelita drażliwego często współwystępuje z dyspepsją czynnościową; należy przeprowadzić diagnostykę różnicową w kierunku celiakii
- Ocena wywiadu dotyczącego stosowania leków (ze szczególnym uwzględnieniem opioidów i kannabinoidów)
Do rozważenia w określonych przypadkach:
- Endoskopia u pacjentów >55 r.ż., u których objawy pojawiły się niedawno i którym towarzyszy niezamierzona utrata masy ciała. Jeśli podczas endoskopii nie jest znany status zakażenia H. pylori, należy pobrać wycinki do badania histopatologicznego
- Badanie opróżniania żołądka (preferowana metoda: scyntygrafia) – u pacjentów z nudnościami lub wymiotami
Badanie niezalecane w rutynowej diagnostyce:
- Badanie krw
Postępowanie ogólne:
Leczenie dyspepsji czynnościowej opiera się na wieloaspektowym podejściu mającym na celu złagodzenie objawów i poprawę jakości życia3,6,7

Jakie są ogólne metody leczenia?
Modyfikacje stylu życia, w tym
- Dostosowanie diety w celu ograniczenia spożycia potencjalnych czynników wyzwalających (kofeina, pikantne potrawy...).
- Regularna aktywność fizyczna
- Dobre nawyki dotyczące snu
- Przyjmowanie probiotyków
może pomóc w zmniejszeniu objawów.
Podejście oparte na lekach jest uprzywilejowane w przypadku leków hamujących wydzielanie kwasu (powszechnie stosowane inhibitory pompy protonowej, IPP) i prokinetyków.
Neuromodulatory, takie jak trójpierścieniowe leki przeciwdepresyjne, są stosowane w celu modulowania nadwrażliwości trzewnej, zmiany percepcji bólu i poprawy objawów w przypadkach opornych na leczenie.
Terapia poznawczo-behawioralna, hipnoterapia, radzenie sobie ze stresem mogą odgrywać kluczową rolę w długoterminowej kontroli objawów.
O czym poinformować pacjenta?
Najczęściej zadawane pytania dotyczące dyspepsji czynnościowej:
Dyspepsję czynnościową można leczyć, choć nie da się jej całkowicie wyleczyć. Samoistna poprawa stanu zdrowia również jest możliwa.
Nie. Dyspepsja czynnościowa nie zwiększa ryzyka rozwoju żadnego nowotworu.
To zaburzenie o charakterze wieloczynnikowym, związane z: nadwrażliwością trzewną, zaburzeniami motoryki przewodu pokarmowego, zmianami w mikrobiocie jelitowej, nieprawidłową komunikacją w osi jelitowo-mózgowej.
Tak. Odpowiednia dieta może znacząco złagodzić objawy – jest ważnym elementem leczenia.
Nie. Picie wody nie wpływa na objawy dyspepsji czynnościowej.
Nie. To schorzenie nie zwiększa ryzyka zgonu.

Jak często kontrolować stan pacjenta?
Podejście do obserwacji zależy od odpowiedzi na leczenie (wiele osób nie reaguje na leczenie).
2-3 miesiące to dobry odstęp na obserwację, z wydłużeniem odstępów w przypadku odpowiedzi na leczenie W zależności od inicjatywy pacjenta.