Według Międzynarodowego Obserwatorium Mikrobioty więcej niż 9 na 10 (95%) osób, które wielokrotnie korzystały z informacji uzyskanych od swoich lekarzy, przyjęło określone zachowania w celu utrzymania zrównoważonej mikrobioty. A co z antybiotykami? Cóż, według tego samego badania tylko 1 na 3 pacjentów stwierdził, że lekarz poinformował go, że przyjmowanie antybiotyków może zaburzyć równowagę mikrobioty. Jako że informacje dostarczane przez lekarzy są wektorem zmieniającym zachowanie, podczas WAAW 2023 (18–24 listopada) Biocodex Microbiota Institute rzuci światło na kluczową rolę odgrywaną przez lekarzy w kontekście informowania o wpływie antybiotyków na mikrobiotę i zdrowie.
Szkolenie lekarzy: przekazywanie wiedzy pacjentom
Angażowanie lekarzy (przepisujących antybiotyki) za pomocą treści dostosowanych do ich potrzeb. Podczas kampanii WAAW Biocodex Microbiota Institute łączy społeczność lekarzy za pomocą dwóch „centralnych” stron gromadzących wszystkie przeznaczone dla nich narzędzia (folder tematyczny, akredytowane szkolenia na temat dysbiozy i wpływu antybiotyków, infografiki dla pacjentów, aktualności, wywiady z ekspertami itp.)
Zwiększanie świadomości na temat wpływu antybiotyków na mikrobiotę wciąż jest ważne. Te dwie „centralne” strony mają na celu dostarczenie lekarzom szybkich i gotowych do użycia materiałów, aby poprawić zrozumienie przez pacjentów znaczenia odpowiedzialnego stosowania antybiotyków.
Edukacja społeczeństwa: możesz zacząć działać!
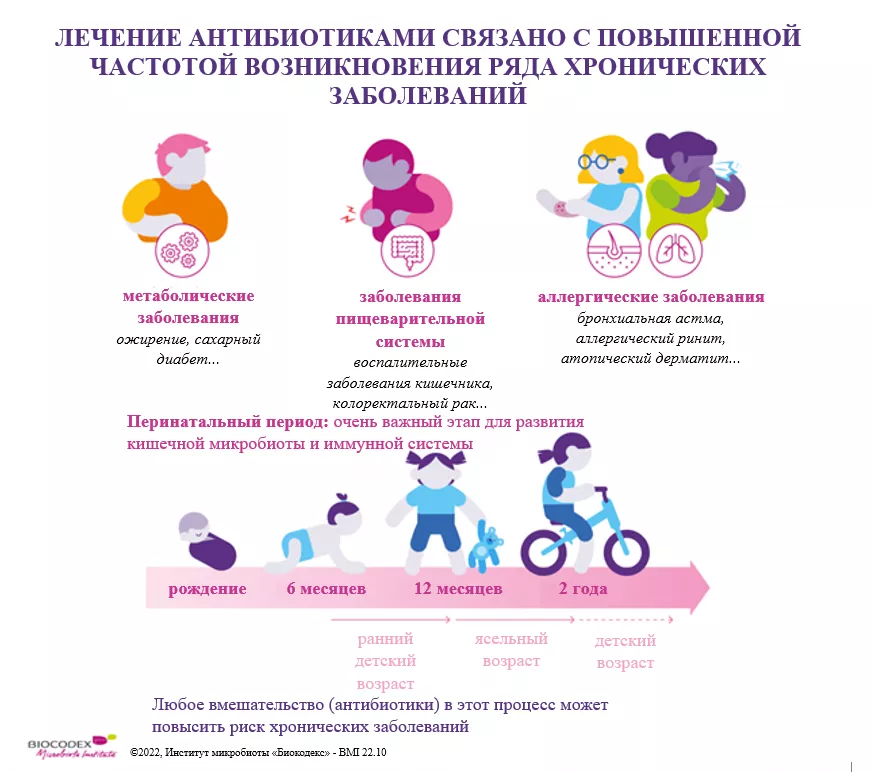
Okrzyknięte jednym z największych osiągnięć medycznych XX wieku, antybiotyki uratowały życie milionom ludzi. Obecnie stanowią one poważne wyzwanie dla zdrowia publicznego: ich nadmierne i niewłaściwe stosowanie prowadzi do pojawienia się licznych oporności, które w dłuższej perspektywie mogą ostatecznie sprawić, że staną się nieskuteczne. Ponadto mogą one również działać niszcząco na mikrobiotę poprzez wywoływanie dysbiozy. Dla dobra społeczeństwa Instytut bada tę ambiwalentną rolę za pomocą jednej „centralnej” strony, na której znajdują się wszystkie treści dotyczące wpływu antybiotyków na mikrobiotę.
Od spółek zależnych po Biocodex Microbiota Institute i zakład produkcyjny w Beauvais – wszyscy współpracownicy Biocodex są zaangażowani!
W związku z kampanią WAAW 2023 strona główna Biocodex Microbiota Institute oraz jego konta w serwisach X (Twitter), Facebook oraz LinkedIn zmieniły kolor na niebieski. Sieci społecznościowe Instytutu to nie wszystko… Zajmujące 9 hektarów powierzchni centrum produkcyjno-logistyczne Biocodex w Beauvais, znajdujące się niedaleko Paryża, przyłączyło się do kampanii kolorystycznej, przyjmując niebieskie barwy podczas wydarzenia WAAW. Ustawiono ponad 30 reflektorów, aby zwrócić uwagę odwiedzających i współpracowników Biocodex z pomocą niebieskiej scenografii. Od 18 do 24 listopada Instytut zaprasza współpracowników Biocodex na całym świecie do przyłączenia się do kampanii w mediach społecznościowych za pomocą niebieskiego znaczka, który można umieścić w serwisie LinkedIn.
#GoBlueForAMR.